Записи автора Мария Рухлова
- Мария Рухлова
- 20 мая 2020
- 0 комментариев
Как выбрать лучшее мыло для рук

Мыло является средством гигиены, которое используется чаще остальных. Ведь руки нуждаются в очищении ни единожды в день в силу частого загрязнения, и большинство людей строго соблюдают данное правило. В выборе средства для рук, казалось бы, сложного ничего нет: полки магазинов наполнены самыми разными видами данного продукта. Но в действительности же в этом деле есть свои нюансы, и они очень важны.
Зачем часто мыть руки мылом и как правильно это делать
«Мойте руки каждый день!» Наверняка все знают это «золотое» правило. И данный статус оно обрело не случайно. Регулярное мытье рук – первое средство при профилактике различных заболеваний, начиная от пищевых отравлений и заканчивая ОРВИ и гриппом.
В соответствии с выводами, сделанными на основе исследований, частое мытье рук мылом примерно на 30% снижает риск развития болезней ЖКТ. Более того, чистые руки – залог красоты кожи лица, к которому люди прикасаются ежедневно не одну тысячу раз. Если трогать лицо грязными руками, на нем могут возникать воспаления, покраснения и иные неприятные проявления, которые отрицательно скажутся на внешнем виде.
Простого мытья рук недостаточно. Не все знают, что это еще необходимо делать правильно. Вот несколько простых, но дельных советов:
- тереть руки следует со всех сторон, а также между пальцами. Не забывайте про ногти и подушечки;
- процедуру необходимо проводить в течение не менее чем 20 секунд;
- температура воды при мытье рук принципиального значения не имеет, то же касается и вида мыла (жидкое или кусковое);
- после мытья вытирайте руки насухо, так как на влажную кожу быстро осядут бактерии. Мыло также всегда должно быть сухим.

Мытье рук является обязательным после:
- посещения общественных мест, включая транспорт, а также после посещения туалетной комнаты;
- уборки;
- контакта с животными;
- приготовления пищи (и до этого в том числе);
- пользования гаджетами (их люди используют везде, в том числе на улице, работе, в транспорте, где полно бактерий);
- чихания, высмаркивания и прочих подобных действий;
- выноса мусора.
Виды
Мыло для рук бывает разным. Классифицировать этот продукт гигиены можно по форме, назначению, а также свойствам. Ассортимент мыла очень большой. И сделать выбор, порой, достаточно непросто.
По назначению
Что касается назначения мыла для рук, то выделить стоит:
- хозяйственное;
- косметическое;
- гигиеническое;
- специальное;
- детское.
Первый продукт, хозяйственное мыло, относится к средству бытовой химии. Отличается оно наличием в составе большого количества жирных кислот, достигающего 72%.

Гигиеническое мыло – это то средство, которое используется ежедневно для очищения. Именно им люди моют руки. Нередко такой продукт именуют туалетным.
Косметическое предназначено для бережного очищения кожи. В его составе обычно содержатся увлажняющие компоненты, а также глицерин, экстракты трав, фруктов и масла.
Специальное мыло предназначено для лечения и профилактики кожных заболеваний и различных проблем в виде, например, прыщей, угрей, раздражений и прочего. В его составе, в зависимости от конкретного назначения, содержатся деготь, сера, борная кислота.

Мыло для ребенка, или детское – особый продукт. Он предназначен для деликатного очищения тонкой детской кожи. Средство обычно не содержит отдушек, красителей и вредных химических компонентов, таких как: фосфаты, искусственные консерванты. Именно поэтому оно подходит для малышей.
Таблица 1. Основные свойства и особенности различного вида мыла в соответствии с назначением.
| Вид мыла |
Что входит в состав |
Об использовании |
| Хозяйственное |
|
Хозяйственное мыло не следует применять каждый день. Это приводит к неприятным последствиям: сухости, раздражению, чувству стянутости. |
| Специальное |
|
Оказывает антибактериальное действие, а также антисептическое. Используется при борьбе с акне и иными кожными высыпаниями. Также мыло эффективно при лечении грибка. Без использования дополнительных средств избавиться от недуга, конечно, не получится, но сократить риск развития болезни мылу под силу. Иные виды специальных средств: ихтиоловое, калиевое, серное применять без консультации дерматолога не стоит. Повышенное содержание в составе основного компонента может привести к неблагоприятным последствиям |
| Гигиеническое |
|
Гигиеническое мыло можно применять каждый день. Его не следует использовать для очищения проблемной кожи. Продукт способствует временному изменению уровня рН в большую сторону, а это стимулирует развитие акне и дерматитов. Таким мылом не стоит мыть лицо, так как подобное очищение будет агрессивным |
| Косметическое |
|
Косметическое мыло производится в различной форме. Это может быть, например, крем-мыло или мыло-скраб. Используется оно для бережного очищения кожи лица и (или) тела |
| Детское |
|
Применяется детское мыло для бережного очищения. Основные пользователи, разумеется,- маленькие дети |
В отдельную категорию принято выделять антибактериальное мыло, которое идеально подходит для обработки. Продукт относится к дезинфицирующим средствам. Оно содержит антибактериальное вещество (триклозан, например), которое способно убить практически все бактерии. Мыло для дезинфекции рук не является спиртовым медицинским средством. Но эффективность его не оставляет сомнений.

По форме
Основной классификацией мыла для рук является разделение средства гигиены по форме. Продукт может быть жидким и твердым.
Гелеобразное средство идеально подходит для общественных мест, таких как офис, например, или предприятие. Все дело в том, что при использовании жидкого продукта не происходит непосредственного контакта с мылом, а это обеспечивает гигиеничность.
Важным преимуществом жидкого мыла является рН баланс. В нем он максимально приближен к нейтральному (6-7).
Средство производится в различных объемах от 200 мл до 5 л.
Кусковое мыло выпускается в стандартном и компактном размере. Оно может иметь различную форму. Данная продукция даже более популярна, нежели жидкое мыло. Объяснить это явление сложно. Вероятно, его чаще покупают за счет низкой стоимости некоторых марок.
По свойствам
Мыло для рук может быть синтетическим и натуральным. Синтетическое средство в большинстве своем – это то, которое производится массово. Его можно увидеть на полках любого супермаркета. Синтетический продукт дешевле, но вреднее для здоровья. Все дело в том, что для удешевления стоимости производители меняют натуральные ингредиенты на химические компоненты.

При изготовлении натурального мыла используются только органические компоненты животного и (или) растительного происхождения. Минусом натурального мыла является то, что оно довольно аллергенно. Но это касается людей, имеющих индивидуальную непереносимость каких-либо масел или экстрактов, а также аллергиков.
В состав обычно входят:
- стандартная мыльная основа;
- растительные экстракты (облепиха, ромашка, календула и прочие);
- эфирные масла (чайное дерево, карите, ши и другие);
- глицерин;
- натуральные добавки (глина, мед, травы, кофе).
Натуральное мыло можно произвести в домашних условиях. О том, как сделать жидкий или твердый продукт имеется немало информации на просторах интернета. Один из вариантов можно увидеть на фото ниже. Пользователи рассказывают о десятках рецептов домашнего мыла. Изготовить можно дезинфицирующее, увлажняющее, дегтярное, антисептическое и иные виды средств.

Какое лучше твердое или жидкое
Если рассматривать сторону гигиеничности, то жидкое мыло лучше кускового. Ведь при его применении прямого контакта с мыльным средством не происходит. Этого нельзя сказать про твердый продукт, его необходимо в любом случае брать в руки.
Но это единственное ярковыраженное преимущество жидкого средства перед кусковым. В остальном выбор зависит исключительно от личных предпочтений потребителя, так как более ни в чем кусковое мыло гелеобразному не уступает.
Состав и опасные компоненты
Мыло для рук может содержать в своем составе не только нейтральные и полезные ингредиенты, но и вредные. Некоторые производители, стремясь к удешевлению себестоимости продукции, добавляют в состав химические вещества, которые опасны для здоровья.
Таблица 2. Опасные ингредиенты в составе мыла.
| Наименование компонента |
Описание |
| Диэтаноламин |
Данное вещество способно вызывать рак почек и (или) печени. Диэтаноламин легко проникает в глубокие слои кожи |
| Диоксан |
Является производным кокосового масла. При использовании на проблемной коже приводит к еще большему ухудшению ее качеств |
| Формальдегиды |
Вещество обладает свойством накапливаться в организме. В состав мыла он не вводится как отдельный ингредиент. Проявляется в результате химической реакции иных компонентов. Например, вследствие распада диазолидинила мочевины. Формальдегиды способны вызывать раздражение, а в худшем случае - рак |
| Триклозан |
Он оказывает отрицательное воздействие на выработку эстрогена. Более того, вещество заставляет организм человека вырабатывать устойчивость к антибиотикам. То есть, при постоянном использовании средств с содержанием триклозана, применение антибиотиков, допустим, при ОРВИ, может оказаться не эффективным |
| Пропиленгликоль |
Иногда вызывает раздражение и (или) дерматит. Однако в целом вещество считается безопасным. Его применение разрешено |
Рейтинг средств для мытья рук
Мыло для рук представлено в огромном ассортименте. Но все же на рынке имеются свои лидеры.
Таблица 3. 12 лучших средств для мытья рук
| Наименование марки |
Краткое описание |
Средняя цена |
| Жидкое мыло-гель Palmolive нейтрализующее запах |
Данная продукция не содержит силиконов и парабенов, а также красителей. Мыло одобрено дерматологами. Его отчасти можно назвать кухонным. Средство помогает устранить запахи, оно освежает и защищает кожу. В составе содержится экстракт лайма, который оказывает антибактериальное действие. Идеально подходит для жирных рук |
200 руб. за 300 мл |
| Крем-мыло Dove |
Содержит увлажняющие компоненты. Делает кожу мягкой, восстанавливает оптимальный рН баланс, не сушит, а также тонизирует, смягчает и эффективно очищает. Подходит для мытья тела |
87 руб. за 135 г. |
| Жидкое мыло для мытья рук с дозатором «Бархатные ручки» |
Содержит в своем составе экстракт аллантоина, артемии и пантенола. Благодаря им мыло оказывает увлажняющее и смягчающее действие. Также продукт обладает восстанавливающим свойством и способностью к обновлению клеток. Подходит для сухой кожи рук |
110 руб. за 240 мл |
| BioAqua |
Данное увлажняющее мыло является натуральным. Считается одним из лучших. Основными его компонентами являются: бамбуковый уголь, глицерин, оливковое и кокосовое масло. Мыло с антибактериальным эффектом. Очищает, обладает противовоспалительными свойствами, оказывает заметный косметический эффект. Не вызывает аллергии за исключением индивидуальной непереносимости. Продается в ассортименте (зеленый чай, лаванда, бамбуковый уголь). О продукте оставляют только положительные отзывы |
100 руб. за 100 гр |
| Reunrom |
Изготавливается мыло на основе трав. Оказывает омолаживающее, увлажняющее, успокаивающее, антибактериальное действие. Способно к нейтрализации свободных радикалов и стимуляции синтеза коллагена. Не имеет в составе химических компонентов. В рейтингах мыла средство занимает лидирующие позиции |
275 руб. за 75 г. |
| Khadi |
Мыло на растительной основе, также в составе имеются масла и глицерин. Состоит из органических компонентов на 100%. Эффективно увлажняет и очищает кожу, предотвращает сухость. Производится в Индии. Ассортимент состоит из 26 видов продукции: с розой, алоэ, шафраном, сандалом, жасмином и прочим |
200 руб. за 100 г. |
| Synaa |
Мыло способствует обновлению кожи, путем стимуляции отмирания ороговевших клеток и образованию новых. Продукт очищает поры, питает и увлажняет кожу, делая ее шелковистой и мягкой |
210 руб. за 100 г. |
| Amsarveda |
Данное мыло идеально подходит для чувствительной кожи, является экстра мягким. Входящее в состав масло Моринги обладает увлажняющими и смягчающими свойствами. Мыло отлично подходит для грязных рук. Оно очищает и защищает кожу, а также регенерирует клетки |
400 руб. за 110 г. |
| Кусковое мыло Спивакъ |
В большинстве видов мыла, представленных производителем, содержатся натуральные масла. Продукция производится в промышленных масштабах и представлена в широком ассортименте. Мыло хорошо очищает и не пересушивает кожу. Также оно не вызывает аллергии и подходит для постоянного мытья |
100 руб. за 100 г. |
| Natura Siberica |
При производстве продукции не используются силиконы, парабены, минеральные масла и прочие агрессивные ингредиенты. В ассортименте имеется жидкое мыло с глицерином, классическое твердое, а также в виде шариков |
200 руб. за 500 мл жидкого средства и 190 руб. за 120 г. |
| Мыло для мытья рук Koress |
Данный бренд изготавливает всего 2 вида мыла для мытья рук: с миндалем и грецким орехом. Формы выпуска – жидкое средство с фасовкой по 500 мл. Состав мыла не полностью натуральный, но совершенно безопасный. Продукт отлично очищает, увлажняет и освежает кожу |
500 руб. за 500 мл |
| Мыло Невской дегтярное |
Продукция не содержит красителей и парфюмерных добавок. Мыло рекомендовано для проблемной кожи. Обладает регенерирующим, успокаивающим, подсушивающим и противомикробным действием |
115 руб. за 300 мл |
| Dettol Мыло антибактериальное жидкое с антисептиком, алоэ и витамином Е |
Средство смягчает, очищает, увлажняет. Отлично убивает микробы. Подходит для всех типов кожи. Легко смывается даже холодной водой |
250 руб. за 300 мл |
| Жидкое мыло Synergetic биоразлагаемое |
Био продукт не содержит сульфатов, производится из натуральных компонентов. Бережно очищает и увлажняет кожу. Не сушит. Подходит для постоянного мытья тела |
150 руб. за 500 мл |
| Мыло жидкое «0% арома» |
Мыло отлично мылится, а также смывается. Имеет натуральный состав, обладает приятным ароматом. Не вызывает сухости кожи, эффективно очищает ее и увлажняет |
|
Какое мыло еще достойно внимания? Также стоит выделить такие марки, как: unic, planeta organica, Фратти, изготавливающее пенное банное мыло. Данные производители ничуть не уступают вышеописанным в качественных характеристиках. Любое мыло можно купить в интернет-магазине.

Правильный выбор
Какое лучше выбрать мыло каждый решает сам. Но следует обращать внимание на определенные нюансы. К ним относятся:
- учитывайте свой тип кожи. Для каждого из видов необходимо определенное мыло с конкретным составом;
- назначение средства. Не стоит забывать, что существует мыло для лица, рук, проблемной кожи и прочее;
- состав мыла. Это является наиболее важным фактором. Синтетические средства, содержащие много вредных химических компонентов, опасны для здоровья.
Заключение
Мыло используется всеми каждый день. А это значит, что к выбору средства для мытья рук следует подходить со всей ответственностью. В особенности, это актуально с учетом сегодняшнего ассортимента продукции, который насчитывает сотни вариантов.
Помнить стоит одно: не следует приобретать первое попавшееся мыло. Обратите внимание не только на красивую упаковку и любимый аромат, но и на состав, назначение моющего средства и форму продукта.
- Мария Рухлова
- 20 мая 2020
- 0 комментариев
Причины аллергического дерматита и методы лечения
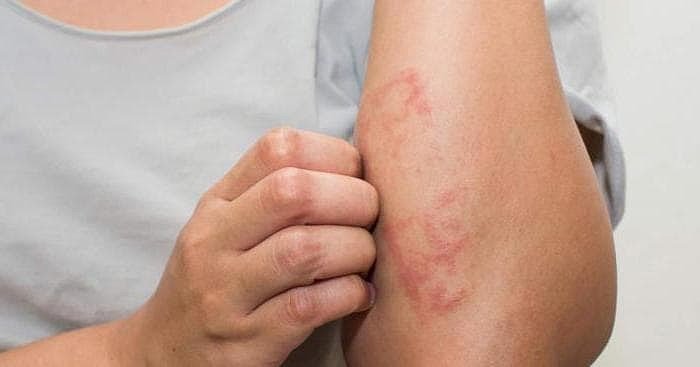
Аллергическим дерматитом называется заболевание кожи, которое протекает с воспалением, зудом, сыпью и жжением. Оно развивается при реакции организма на контакт с определенными аллергенами, сопровождается неприятными симптомами. Патология может проявиться в любом возрасте, приводит к серьезным осложнениям здоровья.
Патогенез заболевания и общие сведения
В последние 10 лет в мире наблюдается резкий рост аллергических дерматозов. По оценке специалистов Всемирной организации здравоохранения одиночные или регулярные проявления возникают у 25% людей. На повторные и сложные случаи приходится до 15% всех обращений к дерматологам.
По наблюдениям врачей основная масса пациентов – дети дошкольного возраста и молодые люди до 40-45 лет. В основе заболевания лежат индивидуальные реакции организма, основанные на гиперчувствительности к определенным веществам, химическим соединениям, продуктам питания. После контакта признаки аллергии на коже возникают через 12-48 часов, сопровождаются неприятными симптомами дерматита.
При попадании раздражителя в организм или на кожу происходит активная выработка белков антигенов гормона гистамина. Они связываются с аллергенами, поступают в кровь и лимфатическую систему. Иммунитет распознает их как опасность, запускает ответную реакцию, пытается подавить с помощью Т-лимфоцитов. В более глубоком слое дермы накапливаются лимфоциты, лишняя жидкость, начинается гибель клеток. На фоне аллергического дерматита может возникнуть некроз или мокнущая экзема.
По Международной классификации болезней МКБ-10 он имеет код L23, содержит более 9 подвидов в зависимости от причины аллергической реакции. Лечением заболевания занимается дерматолог совместно с аллергологом. При осложнениях может потребоваться консультация хирурга, эндокринолога и иммунолога.
Причины и виды аллергического дерматита у взрослых
У пациентов старше 20−25 лет заболевание появляется при продолжительном контакте с веществом аллергеном. Организм начинает вырабатывать Т-лимфоциты для блокировки и уничтожения раздражителей, атакуя собственные клетки кожи. Они накапливаются в месте нанесения химикатов или красителей, вызывая изменение верхнего слоя.
Для обострения аллергического дерматита не требуется большая порция опасного вещества. Нередко при повышенной чувствительности негативная реакция запускается после одного нанесения косметического средства или краски для волос.
В зависимости от остроты клинических проявлений выделяют несколько видов болезни:
- Атопический аллергический дерматит. Развивается после перенесенной бактериальной или вирусной инфекции как осложнение. Часто обостряется у взрослых при стрессовых ситуациях, бессоннице, длительном пребывании на солнце или морозе.
- Токсико-аллергический (токсидермия). Начинается при отравлении химическими соединениями, интоксикации красителями, моющими средствами или ядовитыми парами. Нередко становится симптомом скрытых онкологических заболеваний крови, болезней желудочно-кишечного тракта. При остром течении форма может привести к отеку Квинке, стать причиной смертельного исхода.
- Лекарственный. Заболевание возникает при непереносимости препаратов одной группы, анестетиков, анальгина, антибиотиков. Может иметь врожденную форму или приобретаться в течение жизни при длительном лечении одним средством.
- Хронический аллергический дерматит. Сопровождает больного человека в течение жизни, протекает с частыми обострениями. Его невозможно вылечить полностью, поэтому задача врачей – быстро снять неприятные симптомы, уменьшить риск осложнений.
- Фитодерматит. Развивается при чувствительности к некоторым растениям. Чаще возникает при вдыхании пыльцы лилий, лютиков, попадании на кожу сока молочая, масла примулы или цитрусовых.
Отдельно выделяется контактный дерматит. Его патогенез немного отличается от других форм: при первичном попадании аллергена в кровь иммунитет подавляет рост гистамина, иммунный ответ развивается в течение 10-14 дней. При вторичном контакте возникает сильное обострение с характерными симптомами на коже. Причиной становятся химические вещества, соли металлов, бытовая химия и строительные материалы.
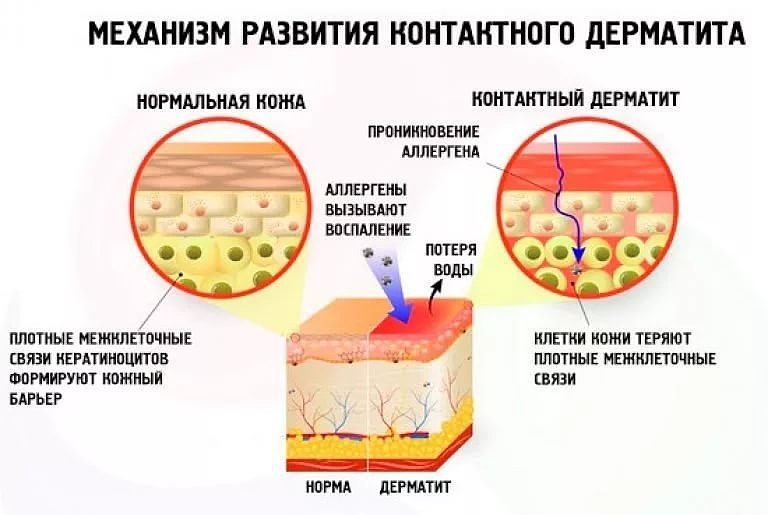
У взрослых пациентов аллергическая форма дерматита в 90% случаев локализуется на участке эпидермиса, который контактировал с раздражителем. Но при пищевом типе болезни или тяжелом течении признаки проявляются на любой части тела, лице, половых органах.
Среди основных причин болезни:
- использование бытовой или промышленной химии, красителей, ядов без защитных средств;
- употребление продуктов с ароматизаторами, усилителями вкуса, консервантами;
- сильные нервные переживания;
- глисты;
- пыльца или сок определенных растений;
- лекарственные препараты.
Аллергический дерматит развивается не только при нанесении аллергена непосредственно на кожу. Раздражители и токсины попадают при вдыхании через легкие, при употреблении в пищу через кишечник.
Особенности аллергического дерматита у детей
Заболевание может проявиться в первые недели после рождения. В зависимости от возраста врачи выделяют несколько периодов его пиковой активности:
- Младенческий до 2 лет. Чаще носит наследственный характер, сопровождается пищевой аллергией на сахар, лактозу, глютен.
- Детский до 12 лет. Развивается при контакте малыша с опасными аллергенами, после отравления лекарствами или химикатами.
- Подростковый до 18 лет. Редкая форма болезни, может обостряться при гормональном дисбалансе. Нередко провоцирует частые рецидивы и тяжелые осложнения в виде астмы.
Большинство случаев дерматоаллергозов диагностируется у новорожденных и грудничков первого года жизни. В эту группу относят пеленочный дерматит, который возникает как реакция на памперсы или подгузники.
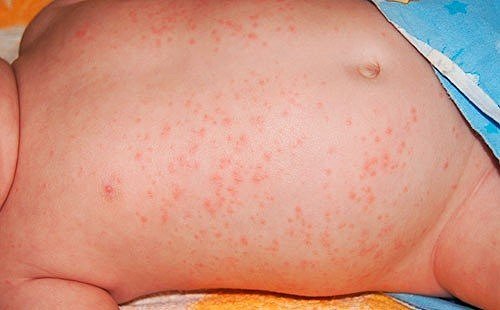
Аллергический дерматит у детей младшего возраста формируется по разным причинам:
- стрессовые ситуации в семье или детском коллективе;
- некачественная косметика по уходу за кожей;
- курение родителей;
- тяжелая беременность матери;
- раннее введение прикорма;
- проживание в регионе с неблагоприятной экологией.
У большинства детей дерматит протекает в легкой степени, но самолечение сильно ухудшает ситуацию. Развивается атопический вид с мокнущими высыпаниями, сильным зудом, болезнь перерастает в хроническую форму. Она сложно поддается лечению, но при правильном подходе может исчезнуть после 18 лет.
Симптомы и признаки аллергического дерматита
В легких случаях после устранения причины состояние кожи быстро приходит в норму и не требует медикаментозного лечения. При длительном контакте с аллергеном реакция сопровождается следующими симптомами у взрослых:
- гипертермия кожи;
- сыпь с прозрачными пузырьками;
- отек;
- зуд и жжение;
- шелушение эпидермиса.
После созревания сыпи многочисленные волдыри лопаются, выступает воспалительный экссудат. Кожа не заживается, развивается мокнущая экзема. В период обострения пациенты могут жаловаться на сильную слабость, повышение температуры до субфебрильной, потерю аппетита и головокружение. Постоянный зуд мешает отдыхать, провоцирует бессонницу, раздражительность, приводит к неврозам.
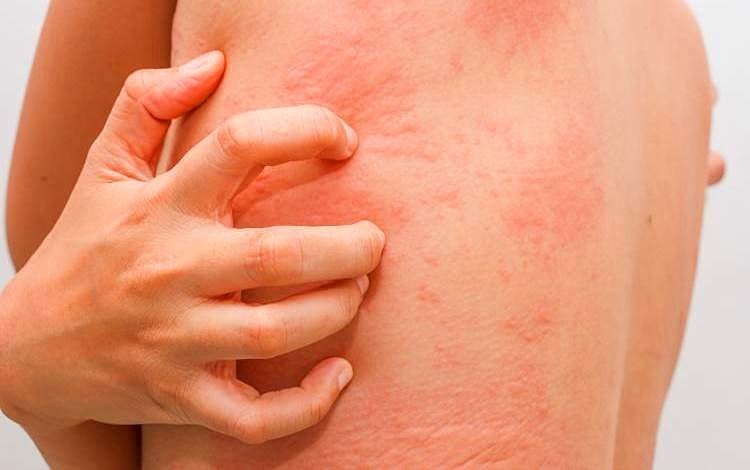
При обострении дерматита поражаются разные участки тела, и болезнь проявляется следующим образом:
- На лице. Пятна покрывают щеки, лоб, шелушатся, не исчезают после нанесения увлажняющего крема. Глаза слезятся и краснеют, развивается аллергический ринит с отеком слизистых оболочек носа. При расчесывании высыпаний могут оставаться незаживающие следы на коже.
- На глазах. При использовании некачественной туши или крема веки сильно отекают, увеличиваются в объеме, краснеют. Развивается аллергический конъюнктивит с обильными выделениями воспалительного экссудата, слез, жжением.
- На руках. При контакте с химическими веществами, косметикой, латексом кожа становится слишком сухой, появляются трещины, красные пятна между пальцами. Часто верхний слой эпидермиса грубеет и утолщается, раны не заживают, сильно болят, мокнут.
Более остро протекает токсично-аллергическая токсидермия. При тяжелой реакции на медикаменты или химикаты у больного папулы и зудящие высыпания появляются на коже и слизистых оболочках половых органов, ротовой полости, глаз. В крови резко возрастает уровень токсинов, поэтому наблюдается: высокая температура, сонливость, отсутствие аппетита, тошнота, тремор. Эпидермис может отслаиваться, оставляя открытые раны.
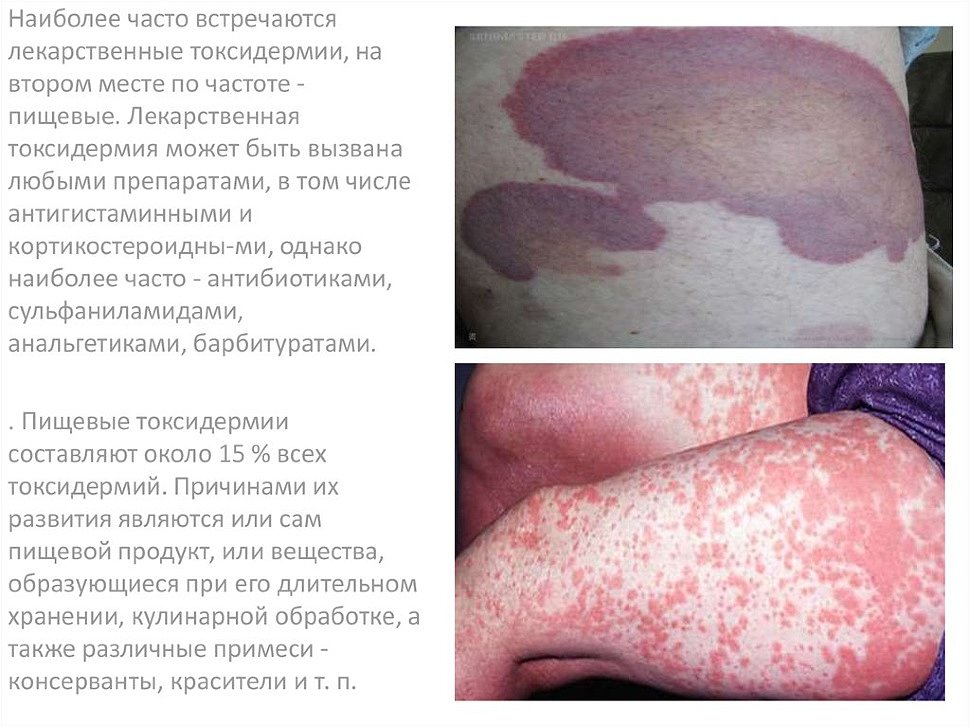
У детей симптомы заболевания схожие, но в младенческом возрасте первый признак дерматита – появление на голове себорейных корочек. Они грубые и плотные на ощупь, характерного светло-желтого оттенка. Основные участки, которые затрагивает дерматит:
- локти;
- щеки;
- ягодицы;
- спина.
В детском возрасте высыпания часто покрывают большие участки тела, пятна проступают под коленями, на шее, переходят на грудь. Кожа становится сухой, плотной, теряет эластичность. Сильный зуд делает ребенка раздражительным, беспокойным. При дальнейшем контакте с аллергеном развивается экзема.
Методы и способы диагностики
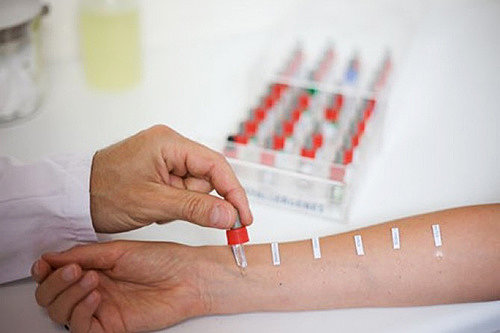
При появлении на теле зудящих пятен необходимо обратиться к дерматологу. На первичном осмотре важно исключить псориаз, нейродермит и простую крапивницу, грибковые и бактериальные инфекции кожи. Основные методы диагностики – кожные пробы в виде аппликационного теста.
Можно использовать специальные полоски или patch-тесты. На них нанесены 24 основных химических и биологических вещества, на которые в 90% случаев возникает аллергия. Дерматит является системным заболеванием, поэтому забор биоматериала можно проводить на предплечье:
- небольшой участок кожи обрабатывают антисептиком;
- тест-полоски с помощью пластыря прикрепляют к месту пробы;
- снимают через 48 часов;
- осматривают и выявляют, какой реагент дал положительную реакцию;
- повторяют на определенные реагенты, чтобы подтвердить диагноз.
В ряде лабораторий предпочитают скарификационные пробы. На внутренней стороне руки делают мельчайшие надрезы, на которые наносят аллерген в минимальной дозировке. Одновременно можно протестировать 10-15 веществ.
При хронической форме дерматита необходимо найти причину, которая провоцирует рецидив. Это могут быть заболевания пищеварительного тракта, печени, почек, щитовидной железы. Дополнительно назначаются:
- УЗИ внутренних органов;
- липидограмма для определения уровня холестерина;
- гемостазиограмма для выявления свертываемости крови.
При тяжелом состоянии пациента врач назначает общий и клинический анализ крови. Необходимо убедиться в стабильной работе почек, печени, которые испытывают повышенную нагрузку из-за интоксикации организма. Это помогает правильно подобрать препараты, снизить риск осложнений и побочных эффектов.
Основные методы лечения аллергического дерматита
Заболевание требует системного и комплексного подхода к терапии. Болезненные симптомы изматывают, приносят дискомфорт, провоцируют нервные расстройства. Отказ от лечения приводит к развитию тяжелых форм экземы, нейродермита, на коже остаются шрамы, мокнущие раны. Человеку приходится отказываться от посещения бассейна, спортзала, ограничивать себя в личных отношениях.
Врачи применяют сочетание нескольких методов:
- полное устранение аллергена и раздражителя;
- антигистаминные лекарства внутрь;
- обработка кожи специальными мазями и кремами;
- очищение организма с помощью диеты и сорбентов.
У взрослых чаще диагностируется хроническая форма, поэтому при обострении применяются гормональные средства. Они быстро снимают воспаление, но отличаются большим количеством побочных эффектов. У пациентов старше 25-30 лет уже имеются болезни сердца или пищеварительного тракта, требуется глубокое обследование, отказ от вредных привычек.
При всех формах дерматита, кроме токсидермии, лечение проводится в домашних условиях. При острой стадии и поражении кожи не более 15−20% применяется местная терапия мазями, термальной водой и антисептиками. Курс восстановления в среднем занимает 10−15 суток при соблюдении диеты и отказа от контакта с аллергенами.
Лекарственные средства и препараты
При комплексной терапии недостаточно только наружной обработки кожи. Для очищения тканей и уменьшения интоксикации используются разные препараты:
- гормональные и негормональные мази, кремы, спреи;
- заживляющие и противовоспалительные препараты;
- энтеросорбенты;
- пробиотики и пребиотики;
- антибиотики при вторичных инфекциях;
- народные средства на натуральной основе.
Для усиления эффекта врачи назначают физиопроцедуры, улучшающие состояние кожных покровов. Выбор методов зависит только от стадии и остроты симптомов, возраста пациента. Для детей подбираются более щадящие дозировки и препараты.
Негормональные средства
При легкой стадии болезни можно применять мази и кремы без добавления синтетических гормонов. Наиболее эффективные и рекомендованные врачами:
- Эплан. Препарат на основе глицерина обладает ранозаживляющим, увлажняющим и антибактериальным свойством. Рекомендуется для обработки рук после контакта с аллергенами, оставляет защитную пленку.
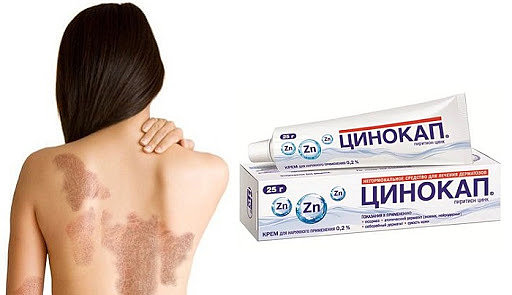
- Цинокап. Содержит пиритион цинка, вазелиновое масло и пантенол. Назначается врачом при открытых ранах и воспаленных участках, подсушивает, заживляет, убирает сухость. Курс лечения составляет 2−3 недели.
- Скин-кап. Качественное средство с добавлением цинка, глицерина и сахарозы помогает избавиться от симптомов дерматита. Улучшает состояние эпидермиса при обострении, нормализует уровень влажности, усиливает питание воспаленной кожи. Необходимо применять 2 раза в день.
- Радевит. Витаминный коктейль для пересушенной кожи при дерматите. Назначается после гормонального лечения или как монопрепарат, насыщает кожу витаминами А, Е, токоферолом. Глицерин сохраняет влагу, оставляя ощущение комфорта.
- Цинковая мазь. Бюджетное средство с отличным заживляющим действием. Подсушивает воспаление, убирает покраснение, поддерживает естественную регенерацию. Содержит рыбий жир и Омега-з, поддерживают местный иммунитет эпидермиса.
При лечении атопического дерматита у детей врачи назначают Д-Пантенол. Средство безопасно для грудничков, не содержит гормоны, убирает опрелости и раздражение. Насыщает поврежденные ткани пантотеновой кислотой, нормализует метаболизм. Ребенок не ощущает зуд, становится более спокойным, лучше спит.
Лучшие гормональные мази и кремы
Препараты этой группы содержат активные вещества группы кортикостероидов. Они воздействуют на раздраженные рецепторы кожи, блокируя выработку гистамина. Они обладают противозудным и противовоспалительным эффектом. Их назначают при сложных ситуациях, когда более безопасные методы не дали результата. Часто врачи назначают следующие средства:
- Адвантан. Гормон метилпреднизолон локализует и останавливает развитие болезни, рекомендуется при хронической форме дерматита. Разрешен в педиатрии с 4 месяцев, но требует осторожной дозировки. Максимальная продолжительность курса – 3 месяца для взрослых и 4 недели для детей.
- Целестодерм В. Гормональная мазь и крем с бетаметазоном убирает зуд, жжение, покраснение, блокирует распространение вторичных инфекций при осложненной форме дерматита. Используется не более 1 месяца.
- Флуцинар. Гормональный гель с флуоцинолона ацетонид. Сильное антигистаминное средство назначается при шелушении, сухости. Не применяется при мокнущих высыпаниях и экземе. Можно наносить на волосяную часть головы, использовать при лечении детей от 2 лет.
- Акридерм. Содержит бетаметазон, антибиотик гентамицин и противогрибковое соединение клотримазола. Эффективно защищает от вторичных инфекций при осложнениях, может наноситься в интимной зоне. Назначается на 2−3 триместре беременности.
- Элоком. Популярное средство с мометазоном. Убирает неприятные ощущения и воспаление в эпидермисе, снимает мучительный зуд, покраснение и отек. Назначается при сложных ситуациях 3 раза в день. Применяется при комплексной терапии дерматита у детей от 2 лет.
- Локоид. Содержит гидрокортизон, убирает сильный отек, жжение, восстанавливает тонус капилляров. Назначается до 3 раз в сутки, может наноситься под повязку для усиления лечебного действия.
- Гистан. Легкий крем с мометазоном содержит парафин, воск, бетулин. Его наносят при сильном проявлении болезни 1 раз в сутки, не втирают, оставляя до полного впитывания. Обволакивает пораженные участки невидимой пленкой, повышает местный иммунитет, влажность и эластичность.
При использовании гормональных мазей в крови повышается уровень гормонов кортикостероидов. Они начинают подавлять работу надпочечников пациента. Поэтому резкий отказ от лечения вызывает обратный эффект: симптомы дерматита возвращаются в полном объеме. Врачи рекомендуют снижать дозировку постепенно в течение 4−5 дней.
Антигистаминные средства
При попадании в организм аллергена запускается раздражение рецепторов, активно вырабатывается гистамин. Он вызывает воспаление и неприятные симптомы, поэтому при острой форме необходимо принимать лекарства, блокирующие его распространение в крови.
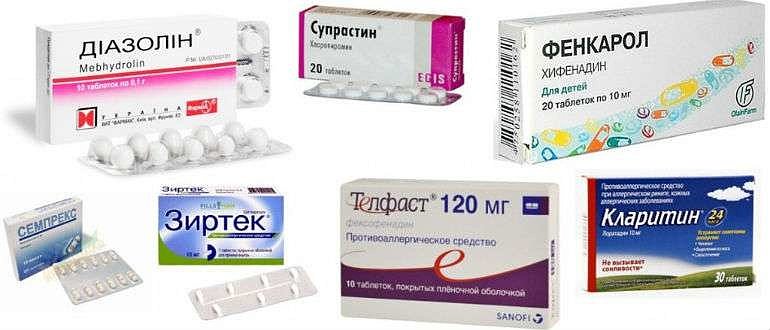
При аллергическом дерматите антигистаминные препараты составляют основу терапии при обострении. После появления первых симптомов рекомендуется принять внутрь препараты из списка 2 и 3 поколения:
- Цетрин;
- Лоратадин;
- Эриус;
- Ролиноз.
Перечисленные средства в форме таблеток или капель отличаются длительным и быстрым эффектом. Они на 6−8 часов блокируют работу рецепторов, снижают уровень гистамина. Практически не применяются препараты 1 поколения Супрастин и Диазолин: провоцируют повышенную слабость, сонливость, небезопасны при вождении транспортного средства. Детям младшего возраста чаще назначают Кларитин и Зодак, которые имеют минимум противопоказаний.
Применение энтеросорбентов
При обострении в крови повышается уровень токсинов, которые проникают в ткани и усиливают аллергическую реакцию. Начинается интоксикация с характерными симптомами: слабость, температура, головные боли. Состояние кожи ухудшается, увеличивается количество высыпаний и покраснений.
Энтеросорбенты – группа лекарственных препаратов для перорального применения. Попадая в кишечник, они всасывают токсины, обеспечивая следующие эффекты:
- связывают медиаторы воспаления;
- очищают организм от продуктов метаболизма;
- уменьшают количество аллергенов;
- снижают нагрузку на печень, почки, кишечник.
Применение энтеросорбентов ускоряет процесс выздоровления, улучшает состояние кожи. Они могут быть на натуральной или синтетической основе. Наиболее безопасные для детей и взрослых препараты: Полифепан, Полисорб, Атоксил, Энтеросгель, активированный уголь.
Использование пребиотиков и пробиотиков
Аллергический дерматит чаще развивается при ослабленном иммунитете. Неправильное питание нарушает микрофлору кишечника, провоцирует рост патогенной микрофлоры. При попадании аллергена организму не хватает сил для подавления раздражителя. Для поддержания полноценной работы пищеварительной системы врачи назначают:
- Пробиотики: живые микроорганизмы, бифидо- и лактобактерии (Бифидум Баг, Трилакт, Экофлор).
- Пребиотики: пищевые волокна, поддерживающие полезные микроорганизмы (Энтерол, Лаксопектин).
Такие препараты назначаются пациентам любого возраста для восстановления иммунитета и защитных сил. В качестве профилактического средства их принимают курсами 3 раза в год, используют при употреблении продуктов, провоцирующих аллергию.
Антибиотики при аллергическом дерматите
При токсидермии у пациентов часто возникают открытые раны, которые инфицируются патогенными бактериями. Возникает вторичная инфекция с опасными осложнениями. Это ухудшает состояние больного, повышает риск некроза. При появлении нагноения, воспаления, язв врачи назначают антибиотики широкого спектра:
- Ровамицин;
- Сумамед;
- Доксициклин;
- Эритромицин.
Принимать антибиотики следует одновременно с пребиотиками и пробиотиками. Это устраняет побочные действия, предотвращает уничтожение полезной микрофлоры, поддерживает иммунитет пациента.
Эффективные препараты из Азии
При дерматите аллергического характера можно применять мази и кремы из Китая. Средства разработаны на растительной основе, прошли многочисленные клинические испытания, подтверждающие лечебное действие:
- Мазь «Сокровища рыбака» содержит хлоргексидин, софору, кору амурского бархатца. Обладает выраженным противовоспалительным, заживляющим, антибактериальным действием. Помогает устранить зуд при вторичных грибковых инфекциях, рекомендована для детей и взрослых без возрастного ограничения. Цена 265 рублей.
- «Цзяопису» эмульсия-паста для заживления, восстановления кожных покровов, снижения интенсивности воспаления при дерматите, псориазе, экземе. Может применяться при мокнущих ранах после расчесывания. Содержит экстракт чернильного ореха, тифониума, грушевого дерева. Назначается пациентам с 3 лет. Цена 250 рублей.
- «Тяньфужэнь Цаобэнь Ругао» мазь рекомендуется при бактериальном воспалении. Убирает зуд и жжение, снимает покраснение, останавливает воспаление при дерматите. Помогает справиться с шелушением, заживляет благодаря содержанию триклозана 2%, хлоргексидина, экстракта коры ясенца, филодендрона, софоры, семян кохии. Цена 250−260 рублей.
- Тайская мазь Fluocinonide ointment. Содержит гормональный компонент флуоцинонид, эффективный для подавления выработки гистамина. Легкая формула на натуральной основе убирает неприятные ощущения при осложнении и тяжелых проявлениях дерматита, псориаза, нейродермита. Может применяться после укуса насекомых для купирования аллергической реакции. Цена 80 рублей.
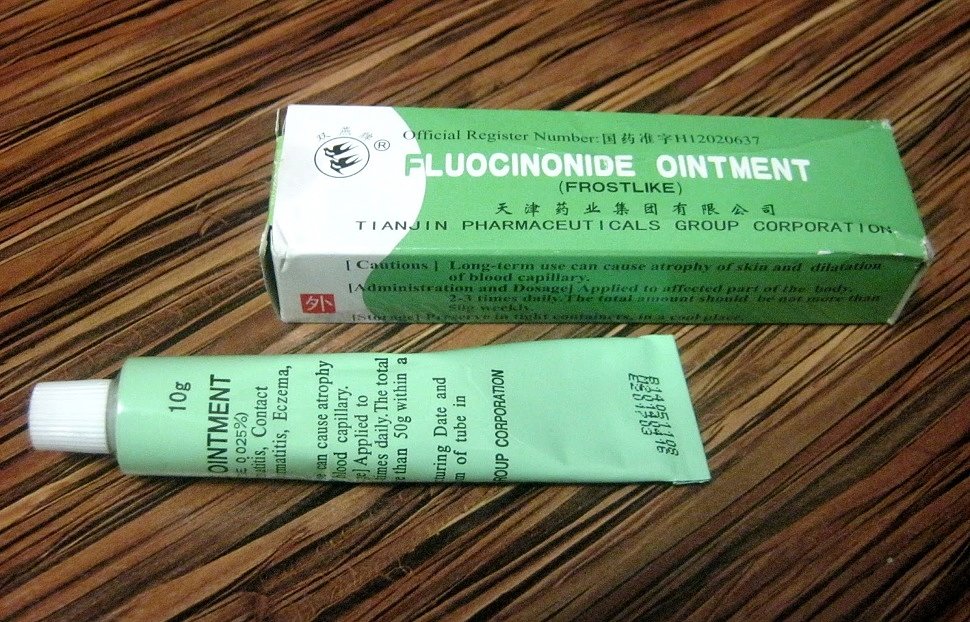
Мази и кремы из Азии активно применяются при лечении дерматита во многих странах, имеют многочисленные отзывы и рекомендации дерматологов. Но для скорейшего очищения кожи от высыпаний их следует сочетать с другими методами лечения.
Диета при обострении
У взрослых и детей дерматиты аллергического типа часто возникают при неправильном питании, употреблении продуктов с большим количеством глютена, специй, усилителей вкуса. Они раздражают рецепторы, запуская воспалительную реакцию. Соблюдение диеты помогает очистить организм от токсинов, повышает содержание полезных белков и микроэлементов.
Врачи рекомендуют придерживаться следующих правил питания:
- Исключить все продукты, провоцирующие аллергию.
- На время отказаться от выпечки, сладостей и полуфабрикатов, которые могут содержать консерванты.
- Готовить первые блюда только на втором бульоне, сливая первый отвар.
- Вымачивать перед варкой все крупы в холодной воде не менее 10 часов.
- Исключить специи, магазинные соусы, экзотические приправы.
При обострении все блюда лучше готовить на пару, запекать в собственном соку. Можно регулярно делать разгрузочные дни на овощах, рисе, кефире. Диетологи советуют пить больше чистой воды для выведения токсинов, уменьшить количество чашек кофе и крепкого чая.
В список запрещенных продуктов попадают мед, полуфабрикаты, консервы, шоколад и сладости, морепродукты и цельное молоко. Разрешено включать в питание детей и взрослых без ограничений кисломолочные напитки, овощи и многие фрукты, нежирное мясо. Из напитков лучше отдавать предпочтение зеленому чаю, отвару сухофруктов.
Народные рецепты
Многие препараты, предлагаемые для лечения аллергического дерматита, содержат натуральные компоненты. Их можно взять за основу при изготовлении составов в домашних условиях. Эффективно применять березовый деготь, улучшает питание кожи, снимает воспаление за счет высокого содержания минералов, витаминов, активных аминокислот.
Деготь можно настаивать на спирте или отваре ромашки, смешивать с борной кислотой. Препарат наносят утром и вечером, осторожно втирая в воспаленные участки. Народное лечение продолжают в течение 3−4 недель, сочетают с массажем, грязевыми обертываниями, аптечными мазями.
При дерматите можно применять следующие рецепты:
- Наносить на высыпания масло чайного дерева 1 раз в день. Для профилактики несколько капель добавляют в гель для душа или увлажняющий крем для тела.
- Делать ежедневно компрессы из отвара зверобоя, череды, чистотела, корней девясила.
- Принимать ванны с добавлением отвара пшеничных или овсяных отрубей.
При хронической форме болезни можно приготовить настойку из смеси трав: боярышника, березовых почек, пустырника. Их следует настоять на медицинском спирте в течение недели, процедить, хранить в холодильнике. Принимать по 15−20 капель 3−4 раза в день при обострении.

Профилактика заболевания
Аллергический дерматит сложно лечить, но при ведении здорового образа жизни можно предупредить его появление. В зрелом возрасте рекомендуется придерживаться следующих советов по профилактике:
- отказаться от вредных привычек;
- использовать безопасную бытовую химию и косметические средства;
- бороться со стрессами, нервным перенапряжением, недосыпанием;
- поддерживать иммунитет правильным питанием;
- не увлекаться гигиеной кожи, не пересушивать ее гелями.
Во время беременности врачи рекомендуют правильно и полноценно питаться, снизить до минимума употребление сахара, цитрусовых, сладостей. Спровоцировать дерматит у младенца может курение будущей матери, поэтому следует отказаться от сигарет и алкоголя, не принимать лекарства без назначения гинеколога.
Аллергическая форма дерматита – тяжелое заболевание, которое часто перерастает в хроническую патологию. Вне зависимости от причины, оно требует комплексного лечения, приносит человеку моральный и физический дискомфорт. При правильном подходе к терапии можно снизить количество рецидивов, значительно улучшить качество жизни пациента.
- Мария Рухлова
- 18 мая 2020
- 0 комментариев
Препараты для лечения псориаза: медикаменты и народные средства
Псориаз – хроническое заболевание, одним из симптомов которого является поражение кожи. Эпидермис покрывается шелушащимися бляшками, мучает зуд и жжение. Для купирования симптомов больному приходится использовать разные средства от псориаза в виде мазей, кремов, дополнять терапию народными рецептами.
Виды лекарств для терапии псориаза
Аутоиммунное заболевание протекает в хронической форме с частыми рецидивами. Во время обострения на коже появляются участки с пересушенным и воспаленным эпидермисом. Такие бляшки сильно зудят, вызывают жжение и активное шелушение. Кроме наружных проявлений, при псориазе поражаются внутренние органы и системы, страдают суставы, снижается иммунитет.
Лечение псориаза требует комплексного подхода. При обострении врачи подбирают препараты разных видов:
- для наружной терапии;
- системные лекарства от псориаза;
- сопутствующие средства.
Для эффективности врачи в одном курсе сочетают несколько лекарств. Нередко у пациента развивается привыкание при длительном использовании, поэтому приходится менять комбинации и дозировку. Ежегодно появляются новые составы на основе натуральных и синтетических компонентов, которые применяют при разных формах болезни.
Средства для наружной терапии
Внешними симптомами псориаза являются бляшки, которые могут покрывать до 40–50% тела. Они появляются чаще на локтях и коленях, спине, могут покрывать голову, ладони и ступни, проступать на лице. Зуд и жжение изматывают пациента, нарушают сон, заставляют отказаться от посещения общественных мест, личной жизни.

Для уменьшения симптоматики применяют средства двух видов:
- Гормональные. Содержат синтетические гормоны группы глюкокортикостероидов. Их действие направлено на подавление рецепторов кожи, уменьшение воспалительного процесса. Они назначаются при тяжелой степени болезни, требуют осторожной дозировки, имеют множество противопоказаний.
- Негормональные. Могут содержать натуральные и синтетические компоненты, аминокислоты, витамины, минералы. Они назначаются для снятия симптомов псориаза после гормональных препаратов или при начальной стадии.
Препараты для обработки кожи выпускают в форме мази или крема, добавляют растительные масла для смягчения и увлажнения. Но при выборе врач опирается на тип болезни, наличие мокнущих бляшек или открытых ран на теле.
Средства от псориаза для наружного применения без добавления гормонов более безопасны, могут использоваться продолжительными курсами. Они делятся на несколько групп:
- На основе цинка. Содержат полезный микроэлемент, который подсушивает бляшки. У многих больных псориазом обострение начинается при его недостатке в организме. Они стимулируют местный иммунитет, улучшают состояние эпидермиса.
- Мази с добавлением натуральных компонентов (нафталана, ихтиола, экстракта софоры японской). Отличаются мягким действием, увлажняют, снимают неприятные ощущения, жжение и зуд. Используются после обострения, имеют минимум противопоказаний.
- Средства на основе дегтя. Натуральные мази эффективны при шелушении кожи, являются эффективными антисептиками, уменьшают риск вторичных инфекций. Среди недостатков – неприятный запах, повышение чувствительности к солнечному свету.
- Гидратирующие мази. Относятся к вспомогательным, улучшают состояние кожи при псориазе. Устраняют сухость, стянутость, жжение и зуд. Увлажняют и стимулируют регенерацию, предотвращают воспаление.
- Гидроксиантроны. Содержат вещества, замедляющие деление клеток на воспаленных участках, используются при обострении. Их не следует наносить на здоровую кожу, чтобы не спровоцировать травмы.
- Фитопрепараты. В составе присутствуют натуральные экстракты, вытяжки и сок растений, эфирные масла. Рекомендуется применять при легкой степени или для профилактики, дополнять гормональное лечение.
- Кератолитики. Мази и кремы назначаются при легкой стадии. Они размягчают бляшки, что ускоряет восстановление кожного покрова, заживление и выздоровление.
Перечисленные виды лекарств используются только для борьбы с внешними проявлениями, но не устраняют провоцирующие факторы. Они должны применяться одновременно с физиотерапевтическими процедурами, компрессами и системными средствами в период обострения.
Средства для системной терапии
Псориаз провоцируют разные факторы: контакт с аллергенами, сильный стресс, бессонница, падение иммунитета, недостаток витаминов. Поэтому при лечении важно устранить причину обострения, чтобы остановить воспаление. В противном случае возрастает риск осложнений в виде снижения остроты зрения, псориатического артрита.
Препараты от псориаза для системной терапии делятся на несколько групп:
- Антигистаминные лекарства. Направлены на подавление работы возбужденных рецепторов, устранение аллергической реакции. Снимают зуд, жжение, болезненные ощущения, успокаивают раздраженную кожу (Кларитин, Зодак, Супрастин).
- Цитостатики. Действие направлено против активного деления клеток эпидермиса, что является основной причиной псориаза (Имуран, Циклофосфан).
- Иммунодепрессанты. Рекомендуются для уменьшения стресса, раздражительности, подавляют нетипичные реакции иммунитета (Арава, Метотрексат).
- Глюкокортикостероиды. В виде таблеток используются внутрь в период обострения и только под контролем лечащего врача. Снимают тяжелые проявления, подавляют воспаление, защищают от опасных осложнений (Целестон, Бетаметазон).
- Биопрепараты. При лечении блокируют реакции в иммунной системе, подавляют выработку цитокинов, которые запускают воспаление кожи и суставов.
Препараты для системной терапии снимают клинические проявления, назначаются одновременно с наружными мазями и кремами. Но они содержат сильнодействующие вещества, поэтому используются только после консультации дерматолога.
Сопутствующие лекарства
При обострении псориаза нарушается работа многих систем, ухудшается пищеварение, нарастает нервозность и раздражительность. При некоторых формах болезни возникает сильная боль. Поэтому врачи подбирают сопутствующие лекарства. Они не влияют на основное заболевание, но облегчают состояние пациента, делают лечение более комфортным.

Эффективные препараты от проявлений псориаза:
- Обезболивающие анальгетики (Кетопрофен, Анальгин).
- Успокаивающие и седативные средства (Персен, Тенотен, Феназепам).
- Витаминные комплексы (Компливит, Алфавит).
- Пищеварительные ферменты (Мезим, Креон, Фестал).
- Гепатопротекторы для улучшения работы печени (Карсил, Легалон, Гепалекс).
- Антибиотики при вторичных инфекциях.
При понижении иммунитета врачи рекомендуют курс препаратов на основе интерферона. Он стимулирует выработку антител, подавляющих воспалительный процесс, улучшает состояние больного, стимулирует скорейшее восстановление поврежденного эпидермиса.
Рейтинг лучших средств от псориаза
В аптеке можно приобрести разные средства и лекарства от псориаза. Они имеют однокомпонентный или многокомпонентный состав, отличаются ценой, формой упаковки. Перед покупкой необходимо проанализировать следующие критерии:
- форма выпуска для удобного нанесения;
- основные компоненты, отсутствие на них аллергической реакции;
- как применяется средство (наружно или внутрь);
- группа лекарств (антибиотики, кератолитики, антигистаминные);
- наличие противопоказаний для пациента;
- возможность замены на недорогие аналоги.
При составлении рейтингов специалисты опираются на результаты клинических исследований и отзывы больных. Это помогает выделить препараты с невысокой ценой и хорошим качеством, которые дают хорошие результаты при минимальных побочных действиях.
Для лечения псориаза на теле
При обострении белые бляшки часто покрывают кожу на теле, приносят неприятные ощущения, жжение. При контакте с одеждой они воспаляются, могут поражаться бактериальной или грибковой инфекций, что осложняет лечение. Наиболее эффективные лекарства, по мнению врачей, представлены в таблице.
| Название |
Особенности состава |
Преимущества |
Цена, руб |
| Псорилом |
Содержит масла розмарина, эвкалипта, лаванды, экстракт календулы и шалфея. |
Быстро впитывается, не оставляет ощущения пленки, защищает от патогенных возбудителей. |
1020 |
| Пикладол |
Эффективный крем содержит масла пихты, чистотела, натуральный деготь. |
Снимает воспаление, смягчает, устраняет инфекции, имеет минимум противопоказаний. |
250 |
| Псоринохель Н |
Содержит синтетические вещества нозоды, полученные из биологических жидкостей растений и животных. |
Выпускается в виде капель, применяется для ускорения заживления, поддержания иммунитета в период сильного обострения. |
636 |

Для лечения псориаза на голове
При воспалении бляшки могут покрывать волосяной покров на голове, формируя «псориатическую корону». Это сложная форма болезни, поэтому врачи подбирают средства от обострения псориаза в виде шампуня, пасты или легкого крема. Они должны легко распределяться по коже, не иметь резкого запаха.
| Название препарата |
Форма выпуска |
Состав и компоненты |
Преимущества |
Стоимость, руб |
| Цинокап |
Аэрозоль для распыления или крем. |
Содержит пиритион цинка и декспантенол. |
Заживляет, успокаивает раздраженные участки, уничтожает патогенные возбудители, грибки. |
447 |
| Фридерм Деготь |
Шампунь для обработки головы. |
Содержит деготь белой ивы, куркуму, экстракт корня имбиря и молочную кислоту. |
Эффективен при псориазе, восстанавливает кожный покров головы, улучшает структуру волос, устраняет себорею. |
718 |
| Циклоспорин |
Комплексный иммунодепрессант в виде капсул для перорального применения, ампул для инъекций. |
Содержит 11 полезных аминокислот, вытяжки грибков для подавления болезни. |
Воздействует на причину псориаза, рекомендован при тяжелой форме. |
1852 |
Лучшие препараты для лечения псориаза на локтях
Появление бляшек на сгибе коленно-локтевых суставов – распространенная проблема, которая встречается при разных формах болезни. Зачастую повышенная сухость и шелушение становятся первым симптомом, указывающим на рецидив. По оценке пациентов и дерматологов наиболее эффективными лекарствами для быстрой помощи являются:
- Флуметазон. Гормональное средство в виде легкого крема быстро уменьшает отек, устраняет признаки воспаления, шелушения, подавляет ускоренную регенерацию клеток. Снимает зуд, жжение и дискомфорт, назначается при аллергии.
- Триамцинолон. Используется при генерализованной форме псориаза, подавляет обострение, снимает отек и снижает распространение заболевания за счет гормонов 3 поколения. Легко распределяется по коже, не имеет сильного запаха.
- Реамберин. Раствор стимулирует выведение из организма токсинов, аллергенов и продуктов распада, которые провоцируют обострение псориаза. Очищает печень и протоки, улучшает клеточное дыхание тканей. Содержит янтарную кислоту.
При появлении бляшек на локтях врачи назначают наружные средства. Лечение дополняется диетой, детоксикацией и восстановлением работы пищеварительной системы.
Рейтинг препаратов при псориазе ногтей
Проблема возникает у 15–20% пациентов. Пластина на руках становится тонкой, сильно слоится, что причиняет боль при выполнении повседневной работы. Псориаз затрагивает кожу вокруг ногтя, появляются трещины, повышается риск инфекции. Рекомендуются лекарства с большим списком показаний в удобной для пациента форме.
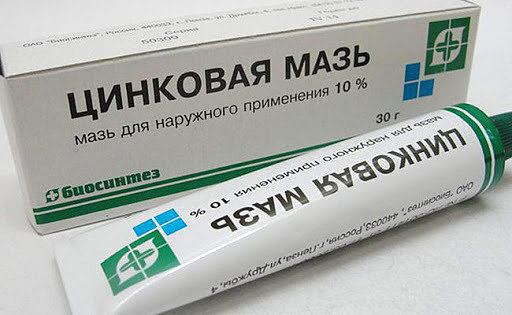
- Цинковая мазь. Мазь быстро впитывается в пластину и эпителий, выступает антисептиком, запускает регенерацию тканей. Помогает при выделениях крови, сукровицы или гноя из ран, уменьшает жжение и покраснение. Не содержит гормоны.
- Цигнодерм. Крем является кератолитиком, который после нанесения убирает сухую кожу, устраняет бляшки, снижает выработку протеинов. Замедляет образование новых шелушений, ускоряет рост здоровых ногтей. Содержит вещество дитранол.
- Адвантан. Гормональная мазь на основе метилпреднизолона. Рекомендуется для обработки ногтей на руках и волосистой части головы при псориазе. Устраняет признаки аллергии, шелушения и покраснения, способствует заживлению.
При лечении псориаза ногтей на ногах обязательно назначаются системные препараты, которые воздействуют на причину болезни изнутри. В противном случае возникает опасность поражения суставов пальцев, развития артрита.
ТОП эффективных средств при обострении
Средства от любой формы псориаза подбираются индивидуально. Но для получения быстрого эффекта важно выбирать наиболее качественные лекарства, прошедшие клинические испытания. По оценке специалистов для рейтинга отобраны лучшие составы за 2018–2019 год.
ТОП лечебных кремов при разных формах болезни:
| Название препарата |
Состав |
Преимущества и эффективность |
Цена в аптеке, руб |
| Пауэркорт |
Содержит гормон клобетазол пропионат. |
Рекомендован пациентам с 1 года, используется при всех формах, кроме вульгарного и пустулезного псориаза. Положительный эффект появляется на 5–7 сутки, улучшается питание и увлажнение кожи. |
433 |
| Дайвонекс |
В составе присутствует кальципотриол. |
Назначается с 6 лет, прошел клинические испытания с доказанной эффективностью. Рекомендован при ограниченном характере повреждений (на коленях, локтях, лице). При соблюдении дозировки побочные осложнения проявляются редко. |
955 |
| Скин-Кап |
Содержит небольшой процент клобетазола пропионата, поэтому относится к гормональным. |
Уменьшает проявления болезни, защищает от заражения бактериями и грибками. Может применяться длительными курсами. |
1200 |

Многие пациенты предпочитают крем за легкую текстуру. Благодаря нежирной основе, он распределяется по коже без пленки, полностью впитывается за несколько минут. Перечисленные препараты можно применять при лечении псориаза на голове и ногтях.
В ТОП самых эффективных мазей от псориаза вошли следующие лекарства:
| Название |
Особенности состава |
Эффективность |
Цена, руб |
| Карталин |
В составе присутствует солидол, экстракты ромашки, череды, масло эвкалипта и натуральный мед. |
После нанесения уменьшается дискомфорт и сухость, бляшки не увеличиваются в размере. Постепенно проходит шелушение, зуд и гипертермия. |
750 |
| Король кожи |
Содержит неомицин, кетоконазол, пропионат клобетазола, куркуму, масло сандалового дерева. |
Входит в ТОП в Китае, снимает острое воспаление, имеет охлаждающий, питательный, дезинфицирующий эффект. Насыщает витаминами и микроэлементами. |
240 |
| Тайская мазь 29а |
В составе заявлены камфора, бензойная и салициловая кислота, сера, петролатум. |
Снимает зуд, улучшает цвет кожи, восстанавливает питание и кровоток в эпидермисе. При регулярном применении уменьшает риск рецидива и пятен после бляшек. Может применяться 4–5 недель без вреда для здоровья. |
110 |
| Синафлан |
Сильнодействующая мазь с гормональным компонентом. |
Уменьшает жжение и зуд, отечность, нормализует кровообращение в верхнем слое дермы. |
55 |
| Элоком |
Мощный препарат с мометазоном фуроатом. |
Обладает сосудосуживающим, тонизирующим и противозудным действием, полностью поглощается тканями, не оставляет ощущения жирной пленки. |
360 |

При выборе мазей важно не заниматься самолечением: гормональные препараты имеют ряд противопоказаний. При длительном нанесении и передозировке в организме подавляется функции надпочечников, развивается гормональный сбой. Нередко при резком отказе от терапии возникает «синдром отмены» с серьезными осложнениями, рецидивом псориаза, появлением новых участков, пораженных бляшками.
После снятия обострения с помощью гормональных мазей врачи назначают лекарства из гомеопатии. Они разрабатываются российскими, китайскими и индийскими концернами на основе народных рецептов, лабораторных исследований. В ТОП средств 2019–2020 года по рекомендациям на форумах попали:
- Псориатен. Лечебный эффект обеспечивает вытяжка магонии падуболистной. Она быстро снимает покраснение вокруг бляшек, успокаивает, насыщает витаминами. Может сочетаться с гормональными мазями и антибиотиками, имеет минимум противопоказаний (580 рублей).
- Псорисил. Новое средство с прополисом, экстрактом хвойных деревьев, чистотелом и каланхоэ. Протеины молока поставляют микроэлементы, ускоряющие восстановление эпидермиса. Шалфей выводит токсины и продукты распада (99–120 рублей).
- Псорикс. Современный крем-гель с натуральным составом, запускает местный иммунитет, одновременно подавляет активность рецепторов, отвечающих за зуд и жжение. Блокирует аутоиммунные реакции, устраняет симптоматику (149 рублей).
- Лосьон Фуфан. Китайское средство справляется с псориазом, экземой, нейродермитом, подавляет грибковые и бактериальные инфекции. Повышает защитные силы организма, купирует болезненные симптомы, уменьшает жжение. Тонизирует сосуды, что повышает уровень кислорода, снимает боль и дискомфорт. Подходит для лечения бляшек на голове и лице (1590 рублей).
Средства и мази от псориаза содержат растительные масла, поэтому могут спровоцировать аллергическую реакцию. Перед первым применением врачи рекомендуют сделать пробу на руке, чтобы убедиться в хорошей переносимости компонентов.
В ТОП китайских эффективных средств пациенты включили несколько новых препаратов:
- Серное мыло SHANGHAI Sulfur Soap. Назначается при разных заболеваниях кожи, является антисептиком, обладает противовоспалительными и заживляющими свойствами. Содержит экстракт алоэ вера, серу, оливковое и пальмовое масла для увлажнения. Помогает справиться с мокнущими бляшками, тонизирует и омолаживает. Может дополнять основное лечение, применяться для профилактики при ремиссии (165 рублей).
- Пластырь Quannaide Xinmeisu Tiegao. Содержит экстракт эвкалипта, камфору, борнеол, салициловую кислоту и флюоциноид. Используется при локализации бляшек на локтях, ногах и теле. наносится на предварительно очищенную кожу. Его следует оставить на 1–2 дня, после чего поменять на новый. Насыщает эпидермис минералами, противовоспалительными компонентами, снимает дискомфорт и шелушение (60–70 рублей).
- Shennong Baicao Gao. Негормональная мазь создана с учетом новых биотехнологий. В составе присутствует трава горечавка, бальзамин, борнеол, экстракт 26 целебных растений, смола босвелии и масло шиповника. Используется курсом 7–10 суток при обострении, снимает симптомы, зуд, может применяться при псориазе на половых органах, лице, веках (490 рублей).

При покупке средства из Китая важно убедиться в наличии сертификатов, подтверждающих эффективность и безопасность, изучить отзывы пациентов.
Новейшие разработки в борьбе с болезнью
Последние исследования направлены на поиск причины появления псориаза. Одной из версий является отсутствие в тканях молекул, которые блокируют быстрое деление клеток и воспаление. Новый препарат должен восполнить их за счет рецепторного антагониста интерлейкина-36.
Врачи предполагают, что введение больным препарата на его основе поможет достигнуть продолжительной ремиссии. Он не подавляет иммунитет, не токсичен для печени и почек. ИЛ-36 – уникальная возможность для пациентов с тяжелой формой болезни. При регулярном применении он должен подавлять выработку цитокинов, провоцирующих обострение.
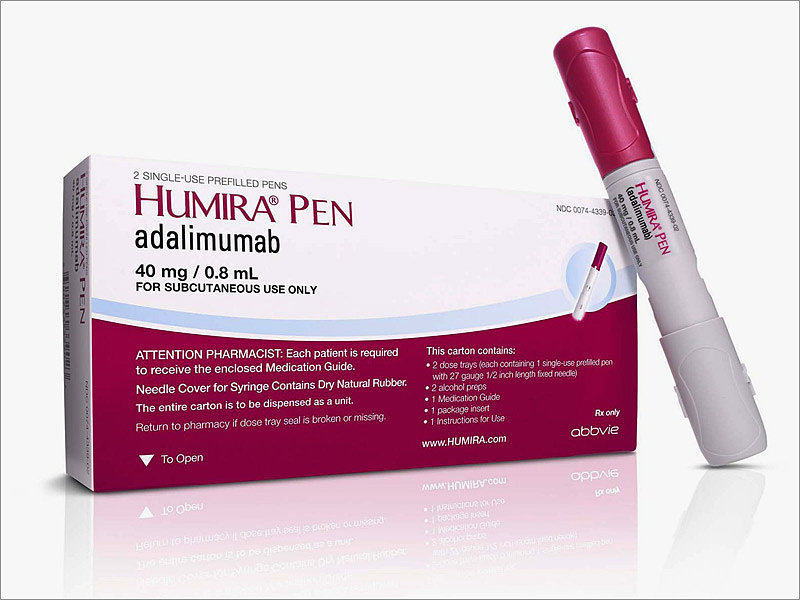
На фармацевтическом рынке появились последние разработки для лечения сложных форм:
- Ремикейд Инфликсимаб;
- Хумира;
- Энбрел;
- Бетазон.
Препараты отличаются высокой ценой, поэтому не получили широкого распространения. Кроме того, до конца не выявлены возможные побочные действия, которые могут проявиться при длительном применении.
Народные рецепты и средства от псориаза
При легкой форме болезни можно применять препараты, приготовленные в домашних условиях. Они содержат натуральные компоненты, экстракты растений и эфирные масла, которые благоприятно влияют на здоровье кожи при псориазе. Преимуществами народных средств являются:
- низкая себестоимость;
- безопасность и отсутствие синтетических компонентов, консервантов и красителей;
- возможность контролировать изготовление, подбирать качественные составляющие.
Но такие препараты от симптомов псориаза не лишены недостатков: они могут провоцировать аллергическую реакцию, закупоривать поры при добавлении животных жиров. Они имеют ограниченный срок хранения, требуют соблюдения дозировки при изготовлении.
Наиболее эффективные народные средства при псориазе изготавливают на основе прополиса. Продукт пчеловодства содержит множество витаминов, микроэлементов, натуральные антиоксиданты и аминокислоты. Они увлажняют и питают пораженные участки, избавляя от жжения, дискомфорта. Среди популярных рецептов:
- Растопить на водяной бане 150–200 г качественного сливочного масла без консервантов, добавить 1 полную ложку прополиса. Состав наносить утром и вечером при обострении, хранить в холоде.
- Смешать в емкости 2–3 ложки прополиса, по 1–2 ложки сухого измельченного в порошок чистотела, череды, календулы, залить 100 г растительного масла. Настоять в темном месте сутки, применять до исчезновения симптомов.
- При лечении псориаза на голове перед мытьем можно наносить на бляшки смесь из 1 желтка, смешанного с ложкой жидкого меда, 2 ложками репейного или касторового масла.
Самое эффективное средство, которое можно приготовить в домашних условиях, – натуральная мазь на основе дегтя. В стеклянной посуде необходимо смешать по 2 ложки березовой смолы, очищенного вазелина и спиртовой настойки софоры японской. Состав наносят на шелушащиеся участки, осторожно втирают, оставляя на ночь. Он предотвращает развитие вторичной инфекции, устраняет проявления псориаза всего за несколько применений.
Фармацевтами разработано множество средств от псориаза. Они выпускаются в разной форме, отличаются составом, ценой и основными компонентами. Чтобы не спровоцировать обострение и новый виток болезни, их следует подбирать совместно с лечащим врачом.
- Мария Рухлова
- 2 мая 2020
- 0 комментариев
Основные симптомы и причины дерматита, лечение заболевания
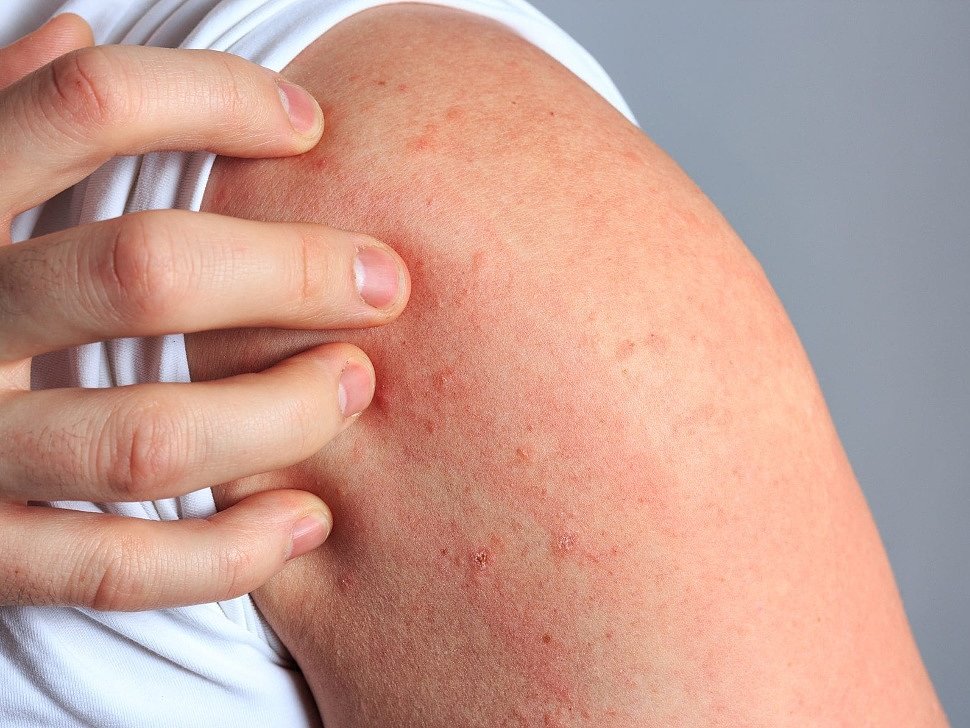
Дерматит возникает в результате воздействия различных негативных факторов. Они могут быть внешними, внутренними и иметь физическое, биологическое или химическое происхождение. Это, например, аллергия, нервное потрясение, облучение или ожог.
Дерматит достаточно трудно лечить, однако, справиться с недугом можно и обязательно нужно. Ведь заболевание не только причиняет дискомфорт человеку, но и отрицательно сказывается на гомеостазе организма.
Содержание:
- Причины появления дерматита
- Симптомы заболевания
- Классификация дерматита
- Виды
- Стадии
- Формы
- Осложнения и опасные последствия
- Как выглядит дерматит (фото)
- Диагностика
- Лечение дерматита
- Диета
- К какому врачу обратиться при дерматите?
- Профилактика
Причины появления дерматита
Дерматит появляется неслучайно. Все существующие причины возникновения болезни принято разделять на эндогенные и экзогенные. К первым относят факторы внешнего воздействия, а ко вторым – внутреннего.
Причины дерматита, возникающего на фоне негативного внешнего влияния следующие:
- воздействие на кожу механически путем сдавливания, натирания и прочего;
- контакт с аллергенными растениями, употребление грибов, укусы различных насекомых (биологический фактор);
- физическое воздействие в виде, например, излучения или перепадов температур.
К внутренним, или эндогенным факторам относят:
- прием медикаментов на протяжении длительного времени. Это могут быть обезболивающие средства, например, или антибиотики;
- нарушение метаболизма (обмена веществ);
- гормональные сбои;
- заболевания щитовидной железы.
Таблица 1. Методы воздействия экзогенных факторов, которые могут спровоцировать появление и развитие дерматита.
| Способ воздействия |
Методы влияния |
| Физический |
|
| Биологический |
В данном случае болезнь может быть практически любой. Главным фактором возникновения дерматита является не факт болезни, а именно ослабление защитных функций организма.
|
| Химический |
|
Дерматит может быть спровоцирован употреблением экзотических ягод, фруктов, постоянным приемом большого количества кофе, алкоголя. Даже чистка зубов пастой с фтором может стать причиной развития данного заболевания.

В группе риска находятся люди, организм которых предрасположен к аллергии в целом. То же касается лиц, страдающих патологиями ЖКТ и заболеваниями нервной системы.
Симптомы заболевания
Дерматит бывает разного типа, поэтому и признаки его могут отличаться. При наличии заболевания различного вида отдельные симптомы выражаются в большей или меньшей степени.
К «классическим» признакам болезни относят:
- появление эритемы, или воспалительного покраснения. Данный признак обычно не свойственен хронической форме заболевания;
- постоянный зуд, усиливающийся нередко ночью;
- ощущение жара на участке кожи, пораженной заболеванием;
- отечность отдельных частей тела: кистей рук, лица, стоп, а также самих эритем;
- возникновение пятен на коже живота, рук, спины, ног, лица. Размер и форма пятен, а также интенсивность их расположения на теле зависит от типа дерматита;
- образование волдырей и (или) пузырей;
- иногда наблюдается жжение, но данный признак более характерен для фотодерматита;
- шелушение, наиболее часто проявляющееся при себорейном типе заболевания;
- возникновение корочек в местах поражения, изменение кожного рисунка.
Симптомы дерматита могут быть и иными. Это зависит от индивидуальных особенностей организма. Также они иногда сочетаются с признаками других заболеваний. Например, если дерматит вызван сильной аллергией, то человека может одновременно мучать насморк, зуд неба, чихание.
Классификация дерматита
Типология этого заболевания достаточно широка. Классифицируют дерматит по видам, стадиям и формам. Для каждого варианта проявления заболевания характерны свои симптомы и методы лечения.
Виды
Виды дерматита выделяют в зависимости от ряда факторов: причин развития болезни, варианта ее проявления и течения.
Атопический
Данный тип заболевания ранее именовали диффузным нейродермитом. Это хроническая форма дерматита, которую довольно сложно лечить. Нередко атопический дерматит не оставляет человека в течение всей жизни. При этом он постоянно обостряется зимой, ослабляясь только к лету.
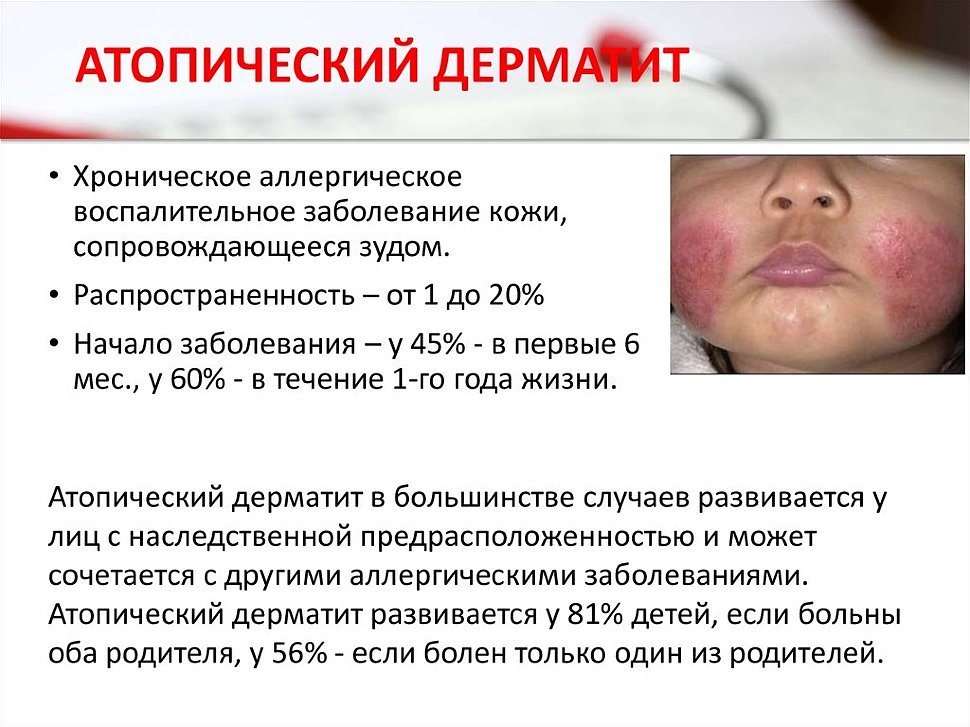
Развивается заболевание обычно еще в детском возрасте. Синонимами атопическому дерматиту являются экзема и диатез. Первая форма развивается у взрослых, а вторая – у детей.
Атопический дерматит часто протекает остро. Появляются новообразования в виде чешуек, папул, везикул, корок. Внешние изменения кожи сопровождаются зудом и развитием гиперчувствительности к определенным раздражителям (пища, растения и прочее).
В качестве возбудителей могут выступать как внешние аллергены, такие как пары, исходящие от химических составов, пыль, пыльца растений, так и те, что поступают в организм с пищей. Это: болезнетворные организмы и вещества, вызывающие у организма человека бурную реакцию.
Себорейный
Причиной появления данного вида дерматита является нарушение работы функций сальных желез. Возникает у мужчин и подростков чаще, чем у женщин. У первых – потому что у них сальных желез больше, чем у представительниц женского пола. То же касается и подростков, особенно страдающих акне и (или) имеющих жирную кожу.
Себорейный дерматит развивается, как правило, на волосистых участках тела: на голове, бровях, носогубной складке, бороде, в области ресниц, за ушами. Также заболевание может распространиться и на других частях тела, в том числе на лице.
Основной источник болезни – грибки Malassezia furfur. Они активно развиваются при наличии определенных заболеваний, ослабляющих иммунитет и нарушении обмена веществ. В первую очередь, на коже головы. Источником их питания при этом является липидный секрет. Здоровый, не пораженный болезнью организм способен контролировать возникновение грибков.
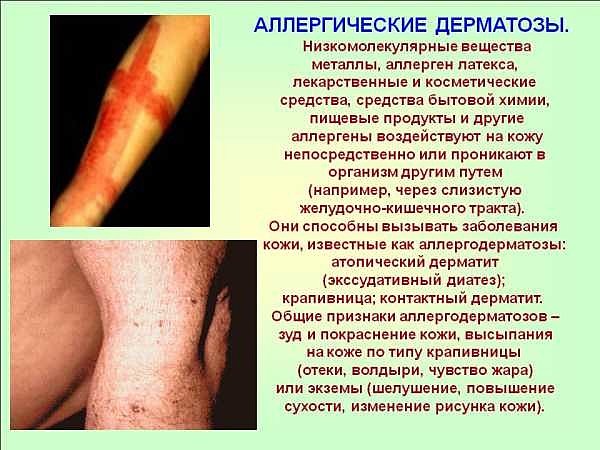
Аллергический
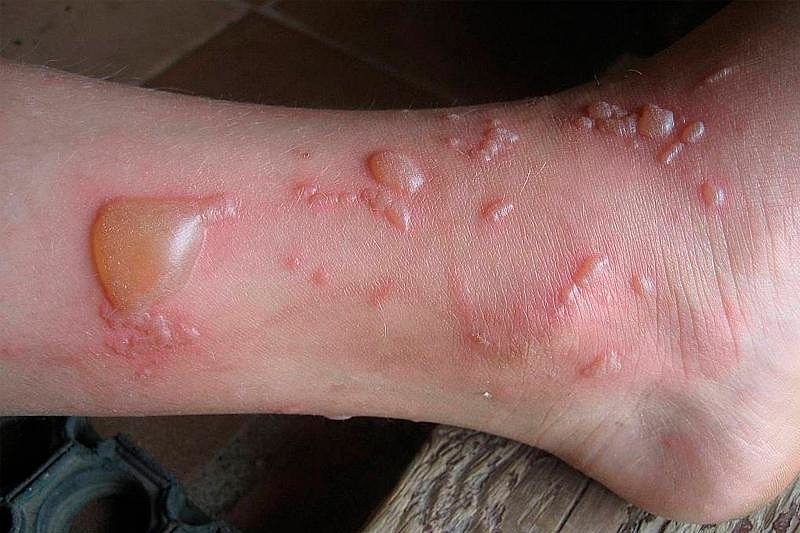
Такой дерматит появляется из-за неблагоприятного воздействия аллергенов, таких как: пыль, шерсть животных, лекарства, кремы, мази, декоративная косметика, бытовая химия, парфюмерия и прочие. При аллергическом дерматите на теле заболевшего появляются сыпь и отечность. Человек дискомфортно себя чувствует, так как его постоянно беспокоит жжение и зуд.
Заболевание возникает не сразу. Для его проявления нужен контакт с аллергеном на протяжении определенного периода времени. Сенсибилизация формируется 7-14 дней. В итоге организм становится гиперчувствителен к аллергену, вследствие этого при следующем контакте с раздражителем проявляется дерматит.
Реакция может быть и мгновенной. Она возникает в случае непосредственного воздействия аллергенного агента.
Контактный
Болезнь возникает вследствие того же физического контакта с определенным раздражителем. Это может быть и давление, и ожог, и облучение, и воздействие температур. Контактный тип дерматита является одной из форм болезни аллергического типа. Симптомами его являются: гиперемия, отечность, появление везикул и зон некроза, а также чешуек, пузырей, папул и корочек.
Периоральный
Точно этиология данного заболевания неизвестна. Предполагается, что основными причинами периорального дерматита являются воздействие фторидов и (или) глюкокортикостероидов воды, а также зубной пасты.
Заболевание поражает в основном детей и женщин репродуктивного возраста. Появляется в носогубных складках, но может распространяться на лоб и переорбитально. По внешнему виду сыпь напоминает розацеа и акне.
У взрослых
Человек может страдать дерматитом, приобретенным по наследству либо в течение жизни. В последнем случае это происходит, в первую очередь, из-за снижения иммунитета или стресса. У взрослых дерматит обычно проходит значительно более остро, чем у детей.
Все вышеописанные виды болезни кожи имеют свои подтипы. Это: красный дерматит, являющийся разновидностью контактного, инфекционный, грибковый, дерматит с буллами и многие другие. Именно взрослые люди наиболее подвержены развитию подобных подтипов заболевания.
Как и из-за чего они появляются:
- причины инфекционного дерматита кроются в таких болезнях как: скарлатина, ветрянка, дерматит с сыпью. Также он возникает из-за появления на месте ран от операций гнойничковых образований, чирьев, абсцессов или фурункулов;
- грибковый дерматит проявляется в виде появления на теле микидов (высыпаний). Они свойственны исключительно только для грибковой этиологии болезни. Микиды могут возникать в форме папул, корочек, пустул. Причина заболевания заключается в снижении иммунитета, наличии склонности к увлажненной коже либо плохого состояния всей защитной системы в целом;
- дерматит с пузырями в виде булл поражает в основном волосяные участки тела (голова, например), а также слизистую область губ и рта. Содержимое пузырей заполнено экссудатом. Лопаясь, буллы образуют эрозии. При наличии серьезных поражении, в особенности на слизистой, и при отсутствии квалифицированного лечения может наступить в итоге летальный исход;
- для красного дерматита характерно появление папул. Обычно они светло-красного цвета, изредка – с оттенком фиолетового. Поверхность у папул – вдавливаемая. Созрев, они значительно увеличиваются, образуя бляшки. Далее они приобретают серовато-красный цвет. Постепенно бляшки становятся толще. После лечения красного дерматита на теле остаются довольно крупные пятна, свидетельствующие о гиперпигментации.
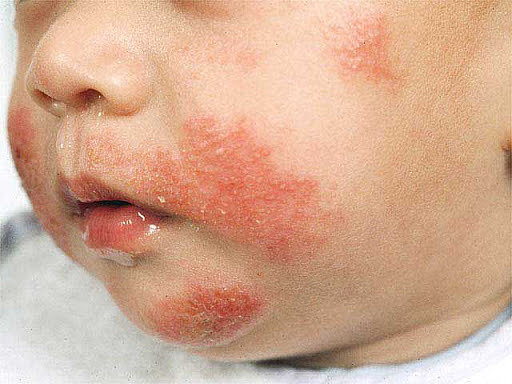
У детей
Первое появление дерматита у малышей именуют диатезом. Основная причина его – воздействие аллергена. Прикосновение к возбудителю, вдыхание раздражителя – все это способствует появлению у ребенка сыпи, шелушения, покраснений.
Любой дерматит напрямую связан с неверной работой иммунитета, то есть нарушением его функций. При диагностике в первую очередь определяют тип патологии, а затем назначают медикаментозное либо местное лечение при необходимости.
Стадии
В течении болезни выделяют 3 основных стадии:
- начальная, или эритематозная стадия характеризуется появлением эритемы – покраснений, а также отека. Покраснения могут возникнуть как сразу после контакта с раздражителем, так и спустя несколько часов и даже дней;
- пузырная, или буллезная стадия предполагает возникновение пузырей на фоне появившейся эритемы. Внутри булла находится серозная либо серозно-геморрагическая жидкость. Если дерматит аллергический, то на второй стадии появляются мезикулы вместо булл;
- на третьей некротической стадии на месте образования корок ткань начинает отмирать. Пораженные участки кожи заметно огрубевают, на них могут образовываться шрамы.
Формы
Форм у дерматита тоже 3:
- хроническая, или аконтотическая форма может давать о себе знать до того момента, пока ее полностью не вылечить. Симптомы периодически то уменьшаются, то проявляются снова;
- острая форма выражается в виде внезапной и достаточно интенсивной аллергической реакции. Это происходит после непосредственного контакта с аллергеном (возбудителем). Прекращается обычно при устранении негативного воздействия раздражителя. Симптоматика заболевания характеризуется появлением везикул и папул;
- для подострой формы свойственно образование чешуек и корок на местах везикул и папул.
Осложнения и опасные последствия
Последствия от дерматита бывают очень серьезными. Если болезнь недолечить или, тем более, не предпринимать ничего, кроме покупки «самоназначенных» местных средств, то в результате можно спровоцировать развитие пиодермии, грибкового поражения, вирусной инфекции и даже бронхиальной астмы.
Таблица 2. Возможные осложнения при дерматите и неблагоприятные последствия.
| Наименование |
Краткое описание |
Как развивается заболевание |
| Пиодермия |
Является гнойным поражением участков кожи. Возникает в результате появления гноеродных кокков |
Часто развивается на фоне атпического и серебойного дерматита. Фактически пиодермия – это осложнение зудящих заболеваний. Различные мелкие травмы, переохлаждение или перегревание, загрязнение кожи, нарушение обмена веществ и нервной системы – все это может привести к пиодермии. |
| Токсическая крапивница |
Болезнь – результат запущенного заболевания кожи. Выражается в форме солнечной или холодовой аллергии |
Атопический дерматит часто развивается из-за неверной работы иммунной системы. Если данную негативную причину болезни не исключить, то может развиться токсическая крапивница. Лечится она долго и сложно. Часто перерастает в хроническую форму. |
| Вирусная инфекция |
Нуждается в медикаментозном лечении. Внешние признаки дерматита обостряются, сыпь иногда покрывает все тело. Возможно значительное повышение температуры |
Может появиться вследствие острого инфекционного, атопического и иного дерматита. Возникает за счет попадания болезнетворных вирусных организмов на пораженные участки кожи, которые могли быть, например, расчесаны. В результате иногда появляются даже гнойные нарывы |
| Бронхит и астма |
Недолеченный атопический дерматит часто переходит в бронхит, а он уже – в бронхиальную астму |
«Волшебные» кремы и мази помогают избавиться от внешних признаков дерматита. Но при отсутствии должного медикаментозного лечения, может развиться астматический компонент. И когда человек приходит к пульмонологу, связь с атопическим дерматитом не рассматривается, так как отсутствуют внешние его признаки |
| Псориаз |
Псориаз, по своей сути, является хронической и полностью неизлечимой формой дерматита |
Развивается псориаз по разным причинам: аутоиммунным, генетическим и прочим. Если дерматит не лечить, то он вполне может плавно перерасти в данное заболевание |
Еще одним неприятным последствием дерматита могут стать шрамы, рубцы. Однако они возникают вне зависимости от того, лечилось заболевание или нет.
Как выглядит дерматит (фото)
Каждый из видов дерматита внешне проявляется по-разному. Одни типы выражаются в форме мелкой сыпи, а другие – специфических пятен, экзем или чешуек. Нередко болезнь сильно напоминает обычную легкую аллергию. Поэтому человек не сразу порой понимает, что он заболел дерматитом и игнорирует симптомы.
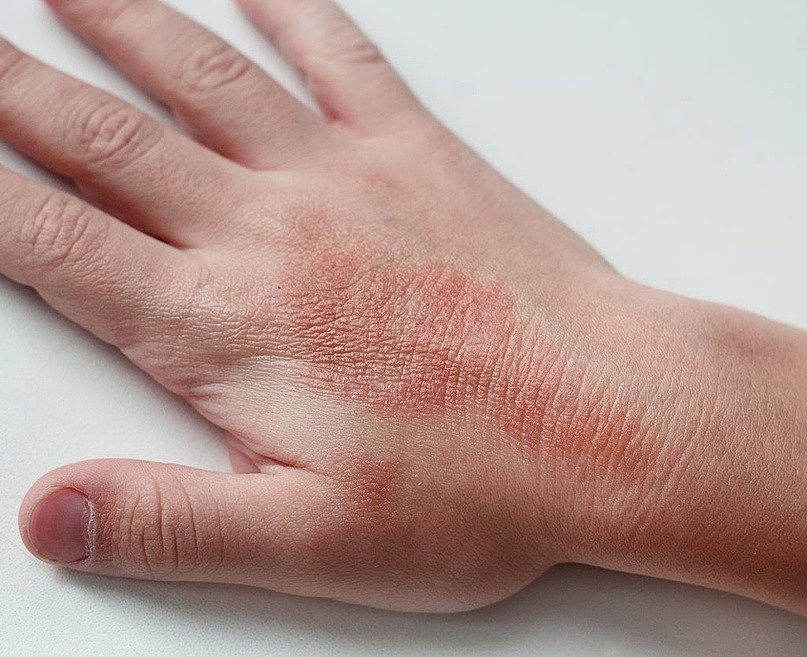
Атопический дерматит на фото:
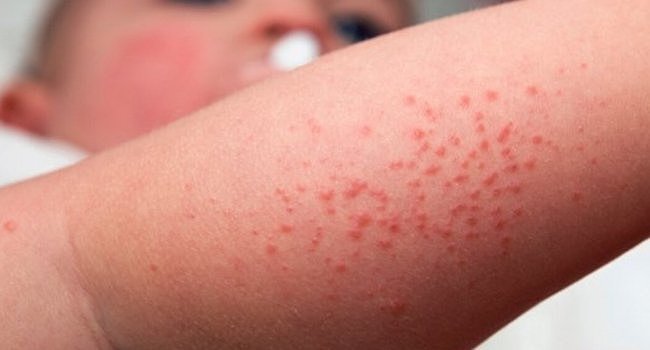
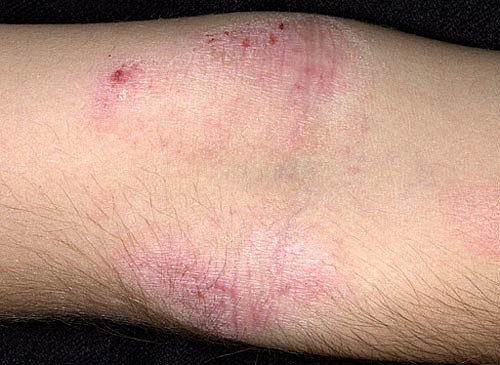
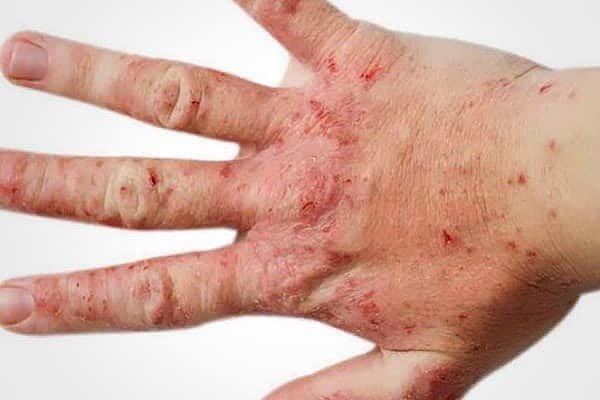
Фото себорейного типа заболевания:
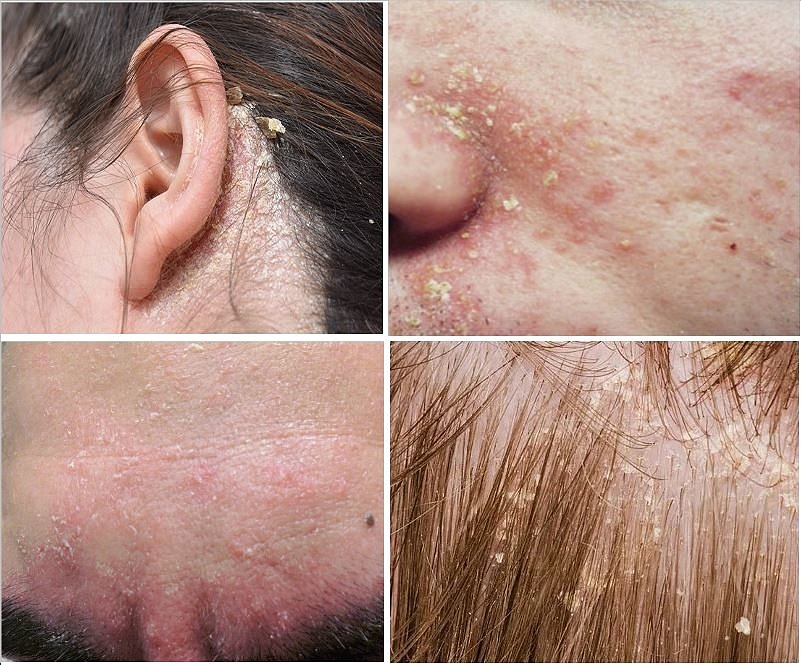
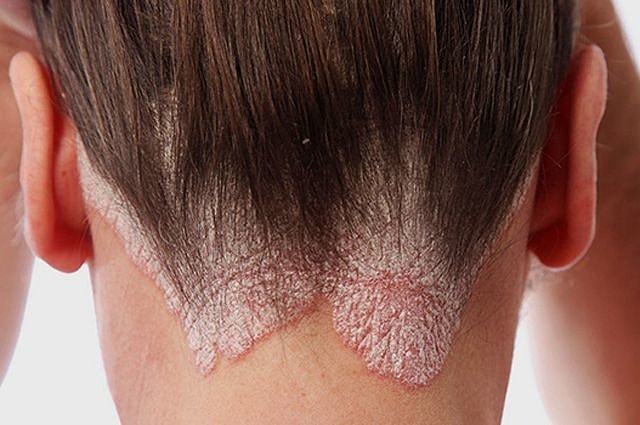
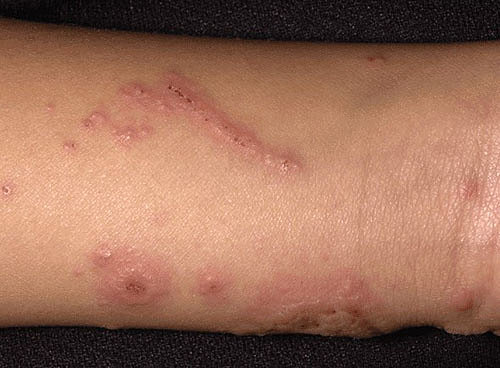
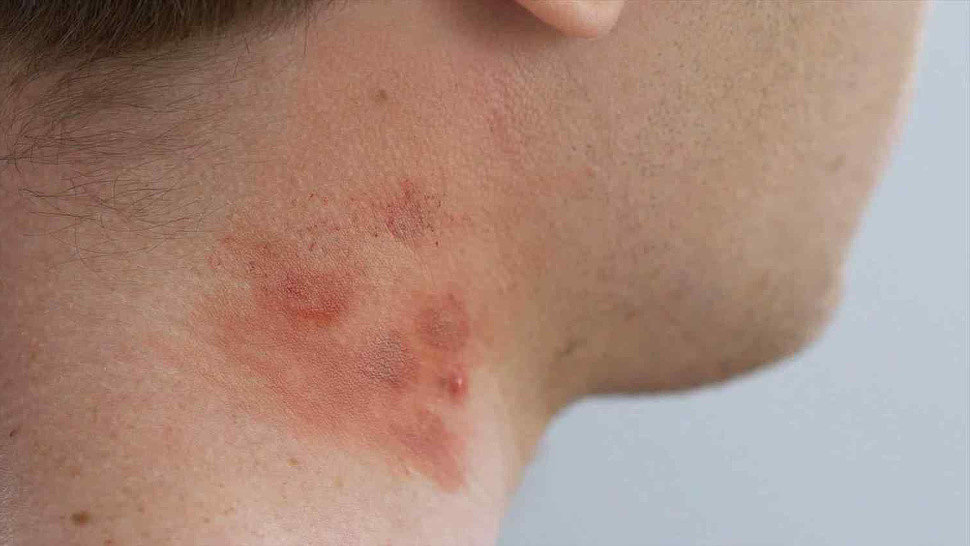
Контактный дерматит на фото:
Периоральный дерматит:
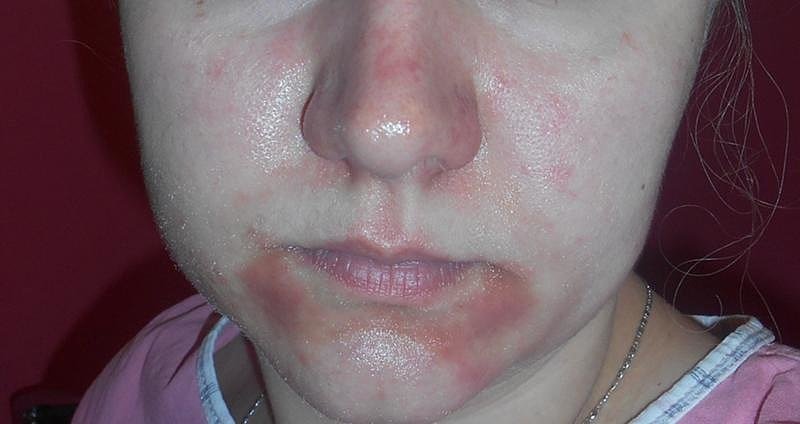
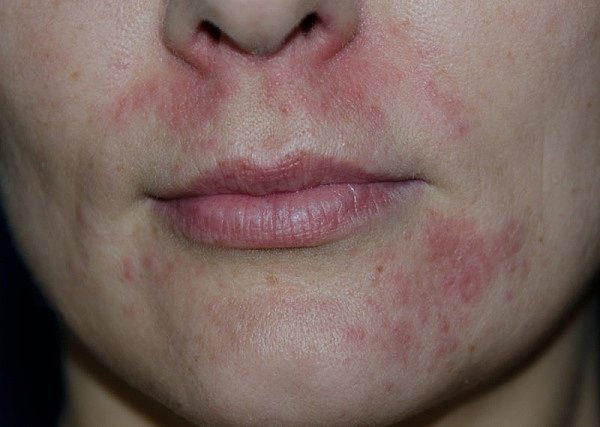
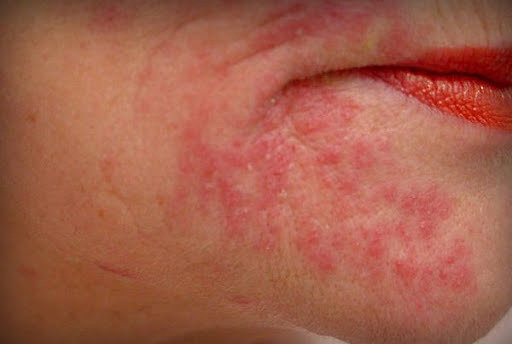
Периоральный дерматит, как видно на фото, действительно чем-то напоминает акне. Но все же отличается от него тем, что схож также с раздражением.
Диагностика
Для постановке диагноза «дерматит» больного сначала осматривают и опрашивают, а затем назначают ряд лабораторных исследований. Пациент в обязательном порядке должен сдать:
- биохимический и общий анализ крови;
- при наличии жидкости – ее бактериологический посев;
- соскоб с больного места;
- анализ кала для проверки наличия дисбактериоза и (или) паразитов.
Также пациенту дополнительно могут назначить кожные пробы. Это необходимо для выявления раздражителя. Нередко делается иммунограмма.
В случае если выясняется, что дерматит появился в результате дисбактериоза, больного также направляют к узконаправленным специалистам для консультаций. Например, к гастроэнтерологу.
Лечение дерматита
Терапия заболевания всегда назначается индивидуально и зависит от вида дерматита, его стадии, остроты течения и причин возникновения. В первую очередь при лечении рекомендуется исключить раздражитель и паразитов в виде грибов, бактерий, вирусов. В этом случае дерматит перестанет прогрессировать. Также следует пересмотреть рацион питания и перейти на диетический.
Аптечные препараты
Лечение дерматита обычно характеризуется использованием следующих средств:
- Хлоргексидин. Применяется для антисептической обработки участков кожи, пораженных заболеванием;
- Жидкость Бурова. Применяется при мокнущем дерматите. Жидкость используют для смачивания повязок, которые накладывают на болезненные места и меняют каждые 2-3 часа;
- Клобетазол, Гидрокортизон 1% или Преднизолон. В одном из данных средств смачивают повязки в случае отсутствия волдырей. Накладывают их на 30-40 минут;
- Преднизон для приема внутрь. Назначают при тяжелом течении дерматита. Курс обычно составляет 14 дней. Препарат начинают применять с 70 мг в сутки в первый день. Далее ежедневно дозу сокращают на 5 мг;
- Полисорб, уголь, Атоксил. Данные абсорбирующие средства принимают с целью вывода возбудителей из организма;
- Фексофенадин, Супрастил, Цетиризин. Являются препаратами антигистаминной группы. Применяются для снятия зуда;
- Настойка из коры дуба, ромашки. Обладают антибактериальным и подсушивающим эффектом;
- Успокоительные препараты. Назначаются в случае, если причиной появления дерматита явились стресс или иные нервные потрясения и расстройства.

Обратите внимание! Особенно тяжелые формы дерматита, сопровождающиеся глубокими язвенными поражениями, лечат в стационаре. Не следует заниматься самолечением и, тем более, игнорировать его совсем.
Крема и мази
Помимо аптечных препаратов, при лечении дерматитов, в комплексе с медикаментозными средствами, можно применять и местные в виде мазей и кремов. Быстро справиться с недугом и облегчить симптомы его проявления помогут азиатские средства.
Таблица 3. Крема и мази от дерматита.
| Наименование |
Краткое описание |
Противопоказания и особые рекомендации |
| Fluocinonide Ointment |
Тайский линимент от дерматита, псориаза и аллергии. Мазь имеет широкий спектр применения. Помогает при борьбе с высыпаниями, зудом, раздражением. Обладает антибактериальным, противогрибковым и противовоспалительным свойством, способствует заживлению пораженного кожного покрова путем участия в восстановлении эпидермиса |
Средство не стоит применять при непереносимости флуоцинонида, а также кормящим женщинам и детям |
| Мазь «Сокровища рыбака» |
Предназначена для симптоматического лечения лишая, дерматита и псориаза. Средство изготовлено на основе китайских трав, обладающих мощным противовоспалительным, антибактериальным и противогрибковым эффектом. Мазь помогает в заживлении различных повреждений кожи, таких как: порезы, ранки и нагноения |
Индивидуальная непереносимость компонентов средства |
| Мазь ПИАНПИН, или мазь от дерматита и экземы 999 |
Показана к использованию при дерматите и экземе, а также иных инфекционных, воспалительных и хронических болезнях кожи. Мазь помогает избавиться от зуда и покраснения, снять отек и улучшить кровообращение. В основе состава - ацетат гексаметазона. Он оказывает антигистаминный эффект |
Длительное применение средства может повлечь за собой негативные последствия в виде нарушения микроциркуляции в кожных сосудах, появления пигментации, атрофии покрова кожи |
| Мяолин Цзефушуан |
Мазь применяется для дезинфекции и смягчения кожи при дерматите, псориазе, мокнущей экземе и иных кожных заболеваниях, которые вызываются патогенными микроорганизмами. Средство способствует снятию воспаления, зуда, раздражения. Постоянное использование мази помогает достичь нужного эффекта: кожа становится мягкой, шелушения исчезают, эпидермис обновляется, а дерматитные корочки заметно уменьшаются |
Мазь нельзя использовать кормящим и беременным женщинам. Не следует наносить средство на открытые раны. Также от мази стоит отказаться при появлении аллергической реакции |
| Зудайфу |
Крем содержит экстракты лечебных растений и трав, которые активно применяются в китайской нетрадиционной медицине. Способствует подавлению грибка и бактерий стафилококка. Обладает антисептическими свойствами. Крем эффективно снимает зуд, воспаления. Участвует в восстановлении микроциркуляции крови. Помогает отмиранию пораженных кожных клеток |
Не имеет противопоказаний за исключением наличия аллергии на определенные ингредиенты средства |
Народные средства
Помимо медикаментозной терапии и восточных средств, бороться с дерматитом можно и с использованием отечественной нетрадиционной медицины. Народные средства, как показывает практика, также помогают справиться с заболеванием, но при условии комплексного применения совместно с аптечными лекарствами.
Деготь
Лечение дерматита при помощи дегтя актуально при сухом течении заболевания. Дегтярное мыло обладает хорошими противомикробными, восстановительными и антисептическими свойствами. Мыло применяют при аппликациях, компрессах, кратковременных ванночках, массаже. Деготь содержится в некоторых специальных уходовых косметических средствах, предназначенных для проблемной кожи (шампуни, лосьоны, крема, мыло).
Травы
Целебные свойства некоторых трав способны значительно ускорить процесс излечения от дерматита. Существует несколько действенных рецептов. Вот некоторые из них:
- чистотел нужно измельчить и выдавить из него сок, который разводят с водой (1:2).В смешанной жидкости следует смочить марлевый тампон и прикладывать его на пораженные участки на 10-15 минут. В случае ремиссии заболевания, в воду с чистотелом дополнительно кладут мед. На 3 столовые ложки жидкости необходимо положить 100 г меда;
- столовую ложку череды нужно положить в стакан и залить кипятком (1/2 стакана). Далее средству следует дать настояться до тех пор, пока жидкость не приобретет насыщенный коричневый цвет. После этого в растворе нужно смочить марлевую повязку и наложить ее на болезненный участок кожи. Процедура проводится 2-3 раза ежедневно в течение нескольких недель;
- столовую ложку барвинка требуется залить стаканом крутого кипятка и дать настояться. Когда жидкость остынет ее необходимо 10-15 минут протомить на огне. Затем готовый нужно отвар остудить и процедить. Впоследствии раствор добавляют в воду, которой моются. Отжатые листья барвинка можно прикладывать к поврежденному месту;
- цветки василька (10 г) залейте стаканом кипятка и настаивайте до охлаждения. Принимайте по четверти стакана отвара 3 раза в сутки за 20 минут до приема пищи.

Настойки
Первый рецепт. 1 чайную ложку водки смешайте с таким же количеством измельченной скорлупы, а также с 0,5 ложки лимонного сока и все перемешайте. Принимать следует полученную жидкость по 0,5 чайной ложки 2 раза в сутки в течение 2-3 месяцев.
Второй рецепт. Смешать необходимо: 10 г коры вяза, столько же зверобоя и бузины черной, 15 г корня аира, 5 г девясила высокого. Все залейте стаканом кипятка и настаивайте 3 дня. После этого процедите, вскипятите и добавьте 100 г водки. Снова остудите и оставьте еще на 10 часов. Принимают настойку в течение 14 дней по 2 столовые ложки дважды в сутки.
Масла
Помимо трав и дегтя в народе также используют и масла. Наиболее эффективными при дерматите считаются масло из герани или чайного дерева, которые можно сделать в домашних условиях.
Для приготовления первого сделать нужно следующее: стаканом рафинированного подсолнечного масла заливают 2 столовые ложки цветков и листьев герани. Предварительно растение измельчают. Смесь необходимо настаивать в течение 5 суток в темном месте. Затем поставьте средство на подоконник так, чтобы на него падали прямые солнечные лучи и оставьте еще на 45 дней. После этого раствор следует процедить, перелить в темную бутылку или иную емкость. Применяют масло для легких втираний или при аппликациях. Можно использовать при повреждении волосистой части головы.
Масло чайного дерева отличается противовоспалительным, антибактериальным и противогрибковым действием. Используют масло, как и в предыдущем случае, при легком массаже поврежденного места.
Другие
При лечении и профилактике дерматитов применяют также:
- картофель. Его нужно натереть на терку, заложить в марлю и приложить к поврежденному участку кожи на несколько часов. После этого марлю нужно сменить и еще раз повторить процедуру. Впоследствии на ночь следует намазать воспаленное место мазью прополиса (10%);
- циндол. Также пригоден для смазывания кожи при аллергии, атопическом дерматите, нейродермите;
- алоэ. 200 г растения измельчите на мясорубке. Поместите полученную смесь в темное место на 12 часов. Затем добавьте к алоэ 50 мл красного вина и 150 мл «касторки». Тщательно перемешанную смесь заложите в марлю и прикладывайте к коже на 20 минут. Рекомендованный курс лечение – 21 день.
Диета
Употребление гипоаллергенных продуктов способствует оздоровлению больного. Ведь благодаря специальному рациону в организм перестанут поступать возбудители. Продукты условно можно разделить на 3 группы: те, что чаще всего вызывают аллергию, среднеаллергенные и низкоаллергенные продукты.
Таблица 4. На какие продукты стоит обратить внимание аллергикам, а от каких следует отказаться.
| Тип продуктов |
Примерный перечень |
| Низкоаллергенные |
Субпродукты, телятина,, окунь, треска, творог низкой жирности, сливочное масло, огурцы и другие овощи зеленого оттенка, брюква, растительное масло, зеленый чай, минеральная вода без газа, компот и сухофрукты (опять же из зеленых фруктов), творог с низким содержанием жира либо вообще без него, кисломолочные продукты, чернослив |
| Среднеаллергенные |
Баранина, кролик, конина, чай, отвары трав, сок из яблок (зеленых), творог (нежирный), йогурт для диетического питания, гречка, рожь, картофель, кукуруза и прочие |
| Высокоаллергенные |
Квашеная капуста, грибы, бобовые, все красные ягоды, маринованные овощи, сухофрукты, тропические фрукты, различные полуфабрикаты, содержащие химические добавки в виде усилителей вкуса и аромата, эмульгаторов и прочего, кондитерские изделия, сладкие йогурты, кофе, газировка, какао, яйца, почти вся рыба и морепродукты, молоко, свинина, копченые изделия, жирная говядина |

К какому врачу обратиться при дерматите?
Если пациент никогда не страдал ранее дерматитом, и симптомы неоднозначны, то для начала можно посетить терапевта. Он опросит больного, осмотрит, возможно, отправит на анализы.
Сами кожные заболевания лечатся у дерматолога, аллергия – у аллерголога, при болезнях ЖКХ посещают гастроэнтеролога, а при стрессах - психиатра или невролога. То есть в случае если вы не знаете, куда вам идти и что происходит с вашим организмом, лучше в первую очередь посетить врача общей практики.
Профилактика
Предотвратить появление дерматита можно. В этом помогут профилактические меры. Они – следующие:
- следите за состоянием своей кожи, используйте крема, лосьоны, средства для очищения;
- соблюдайте диету;
- старайтесь не расчесывать кожу;
- избегайте частых контактов с животными, перепада температур, воздействия бытовой химии и иных возбудителей химического происхождения;
- следите за потоотделением;
- принимайте травяные ванны;
- контролируйте климат в своем жилье.
Заключение
Дерматит является серьезным заболеванием, игнорирование симптомов которого нередко приводит к негативным последствиям. На фоне осложнений могут развиваться сопутствующие и схожие с дерматитом кожные болезни, такие как крапивница, поражение грибками и даже бронхит.
Избежать появления заболевания можно. Для этого необходимо соблюдать профилактические меры. Причем это касается не только людей склонных к аллергии и иным недугам, провоцирующим развитие дерматита. Профилактика важна для всех.
- Мария Рухлова
- 1 мая 2020
- 0 комментариев
Виды средств от насморка и заложенности носа, выбор лучшего спрея

В аптечной сети предлагают большое количество рецептурных и безрецептурных средств, восстанавливающих носовое дыхание. При выборе спрея от насморка легко растеряться: их много и каждый эффективен в определенной ситуации. Знакомство с особенностями препаратов поможет найти лучший вариант.
Содержание:
1. Виды средств от насморка
- На растительной основе
- С морской солью
- Гормональные
- Комбинированные
- Сосудосуживающие
- С антибиотиками
- При аллергическом рините
2. Привыкание и побочное действие спреев
3. Рейтинг лучших
4. Как выбрать эффективное средство от заложенности носа
Виды средств от насморка
Спреи от заложенности носа отличаются в зависимости от «точек приложения», то есть патологий, при которых они рекомендованы. Затрудненное носовое дыхание – симптом, а не самостоятельное заболевание. Ситуации, когда могут быть рекомендованы препараты:
- Аллергия. Слизистая носа отекает из-за реакции гиперчувствительности к определенному раздражителю. Например, во время цветения некоторых растений.
- Бактериальные инфекции. Проблемы с дыханием могут возникнуть из-за формирования гнойных корок в носовой полости.
- Кандидоз. Грибковый ринит встречается относительно редко, но с трудом поддается лечению.
- Вирусные заболевания. Дыхание затрудняется за счет отека слизистой носа, вызванного инфекционным воспалением.
- Реабилитация после хирургического вмешательства. Нос – орган, который хорошо кровоснабжается, поэтому в ответ на любое повреждение быстро развивается отек тканей.
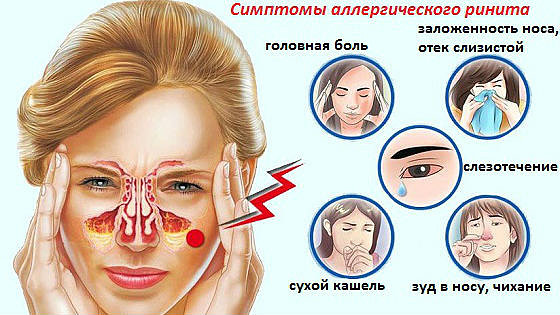
При подборе препаратов опираются, в первую очередь, на причину насморка.
На растительной основе
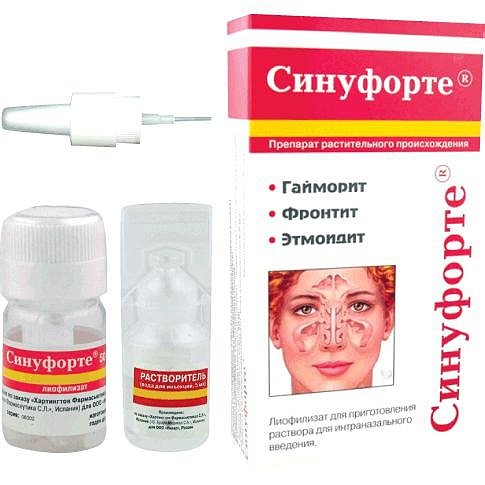
Средства от насморка могут содержать природные компоненты, например, эфирные масла. Эти препараты обладают антисептическим действием. Растворы на растительной основе рекомендуется применять при заложенности носа на фоне вирусной инфекции. Некоторые представители:
- Bishupen. Средство содержит прополис, экстракт магнолии лилиецветной. Обладает противовоспалительным действием, способствует разжижению слизи.
- Синуфорте. На основе экстракта клубней цикламена европейского. Обладает местным раздражающим действием. Стимулирует выработку слизи в носовой полости и околоносовых пазухах, обеспечивая естественный дренаж (очищение). Производитель рекомендует его применять не как самостоятельное средство, а в составе комплексной терапии, например, с антибиотиком (при гнойной инфекции). Синуфорте хорошо подходит для выведения слизи, но антисептическим и противовоспалительным эффектом не обладает.
- Sumifun. Китайское средство. Помогает избавиться от насморка благодаря противовоспалительному действию жимолости японской. Содержит естественные антисептики: прополис, ледебуриеллу растопыренную. Экстракт пиона дикорастущего, магнолия лилиецветная обладают успокаивающим, заживляющим действием, уменьшают дискомфорт при атрофическом рините (воспалении слизистой носа, сопровождаемой ее истончением, хрупкостью). Ментол помогает избавиться от заложенности носа: он вызывает кратковременный спазм сосудов слизистой, уменьшая ее отек.
Спреи на растительной основе, как правило, безопасны, хорошо помогают от насморка. Но, учитывая их богатый состав, лица, склонные к аллергии, должны относиться к ним с осторожностью.
С морской солью и водой
Указанных препаратов в форме спрея существует относительно немного. Чаще встречаются специальные системы для промывания носа в крупных флаконах (от 150 мл).
По содержанию NaCI (поваренной соли) растворы делятся на гипертонические и изотонические. Первые применяют для устранения отека: соль «вытягивает» жидкость из межклеточного пространства слизистой оболочки носа. Представители:
- Физиомер;
- Аквалор Форте;
- Санорин Аква.
Спреи на основе морской воды эффективны, но улучшение самочувствия после промывания возникает не сразу, а в течение дня. Гипертонический раствор может немного сушить слизистую, если пользовать им постоянно.
Для ежедневной гигиенической обработки носовых ходов больше подойдет изотонический раствор. Он показан пациентам, страдающим сухостью в носу, а также людям, часто контактирующим с пылью и другими загрязняющими воздух частицами. Увлажняющие средства, относящиеся к указанной группе:
- Ринорин;
- Дельмар;
- Спрей Аква Марис;
- ЛинАква Софт;
- Хьюмер.

Без привыкания удается обойтись при применении и гипертонического, и изотонического растворов. Их разрешается использовать не только взрослым, но и детям. Растворы на основе морской воды безопасны при беременности вне зависимости от срока.
Несмотря рассмотренные плюсы, применять системы для промывания следует с осторожностью: при неправильной обработке раствор может попасть в среднее ухо и стать причиной отита. Аппараты для орошения существуют разные, поэтому инструкция, как правильно впрыскивать лекарство, может отличаться в зависимости от производителя.
Гормональные
Спреи, содержащие глюкокортикостероиды (ГКС). Обладают выраженным противовоспалительным действием, эффективно устраняют отек.
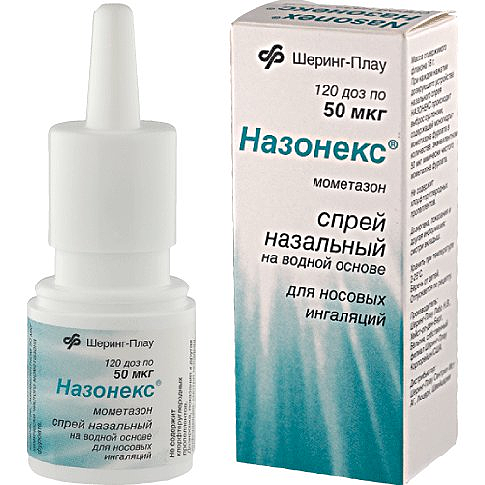
Гормональные средства применяют только при наличии выраженных жалоб, когда не помогают иные методы терапии. Например, ГКС назначают от аллергического насморка средней и тяжелой степени, при затяжном воспалении околоносовых пазух, при формировании полипов (патологическом разрастании слизистой). Представители:
- Назонекс;
- Авамис;
- Альдецин.
Гормональные препараты – это лекарства без привыкания. Противовоспалительный ответ после обработки носовых ходов стойкий, но наступает не сразу, а в течение 8 часов.
Спреи от насморка с ГКС отпускают только по рецепту, потому что потенциальный вред от неправильного применения выше, чем возможная польза.
Комбинированные
Представляют собой сочетание веществ из разных фармакологических групп. В зависимости от состава они могут действовать одновременно в нескольких направлениях: уменьшать отек, бороться с инфекцией, устранять симптомы аллергии. Примеры:
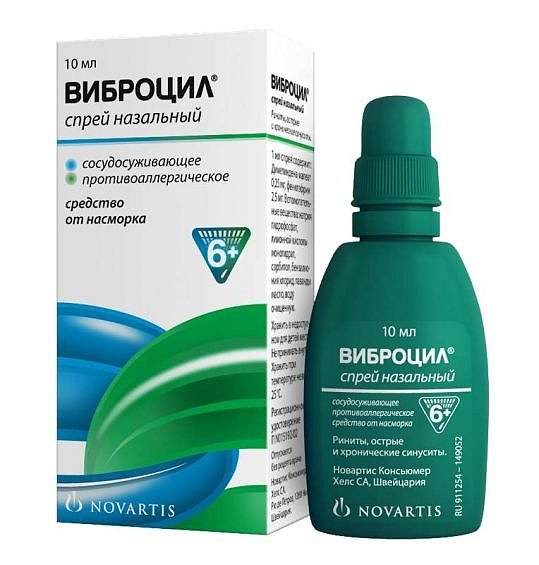
- Виброцил. Комбинация фенилэфрина и диметиндена (антигистаминного вещества). Сосудосуживающий препарат с противоаллергическим эффектом. Виброцил используют при подготовке к оперативным вмешательствам в области носа.
- Санорин-Аналергин. Антигистаминное средство в комбинации с сосудосуживающим веществом. Как и Виброцил, показан при аллергическом насморке.
- Синупрет. Комбинированное средство растительного происхождения. Препарат содержит: корень горечавки, экстракт бузины и щавеля, траву вербены. Спрей уменьшает вязкость носовой слизи, способствует ее отхождению. Согласно инструкции, обладает легким антибактериальным, противовирусным действием.
Комбинированные средства, содержащие ГКС, антибиотики, отпускают по рецепту. Препараты на растительной основе, как правило, находятся в свободной продаже.
Сосудосуживающие
Средства от насморка, которые популярны из-за максимально быстрого, выраженного эффекта. Вещества-антиконгестанты вызывают резкое сужение сосудов слизистой носа. Это приводит к временному снижению притока крови в области нанесения. Действие наступает через 10 минут, а длится, минимум, 4-6 часов.
Сосудосуживающие средства (антиконгестанты):
- Капли Нафтизин (нафазолин). Один из самых первых сосудосуживающих препаратов.
- Тизин (тетризолин). Отличается максимально быстрым эффектом. Отек исчезает через 1 минуту после применения, действие длится до 8 часов. Есть формы выпуска для детей.
- Назол (оксиметазолин). Действие лекарства длительное: симптомы насморка исчезают на 12 часов через 10-15 минут после нанесения.
Несмотря на выраженный эффект, препараты этой группы не лишены недостатков. Они подходят только для симптоматической терапии насморка, так как не действуют на причину заболевания. Курс применения не должен превышать 5 дней, так как возможно привыкание. С антибиотиками
Такие препараты показаны при бактериальной инфекции. Как правило, спреи применяют только в составе комбинированной терапии, потому что местное действие антибиотика может оказаться недостаточным.
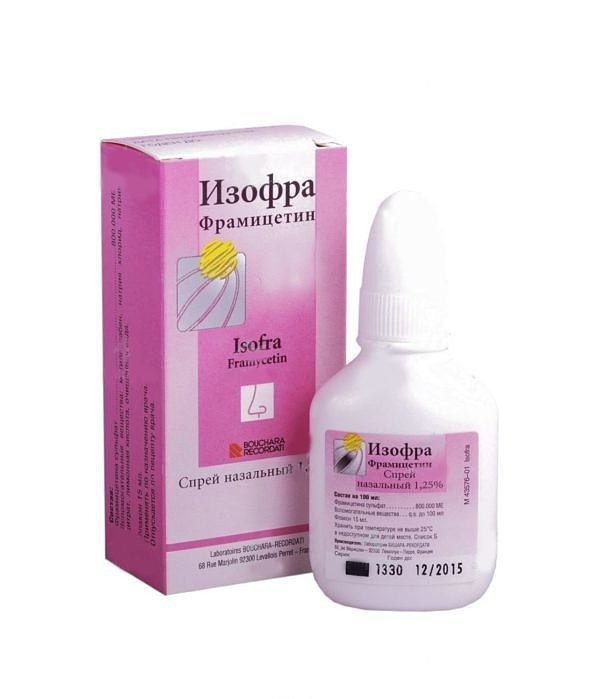
Представители:
- Изофра. Содержит фрамицетин. Действует бактерицидно, вызывая гибель инфекционного возбудителя за счет разрушения его клеточной мембраны.
- Полидекса. Комбинированное средство. Содержит антибиотик (неомицин и полимиксин), ГКС и сосудосуживающий компонент (фенилэфрин). Спрей помогает избавиться от насморка средней и тяжелой степени, вызванного бактериальной инфекцией.
- Биопарокс (фузафунгин). Согласно инструкции, обладает не только антибактериальным, но и слабым противогрибковым действием. Препарат был популярен, о нем пишут статьи даже на сегодняшний день, но в 2016 году Биопарокс снят с производства.
Препараты с антибиотиком устраняют причину насморка – бактериальную инфекцию, но сами по себе не снимают отек и воспаление. Они бесполезны при вирусных и грибковых заболеваниях.
При аллергическом рините
Для устранения насморка, вызванного реакцией гиперчувствительности, применяют несколько групп препаратов. А именно:
- Антигистаминные. Вещества этой группы соединяются с H1-рецепторами клеток организма. Поэтому гистамин (соединение, участвующее в аллергической реакции) не может связаться с ними и спровоцировать отек слизистой. Примеры препаратов: Аллергодил, Санорин-Аналергин.
- Стабилизаторы мембран тучных клеток. Лекарственные средства на основе кромогликата. Препятствуют активации тучных клеток, инициирующих аллергическую реакцию. Больше подходят для профилактики аллергии. Стабилизаторы начинают принимать за несколько недель до предполагаемого действия аллергена (например, цветения каких-либо растений). Острый приступ аллергического насморка таким спреем устранить не удастся. Представители: Кромогексал, Кромосол, Кромоглин.
- Препараты, создающие барьер между слизистой носа и аллергеном. Одно средств – Назаваль. Этот спрей из микроцеллюлозы создает защитную пленку на эпителии носовых ходов, поэтому подходит как профилактическое средство при сезонной аллергии. Безопасен для беременных.
- Гормональные. Препараты для лечения насморка на основе ГКС. Были ранее освещены в одноименном разделе.
Для устранения аллергического отека используют не только указанные средства. В качестве дополнительной терапии от насморка применяют солевые растворы и сосудосуживающие спреи. Они не влияют на причину заболевания (аллергию), но помогают облегчить симптомы.

Привыкание и побочное действие спреев
Средства от насморка, какими бы они не были эффективными, наделены недостатками. Нежелательные реакции представлены в таблице:
| Виды препаратов |
Побочный эффект |
| Сосудосуживающие капли |
Привыкание, повышение артериального давления (редко, чаще у гипертоников, не получающих терапию). |
| Гормональные средства |
Снижение местного иммунитета, истончение слизистой. |
| Солевые растворы |
Риск возникновения отита при промывании носа. |
| Растительные препараты |
Чем богаче состав, тем выше риск аллергии. |
| С антибиотиками |
Формирование у возбудителя устойчивости к антибактериальным препаратам. |
| Антигистаминные |
Раздражение слизистой оболочки (редко). |
Указанные побочные эффекты чаще связаны с неправильным применением препаратов, а не их низким качеством.
Например, привыкание к сосудосуживающим каплям возникает при их долгом использовании. Слизистая носа становится нечувствительной к действующему веществу, поэтому пациенты начинают увеличивать дозировку.
Безопасный период, в течение которого можно не беспокоиться о побочном эффекте препарата – до 5 дней. Если этой рекомендацией пренебречь, дополнительно присоединяется медикаментозный ринит (повреждение слизистой носа из-за частого применения антиконгестантов).
Сосудосуживающие препараты предназначены для короткого курсового применения. Чтобы избежать зависимости от них, желательно периодически чередовать группы препаратов. Например, для замены подойдет гипертонической солевой раствор.
Гормональные средства могут стать причиной присоединения вторичной бактериальной инфекции при рините. Они снижают местный иммунитет. Но этот побочный эффект возникает при превышении длительности рекомендованного применения.
Во время использования спреев с антибиотиками, наоборот, нельзя сокращать курс лечения. Иначе бактерии начинают приобретать устойчивость к лекарственному веществу.
Солевые растворы способны стать причиной отита. Но этого никогда не произойдет при правильной технике промывания. Отит изначально является противопоказанием к промыванию носа.
Рейтинг лучших
Идеального спрея от насморка не существует. Все препараты по-разному эффективны в зависимости от причины заложенности носа. Ниже приведен примерный рейтинг самых действенных средств, но ориентироваться стоит, в первую очередь, на показания к ним. Лучшие спреи:
- Ринофлуимуцил. Комбинированное средство. Обладает сосудосуживающим действием за счет туаминогептана сульфата. Разжижает слизь благодаря ацетилцистеину.
- Долфин. На второе место рейтинга попал набор для промывания носа. Он включает специальную систему, состоящую из емкости и дозатора, а также набор пакетиков с порошком для разведения. Содержит морскую соль, соду, экстракт шиповника и солодки. Обладает увлажняющим и противовоспалительным действием.
- Пиносол. Средство на растительной основе. Содержит эфирные масла горной сосны, эвкалипта и мяты. Разрешен детям от 3 лет. Размягчает корки из засохшей слизи, облегчает носовое дыхание.
- Капли Эваменол Назо. Комбинированное лекарство с левоментолом и фенилсалицилатом. Первое вещество вызывает сужение сосудов за счет местного раздражающего действия. Второе распадается на салициловую кислоту и фенол, поэтому указанный препарат – эффективный антисептик.
- Аква Марис Стронг. Стерильный гипертонический раствор воды из Адриатического моря. Обладает противоотечным действием. Подходит для детей от 1 года.
- Zishuo Biyan Shuning. Место среди лучших препаратов от насморка занимает спрей на растительной основе. Он содержит: мяту, магнолию лилиецветковую, имбирь, дудник даурский. Обладает легким антисептическим действием. Подходит для облегчения симптомов на фоне сезонных ОРВИ.
- Bishushuang. Еще один китайский спрей из натуральных компонентов. Состав: прополис, ментол, жимолость японская, магнолия, красный пион, мята. Уменьшает отек слизистой, облегчает дыхание, уменьшает боль. Без привыкания.
- BeeGun. В рейтинге лучших, так как содержит прополис и ромашку. Спрей с антисептическим эффектом. Ромашка успокаивает воспаленную слизистую, укрепляет капилляры при легком атрофическом рините.
- Отривин комплекс. Уменьшает выработку слизи за счет ипратропия бромида. Обладает выраженным сосудосуживающим действием благодаря ксилометазолину. Быстро помогает при остром аллергическом рините.
- Аквалор. Изотонический солевой раствор. Хорошо подходит для ежедневной гигиенической обработки слизистых оболочек. Разрешен к применению детям от 2 лет. Препарат безопасен и для пациентов младше, но при особой технике обработки носа (указано в инструкции).

Рейтинг препаратов, собравших хорошие отзывы, представлен исключительно в ознакомительных целях. Без консультации врача прибегать к использованию лекарств не стоит. При несоблюдении медицинских рекомендаций можно столкнуться с привыканием, аллергией и другими неприятными последствиями.
Как выбрать эффективное средство от заложенности носа
Препараты, лечащие насморк, назначают в зависимости от причины заболевания. Советы, которые облегчат поиск и помогут и выбрать лучшие средства:
- При вирусных заболеваниях подходят сосудосуживающие растворы. Они не устраняют возбудителя ринита, но значительно улучшают дыхание и, следовательно, самочувствие. Хорошо себя показали средства, содержащие ментол.
- Бактериальную инфекцию лечат антибиотиками. Симптомы, которые должны насторожить: появление желто-зеленой слизи из носа, неприятный запах (не всегда). При указанных жалобах следует обратиться к врачу, так как антибиотики в виде спрея – это рецептурные препараты.
- При аллергическом рините рекомендовано использовать антигистаминные спреи. Препараты с ГКС тоже эффективны, но действуют отсрочено (на 3-й день) и отпускаются по рецепту.
- Большинство растворов для взрослых и детей отличаются по концентрации действующего вещества. Безопаснее отдельно купить детский вариант препарата.
- Перед применением любых спреев от насморка желательно промывать носовые ходы изотоническим солевым раствором. Это повысит эффективность доставки лекарственных веществ.
- Цена – это не главный показатель качества. Всегда можно поискать недорогой аналог.
Советы не являются руководством к самолечению. В инструкции любого препарата публикуется фраза: «Имеются противопоказания, проконсультируйтесь с врачом». Нужно всегда помнить, что любое лекарство, каким бы они ни было эффективным, может с пользой послужить для одного пациента, но навредить другому.
Слизистая носа – это хрупкий анатомический участок, который легко травмировать непрофессиональным лечением, но сложно восстановить. Чтобы эффективно, безопасно вылечить насморк, лучше посоветоваться со специалистом.
- Мария Рухлова
- 30 апреля 2020
- 0 комментариев
Причины растяжения мышц и способы лечения
Под растяжением, или дисторсией мышц понимают повреждение волокон, возникающее в результате повышенной нагрузки или травмы. Проявляется оно в виде надрыва отдельных волокон либо соединений мышц с сухожилиями. Основной причиной является сильное натяжение мышцы, превышающее допустимую амплитуду. Такую травму может получить любой человек вне зависимости от возраста и пола.
Растяжения разных частей тела разделяют в соответствии с международной классификацией болезней. Каждая травма имеет свой код МКБ.
Содержание:
- Причины
- Степени
- Симптомы растяжения мышц
- Что делать при растяжении мышц или первая помощь
- Лечение
- Укрепление мышц после растяжения
- Возможные осложнения и профилактика травмы
Причины
Растяжение мышц – одна из самых распространенных травм профессиональных спортсменов. Они получают ее при прыжках, беге, подъеме тяжелых предметов, падениях, вывихах и прочих действиях. Однако нельзя сказать о том, что обычный человек, не имеющий никакого отношения к спорту, не может получить аналогичную травму.
Каждый может споткнуться, упасть, неловко поставить ногу или, например, перетрудиться на даче, перетаскивая тяжелые поленья. Все это также может являться причиной нарушения целостности мышц.
Степени
Всего существует три степени повреждения мышечной ткани:
- первая степень отличается незначительными внешними признаками проявления травмы и отсутствием ярко выраженного болевого синдрома, который нередко быстро проходит. Поскольку первая степень растяжения является легкой, то медикаментозное лечение обычно не назначается. Травмированному рекомендуется лишь обеспечить мышце покой;
- третья степень растяжения мышц характеризуется полным разрывом значительного числа волокон. В итоге мышца частично или полностью утрачивает способность сокращаться. При разрыве человек испытывает сильную боль, на поврежденном участке появляется сильный отек и внушительная гематома. Последняя возникает за счет травмы мелких кровеносных сосудов. Чем серьезнее повреждения, тем более выраженные будут ее не только физические, но и внешние проявления.
- при второй степени тяжести растяжения, человек более остро ощущает боль, которая усиливается в результате сокращения мышцы. Нередко образовывается гематома и небольшой отек. При растяжении средней тяжести происходит надрыв части мышечных волокон;
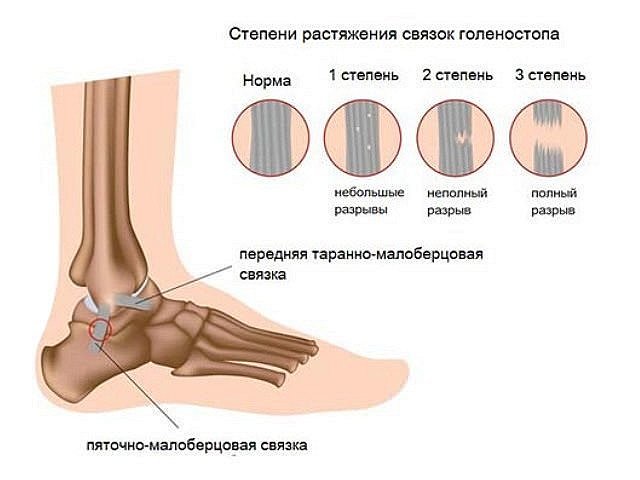
Симптомы растяжения мышц
При получении подобной травмы, связанной с повреждением тканей, человек будет испытывать болевые ощущения. Возможны также потеря гибкости, появление мышечных спазмов, специфических звуков при попытке пассивного движения сустава и воспаления. При этом симптомы и признаки при растяжении мышц разных частей тела имеют как сходства, так и некоторые отличия.
Шеи
Растяжение шейных мышц – наиболее серьезное повреждение, которое при этом легче всего получить. Травма шеи может возникнуть в результате неловкого поворота головы или сильной нагрузки. Растяжение нередко очень болезненно и может вызывать негативные последствия в виде осложнений.
Дело в том, что в местах повреждения мелких волокон иногда скапливается кровь, а также возникает лимфатический экссудат. А это чревато неинфекционным воспалением, проявляющимся в виде сильного отека. Опасность отека, в свою очередь, заключается в возможном сдавливании позвоночных артерий, отвечающих за питание головного мозга.
Дополнительными симптомами растяжения шейных мышц являются: головная боль, вялость, ограничение подвижности, спазм мышц рук, потеря сознания.
Спины
Помимо общих симптомов характерных для травм различных частей тела (резкая боль, припухлость, образование гематом и частичная или полная потеря способности к движению) при растяжении мышц спины за счет спазма происходит образование твердого узла. Его именуют «мышечным валом». Он, являясь стабилизирующим компенсаторным механизмом, предохраняет конкретный позвоночный сегмент.
При травме спины человек может чувствовать как ноющую боль в области спины, так и просто невыносимую. В последнем случае происходит полное обездвиживание пострадавшего. Растяжение спинных мышц также часто сопровождается внушительным отеком, гиперемией и гипертермией. Выраженность внешних признаков зависит от степени тяжести травмы.
Рук
Растяжение верхних конечностей чаще всего получают при падениях, поднятии тяжелых предметов и занятии спортом. Во время получения травмы человек испытывает болевые ощущения, интенсивность которых, как и при любом другом растяжении, зависит от серьезности повреждения.
Травма 3 степени сопровождается болью при пальпации поврежденного места и появлением кровоподтеков. При полном разрыве волокон появляется слабость, человек не в состоянии двигать рукой.
Не менее неприятной травмой верхних конечностей также является растяжение пальца руки. Что происходит во время подобного повреждения? Симптомы и признаки все те же: человек чувствует боль, возможны отек, гематома и потеря способности к движению травмированным пальцем.
Ног
Растяжение мышц нижних конечностей может выражаться в травме бедра, коленного сустава, паховой мышцы либо икроножных связок.
Икроножная мышца, несмотря на свою эластичность и относительную выносливость, достаточно уязвима. И даже при получении незначительной травмы, пострадавший будет ощущать умеренную боль со временем переходящую в ноющую.
Если человек получает растяжение ноги средней степени, то первые болевые ощущения напоминают сильный удар. Впоследствии боль усиливается, распространяясь по всей икроножной мышце. Если травма на ноге серьезная, то способность к сокращению мышца может потерять полностью. При разрыве сухожилий, человек вовсе не сможет ходить и самостоятельно двигать ногой вне зависимости от того, какая часть конечности пострадала: колено, бедро или икроножная мышца.
Обратите внимание! В момент тяжелого растяжения мышц ноги может быть слышен своеобразный щелчок, указывающий на разрыв волокон.
Бедра
При травме верхней части нижних конечностей чаще всего в короткий срок появляются отек и синяки. Человек чувствует боль даже при легком прикосновении. Остальные признаки растяжения как задних мышц бедра, так и четырехглавой мышцы такие же, как и при травме икроножных связок.
Интенсивность проявления симптомов повреждений в области бедра напрямую связана со степенью тяжести растяжения.
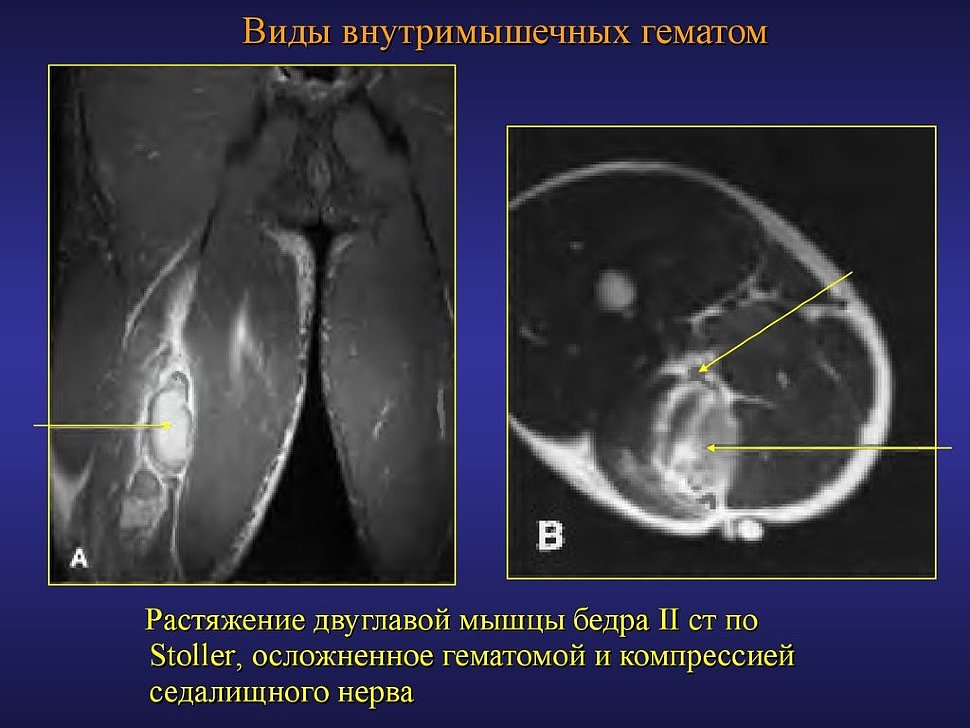
Живота
Подобное повреждение мышцы характеризуется травмой верхних, косых или нижних тканей. Основными причинами растяжения являются:
- подъем тяжелых предметов;
- занятия спортом на холоде.
· резкие скручивания;
· непривычно большая нагрузка;
Нарушение анатомической целостности мышц живота проявляется в виде: мышечного спазма, боли, которая не отступает даже в состоянии покоя, отека, гематомы. В случае получения растяжения связок третьей степени не исключена возможность повышения температуры.
Плеча
Причиной травмы может стать любое перенапряжение. Повреждение плечевой мышцы часто получают не только спортсмены, но и обычные люд, причем в бытовых условиях. Резкое поднятие руки, непривычно большая механическая нагрузка или неверный поворот – все это может стать причиной поражения сустава или растяжения.
Проходит растяжение мышц плеча с сопровождением все тех же симптомов, что и при травме других частей тела. Проявляются: боль (как незначительная, так и существенная), отек, гематома, нарушение подвижности при сильном повреждении.
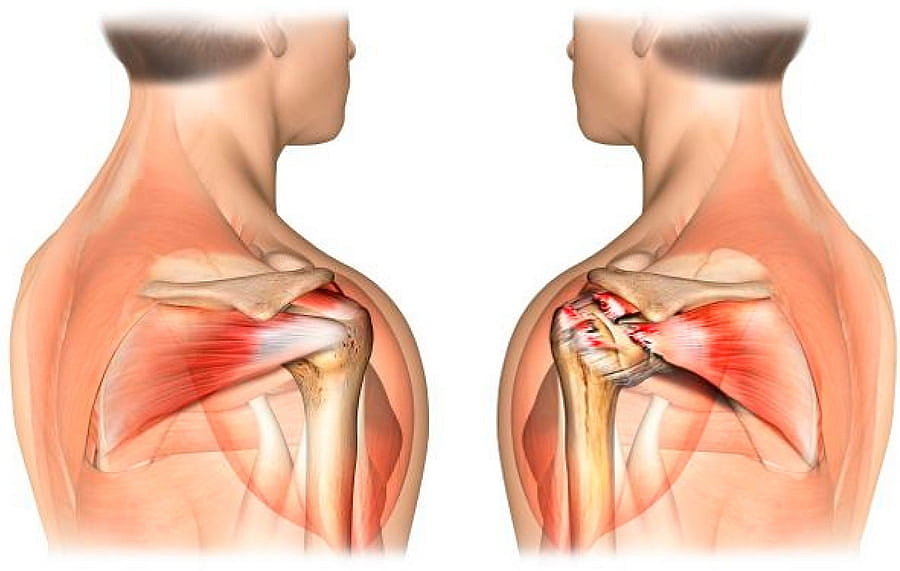
Груди
Травма данных мышц чаще всего возникает у тяжелоатлетов, например, при жиме штанги. Растяжение грудных мышц, симптомы которого схожи с признаками травм живота, ног и рук также сопровождается жжением в области плеч и грудной клетки, болью при пальпации травмированного места, гематомой и ярковыраженным отеком.
Что делать при растяжении мышц или первая помощь
Такую травму может получить кто угодно и при самых разных обстоятельствах. Поэтому каждый должен знать, что делать при растяжении мышц.
Первая помощь сводится к следующему:
- сразу после получения травмы следует обездвижить растянутую мышцу. В состоянии покоя больному следует находиться не менее полутора суток. А если растянуты были мышцы шеи или, например, живота, то неподвижными связки стоит сохранять в течение двух дней;
- поврежденное место следует зафиксировать с использованием эластичного бинта. Это уменьшит внутреннее кровотечение.
- при оказании первой помощи снизить боль и немного снять отек в первые сутки помогут обезболивающие и противовоспалительные средства, такие как, например, аспирин, диклофенак, анальгин и прочие;
- сразу после получения травмы необходимо приложить к поврежденному месту холодный компресс, например, в виде льда обернутого в ткань;
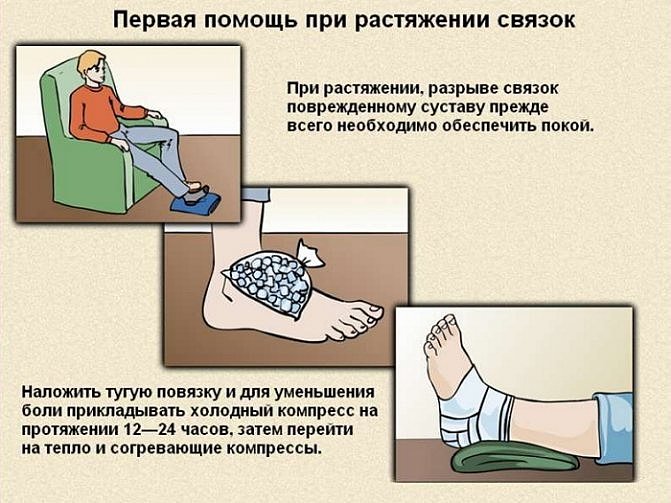
В данных действиях заключается лишь первая помощь при растяжениях мышц. После ее оказания пострадавшему необходимо посетить врача-травматолога, который путем проведения диагностики поставит диагноз и при необходимости назначит медикаментозное лечение.
Что нельзя делать при растяжении мышц:
- в первые трое суток противопоказано прогревать травмированный участок, такая процедура только усугубит ситуацию: гематома и отек увеличатся;
- смазывать какими-либо кремами участок в случае, если на нем имеются кожные повреждения.
- напрягать поврежденную конечность;
Лечение
Терапия складывается из трех основных составляющих. Это: медикаментозное лечение растяжения мышц, содержащее как прием препаратов, так и использование различных кремов и мазей; прохождение физиопроцедур и выполнение лечебной гимнастики.
Аптечные препараты
Врач-травматолог назначает больному прием лекарственных средств с целью купирования воспалительного процесса, ускорения регенерации, а также устранения болевого синдрома.
Таблица 1. Лекарственные препараты, применяемые при растяжении в травматологической практике.
| Фармакологическая группа |
Наименование препарата |
Действие средства |
| Нестероидные препараты |
Деклофенак, ибупрофен, кетанов, найз или долгезин |
Препараты помогают снизить боль и купировать процесс воспаления |
| Миорелаксанты |
Мидокалм, баклофен или сирдалут |
Стимулируют снятие мышечного тонуса |
| Местнораздражающие средства |
Индовазин или никофлекс; |
Снимают боль и расширяют сосуды |
| Разогревающие гели и мази |
Фастум или вольтарен |
Помогают снять воспаление и болевой синдром |
| Противоотечные пепараты |
Лиотон, троксивазин Нео или троксерутин |
Стимулируют рассасывание гематом и снимают отечность |
| Лечебные пластыри |
Пластырь нанопласт форте или олфен |
Помогают восстановить ткани, уменьшить воспаление и отек |
| Средства для улучшения трофики тканей |
Актовегин (вводится внутримышечно) |
Способствует улучшению регенерации ткани и снабжает ее кислородом |
Азиатские кремы и бальзамы
Как показывает практика, достаточно эффективными при надрыве мышц являются восточные средства. Их ассортимент представлен различными кремами, мазями, бальзамами и лечебными пластырями.
Таблица 2. Азиатские бальзамы и крема, применяемые при растяжениях мышц.
| Наименование средства |
Краткое описание |
Действие |
| Вьетнамский пластырь Ecosip на травах |
Болеутоляющий пластырь содержит метиловый эфир салициловой кислоты, ментол, оксид цинка, органические смолы, экстракты Алоэ Вера, Ампилопсис , Хун Хуа, Мирра, Чжи Цзы и корней лечебных растений |
Пластырь улучшает регенерацию кожи, стимулирует купирование боли различной этиологии, способствует активизации микроциркуляции крови, устраняет отеки |
| Бальзам из змеиного яда Хонг Линь кьот |
Основной компонент бальзама – сухой яд кобры. В качестве вспомогательных ингредиентов выступают: вазелин, ланолин, экстракт мяты, метилсалицил, камфора |
Бальзам помогает снять воспаление, усилить микроциркуляцию крови, снять болевые ощущения, расширить сосуды и улучшить кровоток |
| Обезболивающий крем Сангаз быстрого действия |
Состав крема: метилсалицил, диметикон, витамин Е, силикон, камфора, ментол |
Sungaz начинает действовать уже с первых минут после применения. Наносить его можно практически на любую область тела (кроме слизистой, разумеется). Крем эффективно снимает боль в мышцах и суставах |
| Зеленый бальзам Wang Prom из Тайланда |
Состав: настой салатенпангпон, парафин, ментол, экстракт балерии, клинакактус, погостемон, эфирные масла |
Ванг Пром - лечебный обезболивающий бальзам. Он помогает снять болевой синдром и минимизировать воспаление. Он участвует в нормализации кровообращения и рассасывает гематомы |
| Тайский оранжевый бальзам Wang Prom |
Бальзам содержит: камфорное и ментоловое масло, вазелин, мягкий белый парафин |
Бальзам оказывает противовоспалительное и антибактериальное действие. Снимает усталость, способствует заживлению незначительных повреждений |
| Прижигающий бальзам «Жидкие иглы» |
Натуральный тайский бальзам состоит из набора экстрактов различных лечебных растений, таких как: южная звезда, куркума, мирра, мята полевая, тибетский шафран, аконит китайский, эссенция ромашки и прочих |
Бальзам помогает снять боль при полученных травмах. В особенности это касается опорно-двигательного аппарата. Также возможно применение в качестве средства от зубной и головной боли. Бальзам эффективно устраняет ломоту в теле |

Народные средства
Помимо общепринятой терапии могут применяться и альтернативные методы. Одним из таких является лечение народными средствами.
Что необходимо сделать:
- замесить массу с использованием муки и соли, соблюдая пропорцию 1:1 и сделать из него лепешку. Приложить ее к болезненному месту, завязав поверх бинтом. Следом нужно обернуть участок теплой тканью и держать компресс дотого момента, пока лепешка не затвердеет. Такую процедуру можно проводить даже в случае растяжения у ребенка;
- смесь золы виноградных побегов и оливкового масла (в пропорции 1:4) наложить на больное место и оставить на несколько часов. Процедуру также можно проводить на ночь.
- порубить капустный лист и натреть на терке картофель (1:1). Смешать ингредиенты и наложить на больное место. Сверху укрыть марлей, наложить полиэтилен и обмотайть все теплой повязкой. Компресс лучше всего делать на ночь, выдерживая его до утра;
- по одной столовой ложке голубой, белой и красной глины смешать с водой (до получения густой массы). Полученную кашицу следует распределить на куске марли и приложить поврежденному месту. Сверху марлю укрыть пленкой и махровым полотенцем. Держать компресс следует несколько часов;
- подогреть пиво примерно до 50 градусов (+-5). Намочить в нем полотенце или любую другую ткань, обладающую хорошей впитывающей способностью. Отжать ее и обильно посыпать черным перцем с одной из сторон. Этой стороной приложить ткань к месту травмы и оставить на 10 минут. Подобные манипуляции необходимо повторить 4 раза с интервалом в 20-25 минут;
Эффективность лечения народными методами в большинстве своем научно не подтверждена. Но, несмотря на это, они активно применяются, так как вреда уж точно не наносят. А вот польза от них, по утверждению людей, весомая.
Укрепление мышц после растяжения
Ускорить процесс выздоровления и восстановления после растяжения поможет лечебная физкультура и физиотерапия. Данные процедуры обычно назначаются всем, кто получил травму второй и третьей степени.
Лечебная физкультура
Для того чтобы поврежденная мышца снова стала эластичной и крепкой, следует выполнять определенные упражнения. В них и выражается лечебная физкультура. Это также поможет отчасти предотвратить растяжения в будущем за счет восстановления нормального состояния мышцы.
Комплекс подбирается специалистом по лечебной физкультуре – врачом ЛФК. Нагрузка и набор упражнений назначаются индивидуально и зависят от степени повреждения и локализации.
В большинстве случаев лечебная физкультура начинается с самых простых упражнений – изометрических, заключающихся в небольшом напряжении мышц, но без двигательной нагрузки. Постепенно нагрузка увеличивается по мере укрепления травмированных связок.
Физиотерапия
С целью стимуляции заживления порванных волокон, а также для снятия боли назначают различные физиопроцедуры. Подобное лечение начинают уже с 3-4 дня после получения травмы.
Наиболее распространенными процедурами являются:
- электрофарез ( 6, 8 или 10 сеансов). Его обычно делают с использованием обезболивающего препарата;
- УВЧ (6-8 сеансов).
- магнитотерапия растянутых связок (10-15 сеансов);
- амплипульс (8-10 сеансов). Во время данной процедуры происходит воздействие низкочастотным током на тело человека в лечебных целях;
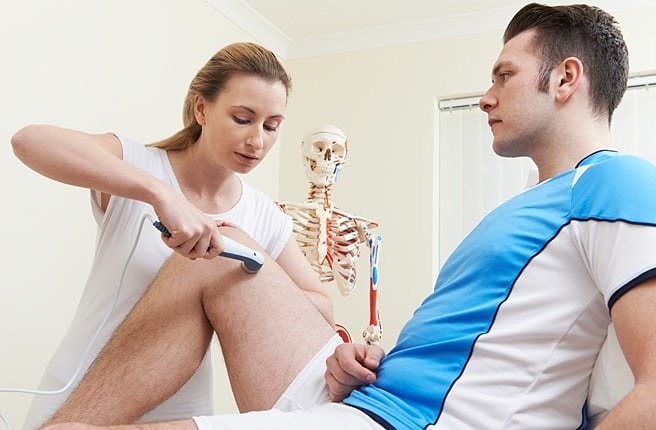
Говоря о том, что еще можно делать при растяжении мышц, стоит отметить: полезен во время лечения и массаж. Он помогает улучшить кровоснабжение поврежденного участка тела, а также стимулирует питание мышцы. Это значительно сокращает реабилитационный период.
Возможные осложнения и профилактика травмы
Если растяжение мышцы не лечить и не довести до конца назначенный комплекс мероприятий по реабилитации, то не исключено развитие осложнений. Они могут выразиться в:
- формировании рубцов, которые значительно снижают эластичность волокон мышц;
- миозите (воспаление мышц).
- нестабильности суставов;
С целью профилактики растяжений следует учитывать некоторые рекомендации:
- перед тренировкой необходимо разогревать мышцы. Только после этого можно приступать к выполнению каких-либо упражнений. Нельзя совершать резких движений без предварительной разминки;
- правильное питание, занятия физкультурой и прием витаминов помогут укрепить мышцы, что также снизит вероятность травмы.
- не следует носить неудобную обувь;
- путем рациональной организации пространства в своем жилье можно предупредить получение травм в бытовых условиях;
Заключение
Получить растяжение может каждый человек. Причем иногда при довольно нелепых обстоятельствах: спускаясь по лестнице, убирая в квартире или просто идя по улице. Травма – это порой дело случая, однако нередко ее можно предотвратить.
Следует соблюдать хотя бы минимальные меры профилактики травматизма мышц, ведь сильное растяжение при неудачном стечении обстоятельств может напоминать о себе впоследствии долгие год, а иногда и всю жизнь. Поэтому лучше предотвратить травму, чем потом ее долго и изнурительно лечить.
- Мария Рухлова
- 28 апреля 2020
- 0 комментариев
Что делать при боли в мышцах: диагностика и способы лечения
Неприятные боли или спазмы в мышцах периодически беспокоят 75% людей среднего и старшего возраста. Они могут локализоваться в области спины, на одном участке тела или переходить в хроническую форму. Это не отдельное заболевание, а симптом, указывающий на воспаление, скрытую инфекцию или физическое переутомление.
Содержание:
- Как возникает мышечная боль
- Симптомы при миалгии
- Причины боли в мышцах
- Осложнения
- Особенности и методы диагностики
- Как снять боль в домашних условиях: общие рекомендации
- Лечение
- Методы физиотерапии
- Профилактика мышечных болей
Как возникает мышечная боль
В медицинской практике существует термин «миалгия» – мышечные боли разного характера и интенсивности. Врачи считают их тревожным сигналом, который указывает на образование воспалительного очага, скрытые болезни внутренних органов и систем. Поэтому при диагностике может потребоваться помощь хирурга, невролога, онколога и ревматолога.
Все мышцы в теле человека делятся на гладкие и скелетные. Первые формируют стенки внутренних органов, кровеносных сосудов, сердца. Они отвечают за слаженную работу организма. Второй тип мышечной ткани покрывает кости, участвует в движениях, соединяя связки и суставы.
При стимуляции любыми раздражителями мышцы сокращаются, а после сигналов мозга наступает расслабление. В большинстве случаев неприятные ощущения и тонус появляются при заболеваниях, сдавливании, случайном ударе, травме или воздействии на нервные рецепторы. Боль всегда является защитной реакцией, с помощью которой организм пытается предотвратить дальнейшее осложнение и ухудшение здоровья.
Симптомы при миалгии
У большинства людей при ударе или травме боль в поврежденной мышце носит непродолжительный характер. При оказании первой помощи или прикладывании компресса ее интенсивность снижается. На серьезные нарушения указывают следующие симптомы:
- снижение аппетита, нарушение пищеварения;
- расстройство стула;
- рвотные позывы;
- сильный отек на лице, шее или пальцах;
- общая слабость;
- повышение температуры;
- озноб.
При многих инфекциях и ОРВИ мышечные боли расходятся по всему телу, сопровождаются ломотой в суставах. Поэтому при появлении неприятных ощущений врачи принимают во внимание сопутствующие признаки: чихание, кашель, сухость слизистых оболочек или сыпь на коже.
Боли в мышцах, из которых состоят стенки внутренних органов, могут возникать при неотложных состояниях. Спазмы иногда указывают на развитие острого сердечного приступа, защемление грыжи, обострение язвы. При следующих симптомах рекомендуется незамедлительно обратиться к врачу:
- нарушение и затруднение дыхания;
- боли в области сердца, отдающие в руку;
- ухудшение зрения, слуха;
- судороги;
- потеря чувствительности в пальцах и конечностях;
- высокая температура.
К каждой ситуации врач подходит индивидуально, проводит визуальный осмотр, применяет обследование с помощью УЗИ. При необходимости используется компьютерная томография, кардиограмма, лабораторные анализы крови.
Причины боли в мышцах
Естественными и не требующими медицинской помощи считаются боли и жжение в мышцах после спортивных или физических нагрузок. Жжение и спазмы возникают из-за резкого повышения молочной кислоты, которая выделяется при многократном сокращении. Она скапливается в волокнах, провоцирует раздражение и болезненность. Неприятные ощущения постепенно уменьшаются, не оставляя осложнений.
Зачастую боли в мышцах отдают из органов, расположенных в непосредственной близости. Поэтому при диагностике врачи используют метод пальпации, прощупывая тонус, пытаясь обнаружить отечность или скопление жидкости. Основные причины предполагают в зависимости от воспаленного участка на теле.

Спина и поясница
Мышечные боли связаны с нарушением кровообращения в спинном мозге, ущемлением нервных окончаний. Они возникают при следующих заболеваниях:
- остеохондроз;
- лордоз;
- перелом позвоночника;
- радикулит;
- спондилез.
Проблема часто указывает на появление межпозвоночной грыжи. Она возникает при врожденном или приобретенном искривлении костей таза, после длительного сидения в неподвижной позе, переохлаждении поясницы и радикулите. Ослабление мышечного корсета развивается при ночном отдыхе на мягком матрасе, малоподвижном образе жизни.
Боли в руках
Наиболее опасным считается спазм и покалывание в груди, отдающие в левую руку и лопатку. Если пациенту больно поднимать конечность, необходимо срочно обратиться к кардиологу: симптом может указывать на инфаркт миокарда. Среди других возможных причин:
- травма после падения или удара;
- воспаление или защемление в грудном отделе позвоночного столба;
- остеохондроз шейного отдела;
- растяжение сухожилий после физических нагрузок.
Боли в верхних конечностях возникают при тромбах, перекрывающих кровоток в мышцах. Тревожными симптомами является онемение пальцев, тремор или изменение оттенка кожи (чрезмерная бледность, покраснение).
Боль в мышцах ног
При потере чувствительности, появлении «мурашек» в мышцах необходимо исключить повреждение поясничного отдела позвоночника. В большинстве случаев спазмы дают скелетные мышцы, подающие сигналы о следующих заболеваниях и патологиях:
- нарушение кровообращения из-за повреждения бедренной артерии;
- варикозное расширение вен;
- тромбофлебит;
- атеросклероз сосудов;
- воспаление суставов на фоне артрита, артроза, подагры;
- тромбоз глубоких вен;
- повреждение сухожилия при травме или переломе лодыжки.
Распространенная причина боли в ногах – плоскостопие. Неправильное положение ступни при ходьбе приводит к перераспределению нагрузки на тазобедренные суставы и колени, провоцирует тонус мышц, дает боли в конечностях.
Болезненные ощущения в шее
При сидячей работе происходит застой крови в спине, мышцы затекают, повышается тонус. Боль в шее – частое осложнение при малоподвижном образе жизни и остеохондрозе. Другие причины и заболевания:
- хлыстовая травма после резкого торможения автомобиля;
- высокая подушка для сна;
- нахождение на сквозняке или под потоком воздуха кондиционера;
- кифоз;
- врожденная кривошея.
Боли в мышцах шеи не следует игнорировать. Так может проявляться осложнение при вирусном менингите, энцефалите или столбняке. Неприятные ощущения появляются при нарушении кровообращения в крупных артериях, указывают на смещение позвонков, отложение солей.
Другие причины мышечной боли
Неприятные спазмы, возникающие в разных частях тела, часто связаны с накоплением в волокнах токсических соединений. Они образуются при ОРВИ, гриппе, нарушении гормонального фона или онкологических опухолях. Они указывают на разные болезни и патологические процессы:
- дисфункцию почек или мочевыводящих путей;
- стенокардию;
- печеночную недостаточность;
- авитаминоз;
- нарушение работы щитовидной железы;
- фибромиалгию;
- доброкачественные или злокачественные опухоли;
- миому матки у женщин;
- аутоиммунные заболевания.
Проблему могут спровоцировать лекарственные препараты. Некоторые компоненты нарушают выведение молочной кислоты, вызывают повышенный тонус мышечных волокон. Такие побочные действия дают статины, лекарства для снижения артериального давления, обезболивающие с наркотическими веществами.
Осложнения
Боли в мышцах могут носить острый или ноющий характер. Это симптом заболевания, которое развивается и нарушает работу внутренних органов. При отсутствии лечения ситуация усугубляется и приводит к снижению работоспособности, ограничению подвижности сустава или конечности. Среди возможных осложнений:
- перерастание боли в хроническую форму;
- образование тромбов при снижении активности;
- отмирание мышечных волокон и атрофия;
- паралич нервных окончаний с полной потерей чувствительности.
Сильные и периодические боли мешают работать, нарушают сон, провоцируют раздражительность и нервозность. На фоне постоянного дискомфорта возникает депрессия, бессонница и другие опасные осложнения, требующие профессиональной помощи и коррекции.
Особенности и методы диагностики
При первичном обращении важно правильно указать центр боли, описать сопутствующие симптомы: температуру, тремор, спазмы или покраснение кожи. Наиболее безопасными считаются болезненные ощущения, возникающие после длительной работы в положении сидя, переутомления или спортивных перегрузок. Они не требуют применения сложных методов диагностики.
Если причина боли неясна, специалист проверяет чувствительность нервных окончаний, состояние кожи, наличие отеков и высыпаний. Дополнительно применяются лабораторные методики:
- общий и клинический анализ крови;
- ультразвуковое исследование;
- компьютерная томография;
- рентген после травмы, при подозрении на перелом;
- кардиограмма для исключения патологии сердечной мышцы.
При обнаружении в мышечной ткани опухоли или кисты врачи рекомендуют биопсию. Процедура предполагает забор ткани для тщательного исследования. Она дает информацию о доброкачественности или злокачественности процесса, помогает правильно подобрать терапию.
Как снять боль в домашних условиях: общие рекомендации
После спортивной тренировки или повышенной нагрузке на работе боли в гладких мышцах мешают заснуть, доставляют дискомфорт при каждом движении. Не обязательно применять лекарственные препараты, чтобы снять крепатуру. Среди народных методов, безопасных для здоровья и организма:
- Полное расслабление, отдых в удобной позе с легким самомассажем ног или рук.
- После посещения спортзала можно принять душ или полежать в теплой ванне с морской солью. Хорошо помогает уменьшить дискомфорт добавление в воду масла лаванды, эвкалипта, экстракта хвойной живицы.
- При травме связок или появлении гематомы лучше приложить пакет со льдом, обмотать ногу или руку влажным полотенцем.
- При варикозном расширении вен рекомендуется ежедневно перед сном положить ноги на возвышенность из подушек, чтобы улучшить отток крови и снять спазмы в голенях.
Если боли появляются после каждой тренировки или рабочего дня, врачи рекомендуют носить специальную компрессионную одежду из эластичных материалов. Можно перед сном делать легкую разминку и растяжку, при которой нормализуется кровообращение, растереть тело жесткой мочалкой.
Лечение
Выбор лекарственных препаратов зависит от причин, провоцирующих боль. При заболеваниях позвоночника необходимо сочетать медикаментозное лечение с физкультурой, массажем и другими процедурами. При патологиях сердечной мышцы следует принимать средства для нормализации артериального давления, уменьшения тонуса и пульса.
Если причины мышечных болей кроются в общем заболевании, инфекции или простуде, необходимо принимать противовирусные препараты или антибиотики. Лечение ангины или гриппа должно дополняться приемом лекарств для детоксикации организма (абсорбентов, витаминных комплексов).
Аптечные препараты
Если причины болевого синдрома связаны с воспалением суставов, травмами и ущемлением нервных окончаний, врачи назначают нестероидные противовоспалительные препараты или НПВС. Они блокируют передачу сигнала от мозга, стимулируют выработку простагландина, снимающего тонус и боли в мышцах. Наиболее эффективные средства:
- Нурофен;
- Нимесил;
- Ибупрофен;
- Кетопрофен;
- Индометацин;
- Напроксен.
Многие противовоспалительные вещества входят в состав мазей. Их легко наносить на воспаленный участок при боли в скелетных мышцах, снижая воздействие на желудок и пищеварительную систему. При артрите, артрозе, бурсите или растяжении связок можно применять кремы:
- Вольтарен Эмульгель;
- Диклофенак;
- Диклобене;
- Ортофена;
- Диклак;
- Фастум гель.

При стойкой боли в области таза, поясницы и бедренных мышцах, защемлении нервных окончаний и межреберной невралгии рекомендуется сочетать НПВС препараты с миорелаксантами для снятия мышечного тонуса. Лекарства убирают отечность, которая создает давление и провоцирует неприятные ощущения при радикулите, невралгии. В редких случаях специалисты ставят специальные уколы-блокады с гормональными компонентами глюкокортикостероидами.
Боли в икроножных мышцах, вызванные варикозным расширением вен, требуют применения специальных препаратов для укрепления сосудов. Они выпускаются в виде легких гелей, быстро проникают через кожу, тонизируют, предотвращают образование тромбов: Лиотон, Троксевазин, Троксерутин. Дополнительно внутрь назначаются венотоники в виде таблеток: Венарус, Детралекс, Флебодиа 600.
Тайские бальзамы и мази
Боли в мышцах при воспалении можно снимать натуральными препаратами на растительной основе. Среди проверенных составов – тайские бальзамы и мази, обладающие разогревающими, тонизирующими и обезболивающими свойствами. Для уменьшения синдрома и тонуса можно подобрать любое из перечисленных средств:
- Wang Prom. Серия лечебных бальзамов, в которую входят препараты с охлаждающим, разогревающим и заживляющим эффектом. Они применяются для снятия боли в лицевых мышцах, шее, при невралгии, варикозном расширении вен. Содержат гвоздичное и ромашковое масло, ментол, вазелин и парафин, используются после переохлаждения для профилактики воспаления.
- Kongka Herb. Зеленый бальзам на основе клинакантуса поникшего быстро успокаивает, расслабляет, снимает боли при воспалении горла, растяжении мышц предплечья, прострелах, остеохондрозе. В составе присутствует камфора, эвкалипт, тимьян и лавровое масло.
- Namman Muay. Натуральный крем восстанавливает и тонизирует после сильных нагрузок, травм в области плеча, бедра, паха. Он понижает концентрацию молочной кислоты, снимает тяжелую крепатуру, одновременно насыщая ткани полезными веществами. В состав тайские специалисты включают экстракт дикорастущего эвгенола и масло мяты перечной.

Тайские средства не содержат гормональный компонент, поэтому безопасны для человека. Их можно сочетать с нестероидными противовоспалительными препаратами, применять при массаже длительными курсами. Они редко дают побочные действия, но могут вызвать аллергическую реакцию.
Народные средства
При несильной боли в мышцах в домашних условиях можно применять простые средства из доступных компонентов:
- При жжении и покалывании в колене, суставах используют капусту. Один лист тщательно промывают водой, намыливают обычным хозяйственным мылом для стирки, посыпают тонким слоем пищевой соды. Прикладывают к воспаленному участку на ночь, фиксируя марлевой повязкой.
- Готовят лечебный настой из 3–4 лавровых листьев и стакана растительного масла, который оставляют на 7–10 суток. Используют, если причины боли связаны с воспалением суставов, растяжением связок.
- Подобный настой готовят из хвоща полевого. Его наносят под плотную повязку или целлофан, чтобы ускорить прогревание колена, тазобедренного сустава или поясницы при радикулите.
Помогает снять боли в гладких мышцах спины и живота растирка из бодяги. Порошок смешивают со сливочным маслом, наносят на руку или ногу, делают компресс на спине. Средство применяют вечером, оставляя на коже на ночь.
Методы физиотерапии
При миалгии в зависимости от причины мышечных болей часто назначают физиотерапию. Разные способы уменьшают неприятные ощущения за счет расслабления и снятия напряжения. Наиболее эффективные процедуры:
- электрофорез с добавлением обезболивающих препаратов;
- лазеротерапия;
- магнитотерапия;
- компрессы с лечебным парафином;
- грязевые ванны и аппликации;
- иглоукалывание;
- стимуляция воспаленных точек электротоком;
- массаж.
При многих заболеваниях суставов, сердечно-сосудистой системы помогает снять боли лечебная физкультура под контролем врача-терапевта. Упражнения улучшают кровоток, локализуют воспаление и стимулируют восстановление суставной ткани.
При болях в спине назначают регулярные курсы мануального массажа. Его рекомендуют при шейном остеохондрозе с нарушением мозгового кровообращения и сильными болями в области шеи, онемении рук. Но метод противопоказан при межпозвоночных грыжах, защемлении нервных окончаний. Его сочетают с иглоукалыванием, втиранием противовоспалительных средств на растительной основе.
Профилактика мышечных болей
Во многих ситуациях воспаление и нарушение кровообращения провоцирует малоподвижный образ жизни и сидячая работа. В среднем офисный работник проводит за столом 8,5–9,5 часов. Это замедляет метаболизм, провоцирует патологии позвоночника, защемление нервных окончаний. Для профилактики осложнений врачи рекомендуют:
- Каждые 30–40 минут вставать из-за стола, делать несколько простых упражнений, приседаний или махов руками.
- Заниматься спортом под контролем тренера, не пытаться ставить рекорды. Лучше выбирать плавание, танцы, гимнастику или йогу.
- Обязательно лечить простуду, грипп, не запускать бактериальные инфекции.
- Вести здоровый образ жизни, отказаться от сигарет и алкоголя.
- Не забывать о ежедневной зарядке, контрастном душе и обливаниях, самомассаже после посещения спортзала или пробежки.
Варикозное расширение вен чаще диагностируется при работе в положении стоя или сидя. При резкой смене позы возникает перепад давления, провоцирующий боли. По назначению флеболога необходимо носить компрессионное белье, использовать для профилактики кремы с аскорутином, выбирать только удобную обувь на низком каблуке.
Если причины миалгий связаны с авитаминозом, необходимо скорректировать уровень витаминов группы В, магния, кальция, токоферола. Ежедневно в меню включают мясо птицы, рыбу, морепродукты, творог, сыры, растительное масло и свежие овощи. Для перекуса лучше использовать орехи, сухофрукты и тыквенные семечки.
Профилактика боли в разных группах мышц заключается в ведении активного образа жизни. Для укрепления мышечного корсета рекомендуется лечебная гимнастика и плавание, занятия на тренажерах. Ежедневное употребление полезных продуктов насыщает витаминами, помогает справиться с болезненными спазмами и инфекциями.
- Мария Рухлова
- 28 апреля 2020
- 0 комментариев
Причины псориаза, его виды и методы лечения
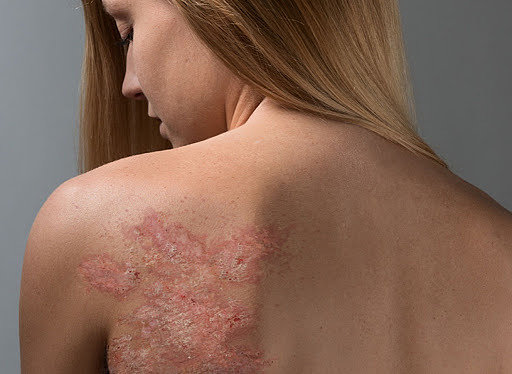
В последнее десятилетие врачи отмечают резкий всплеск заболеваемости псориазом. Болезнь связана с внутренним воспалением, является хроническим процессом, и не дает полного выздоровления. Лечение и профилактика осложнений предусматривает медикаментозные методы, диету и применение народных средств на натуральной основе.
Природа и история псориаза
Первые упоминания о симптомах кожного заболевания найдены в летописях врачевателей Древнего Египта и Индии. Его подробно описал Гиппократ, который дал название «псора» красным бляшкам и папулам на теле. В средние века его долго считали видом опасной проказы, поэтому больные скрывали воспаление, чтобы избежать принудительного лечения.
Впервые псориаз в отдельное заболевание вывел немецкий дерматолог и ученый Фердинант фон Хебр в 1841 году. Он провел широкое исследование с забором образцов эпителия, подробно описал все стадии и виды воспалительного процесса. Его последователь Жан Луи Алибер связал болезнь со специфической формой артрита.
Подробное изучение псориаза началось в XX веке. С помощью более качественного оборудования и оптики врачи узнали, что при заболевании процессы регенерации и отшелушивания кожи ускорены в 8–10 раз. Они отделили патологию от дерматитов и доказали его аутоиммунную природу.
В последние годы удалось выяснить основные факторы, увеличивающие риск проявления псориаза. Но врачи продолжают искать причины заболевания, рассматривается влияние иммунитета и наследственности. На сегодняшний день разработаны сотни препаратов для лечения, но ни один способ не избавляет пациента от проблемы навсегда.
Основные причины псориаза
У здорового человека процесс обновления верхнего слоя дермы занимает 21–30 суток. За это время клетка образуется, вырастает, выполняет основные функции и отмирает, освобождая место для новой. Под воздействием негативных факторов при псориазе процесс ускоряется в несколько раз, занимая не более 5–6 дней.
Большинство дерматологов считают основной причиной болезни – аутоиммунные нарушения. По невыясненным причинам иммунитет человека начинает атаковать собственные клетки кожи, что провоцирует воспалительный процесс. Они не успевают созревать, отторгаются от глубоких слоев, образуя зудящие бляшки.
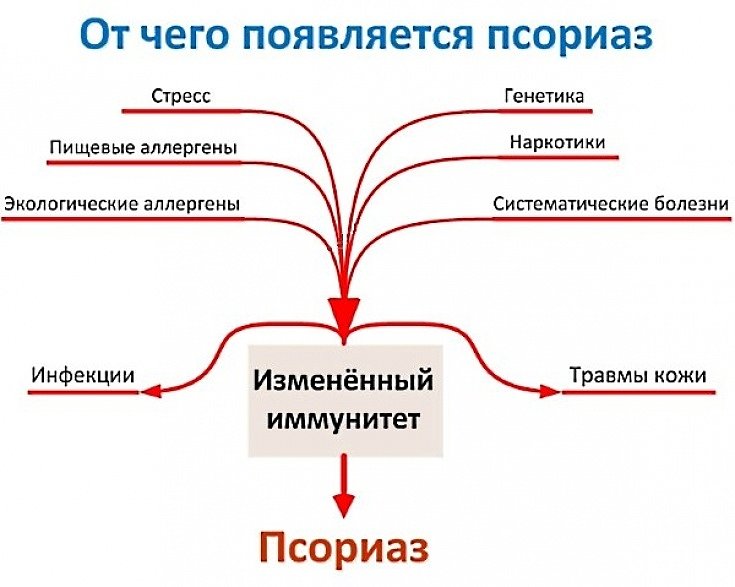
Среди основных причин и факторов, провоцирующих развитие болезни:
- падение иммунитета;
- частые простуды, ОРВИ или грипп;
- нарушение гормонального фона;
- патологии щитовидной железы;
- постоянное переохлаждение;
- работа с химикатами;
- психологические проблемы, стрессы, расстройства;
- употребление наркотиков или алкоголя.
Последние научные разработки предполагают несколько гипотез, связанных с причинами болезни. Они основаны на наблюдениях за разными группами больных:
- скрытые аллергии на продукты, лекарства или окружающие факторы;
- инфекции и воспалительные очаги во внутренних органах;
- нарушение обменных процессов, влияющих на регенерацию тканей;
- присутствие паразитов;
- психосоматика.
Псориаз нередко передается по наследству. При наличии гена у обоих родителей риск столкнуться с патологией возрастает до 50%. В большинстве случаев первые проявления болезни наблюдаются в период полового созревания и окончательного формирования организма – от 15 до 20 лет.
Многим больным удается с помощью диеты и здорового образа жизни избегать болезненных проявлений. Но врачи выделяют несколько факторов, которые могут вызывать обострение и частые рецидивы:
- курение;
- инфекционные болезни кожи;
- побочные действия некоторых лекарств;
- осложнения после вакцинации;
- загар;
- стрессовые ситуации.
Возникновение псориаза в большинстве случаев – сочетание нескольких факторов. Он обостряется после перенесенного бронхита или ангины, при лечении которых применялись антибиотики. Он всегда связан с падением иммунитета и ослаблением организма.
Опасные осложнения при псориазе
Зуд, жжение и бляшки на коже – не единственные проявления. Воспалительный процесс может затронуть внутренние органы и системы, переключиться на суставы. В крови постоянно повышается уровень токсинов, нарушающих обменные процессы.
Основная проблема при запущенном псориазе – развитие артрита. Он диагностируется у 15–20% пациентов с разными стадиями, протекает с частыми рецидивами, болезненным воспалением суставов. Чаще всего в процесс вовлечены пальцы рук и ног, лодыжки, колени и тазобедренные сочленения.
Среди других осложнений при псориазе:
- эритродермия с обширными участками поражения кожных покровов;
- снижение остроты зрения;
- расширение желудочков сердца;
- заболевания почек;
- хроническое расстройство кишечника.
При псориазе в 2–3 раза повышается риск тяжелой депрессии и психических патологий. Заболевание не передается и не является заразным, но люди с дефектом кожи часто избегают личных отношений, стесняются собственного тела. Они сознательно отказываются от интимной жизни, посещения интересных мест. Предвзятое отношение к проблеме сокращает круг друзей до минимума.
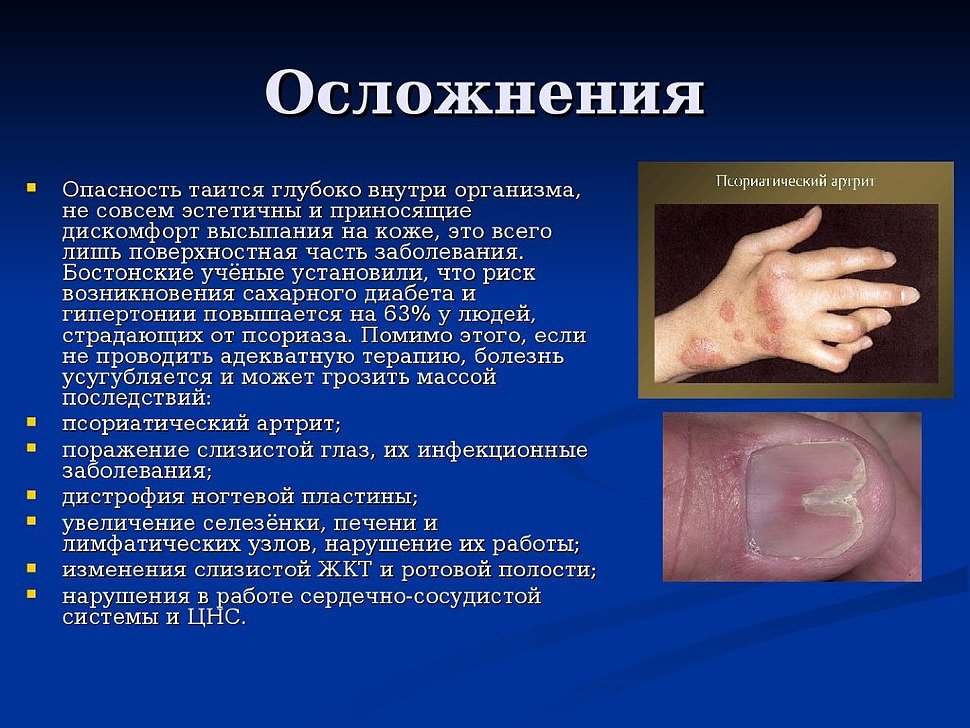
Основные симптомы и признаки псориаза
Опытный дерматолог легко отличает проявления болезни от других дерматитов. На теле появляется несколько пятен, больше напоминающих сыпь. Они быстро увеличиваются в диаметре, достигая 7–8 см, начинают шелушиться. Если не начать лечение псориаза, воспаленные участки покрывают до 50–60% тела.
Отличить псориазные бляшки от лишая или аллергии помогают следующие признаки:
- Имеют четкие края, слегка утолщены и приподнимаются над кожей, провоцируют легкую отечность и покраснение. Чешуйки отличаются светлым практически серебристым цветом.
- Отшелушенные частички легко соскабливаются с поверхности, оставляя поверхность, словно покрытую воском.
- После удаления воспаленных чешуек заметна тонкая красная пленка из новых клеток, которая блестит на свету.
- При попытке содрать пленку проступают капельки крови (феномен Ауспитца).
Это главные признаки псориаза, которые помогают провести самодиагностику. Первые проявления наблюдаются в месте натирания одеждой, после ссадин или термических ожогов, напоминая незаживающие раны. Но выделяется несколько вариантов размещения папул на теле пациента:
- На руках. Мелкие очаги могут локализоваться на пальцах, покрывать корочками локти. В редких случаях или при запущенной форме процесс поражает предплечье.
- На голове. Распространенная форма диагностируется при появлении частичек и корочек на волосистой части. Воспаление начинается на затылке, постепенно переходит за уши, сопровождается жжением и обильным выделением перхоти, напоминая корону.
- На теле. При каплевидной форме мелкие бляшки обильно покрывают живот, бедра, спину. Часто проблема наблюдается после лечения инфекций антибиотиками.
- На ладонях и стопах. Ладонно-подошвенный псориаз начинается с нескольких маленьких бляшек, но быстро перерастает в обширные участки, покрытые белесой кожей. Иногда зудящие корочки возникают только между пальцами.
- На лице. Редкая форма с локализацией на тонкой коже век, вокруг губ с высыпаниями на щеках.
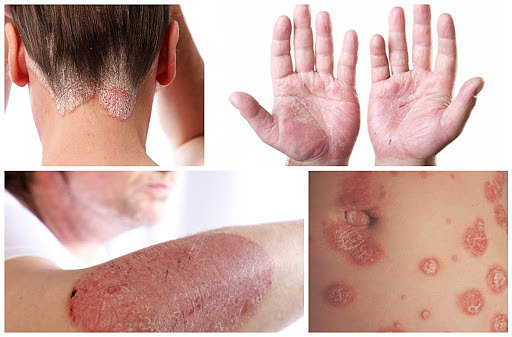
В последнее время возросло количество детей, у которых псориаз проявляется задолго до полового созревания. У малышей первые папулы скрываются в складочках кожи в паху, подмышечных впадинах, на шее. Они зудят, вызывая дискомфорт и нарушение аппетита. Родители часто принимают их за проявление атопического дерматита.
Виды и формы заболевания
Псориаз отдельно классифицируют по признакам и характерным проявлениям. Разделение по формам помогает правильно выявить основную причину болезни и подобрать метод лечения:
- Простой, бляшковидный или вульгарный. Классический вариант проявляется на коже большим количеством бляшек. Они покрыты серебристыми чешуйками, сильно шелушатся, зудят и могут кровоточить при расчесывании. Часто сливаются в большое образование на спине, животе или ногах. Характеризуется регулярными рецидивами, осложнениями на суставы.
- Точечный или каплевидный. На теле выступает множество мелких точек не более 1,5 см в диаметре. Они напоминают сыпь, редко локализуются на лице и руках. При натирании швами одежды часто слущиваются, оставляя открытую воспаленную кожу, заражаются вторичной инфекцией.
- Пустулезный. Сложная форма, при которой поражается до 30–50% тела. Обострение сопровождается увеличением лимфатических узлов, высокой температурой, обострением внутренних заболеваний, требует медицинской помощи в условиях стационара больницы. Делится на локализованный и генерализованный тип Цумбуша.
- Экссудативный. Одна из наиболее тяжелых форм. Возникает у больных с эндокринными патологиями, развивается на фоне диабета. Кроме шелушения, бляшки выделяют воспалительную жидкость в большом количестве. Они пропитываются экссудатом, превращаясь в плотную корку, причиняя человеку сильную боль при прикосновении или обработке ран.
- Парапсориаз или болезнь Брока. Имеет схожую симптоматику, но бляшки больше напоминают пятна при экземе, не имеют эффекта пленки или воскового блеска, после удаление не выделяют красные капли. Может сопровождаться температурой, лихорадкой, слабостью и ухудшением самочувствия.
- Инверсный или обратный. Редкая форма диагностируется у 1% людей. Одним из проявлений считаются темная пигментация в подмышечных впадинах, паховых складках, которые на начальной стадии не дают интенсивного шелушения.
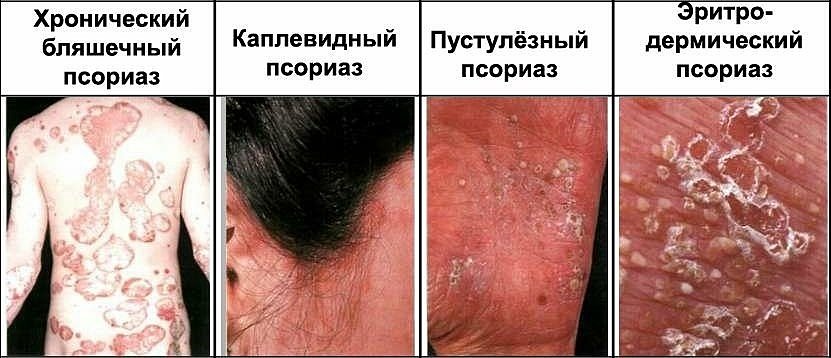
По мере развития болезни к перечисленным может присоединяться себорейный псориаз. Эта форма диагностируется при появлении зудящих пятен на коже головы. Он быстро развивается и переходит на лоб, поражает лицо. Пациенты принимают его за обычную себорею, применяя специальный шампунь. Но при визуальном осмотре отсутствует жирный блеск и обильные сальные выделения, кожа пересушена, чешуйки блестят на свету.
Отдельно врачи выделяют псориаз ногтей или ониходистрофию. Он напоминает вульгарную форму, протекает с частыми рецидивами. Встречается у 90% пациентов с псориатическим артритом. Возникает только у 7% детей, но тяжело поддается лечению. Среди симптомов – отслоение пластины, появление белых пятен, вмятин, сильное расслоение.
Стадии псориаза и фото
В клинической практике выделяют несколько стадий болезни. Они различаются по степени тяжести симптомов, проявлениями, характером течения. Отдельно многие специалисты описывают начальную, которая у многих больных протекает со скрытыми воспалениями, напоминая обычный дерматит или лишай.
Как видно на фото, на начальной или ранней стадии высыпания практически незаметны. Иногда появляется легкое шелушение на локтях или ступнях, не доставляющее дискомфорта. Жжение уменьшается после применения увлажняющего крема или лосьона. Пятна имеют небольшой диаметр, не вызывают опасения.
При диагностике применяется следующая классификация стадий псориаза:
- Острая или прогрессирующая. Пятна заметно увеличиваются, покрываются сухими частичками эпидермиса. Больного беспокоит сильный зуд, жжение, раздражение, отечность кожи в месте высыпания. Вокруг бляшек появляется красная кайма.
- Стационарная стадия. Новые образования не проявляются, но заболевание прогрессирует, негативно воздействует на суставы и внутренние органы. Неприятные ощущения усиливаются, бляшки сливаются в крупные пятна на теле, появляются на голове, ногтях, подошве. На фото кожа выглядит воспаленной, шелушение и отмирание клеток не прекращается.
- Регресс или разрешение. Симптомы псориаза постепенно уменьшаются и исчезают. Красные пятна рассасываются, оставляя на коже белесые участки. Больной возвращается к привычному образу жизни.
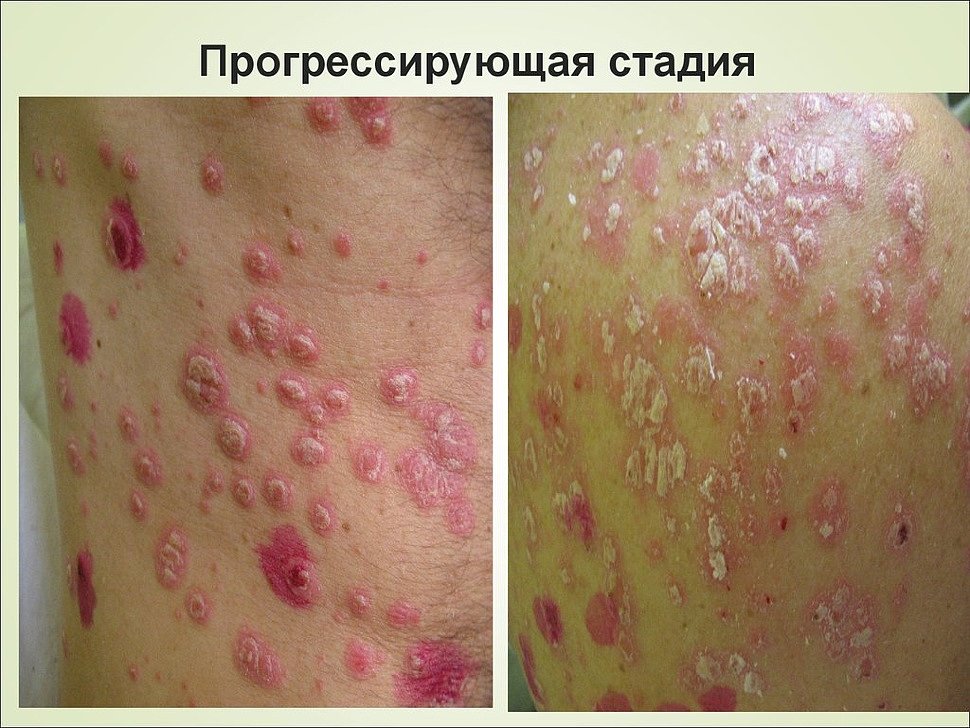
Разделение на стадии необходимо для подбора методики лечения. Наиболее эффективные и сильнодействующие препараты применяются при стационарной форме, когда возникает наибольшая опасность поражения внутренних органов, систем и суставов. Поэтому задача врачей – быстро снять обострение, добиться полного устранения симптомов. Заболевание невозможно вылечить, поэтому важно стремиться к длительному регрессу.
Методы лечения псориаза
Врачи рекомендуют начинать терапию при первых признаках обострения, не запускать заболевание до осложнений. При начальной стадии можно использовать негормональные средства, дополнять курс специальной диетой и народными рецептами. Важно исключить факторы, которые спровоцировали новый виток псориаза: стресс, курение, переутомление, недосыпание.
Лечение псориаза – сложнейшая задача на любой стадии. Зачастую пациенту совместно с врачом приходится перебирать множество мазей, кремов и составов в поисках эффективной терапии. Недостаточно быстро устранить внешние проявления болезни: необходимо убедиться в отсутствии внутренних воспалений, поражения суставов, не допустить развития артрита.
Медикаментозная терапия
Лечение любой формы псориаза начинается с применения наружных средств. Они имеют разные действующие вещества, различаются составом, принципом воздействия на эпидермис. Наиболее эффективные негормональные мази, снимающие обострение:
- Салициловая;
- Цинковая;
- Лостерин;
- Цинокап.
В препаратах содержатся витамины, минеральные вещества и масла, снимающие неприятные ощущения, улучшающие циркуляцию крови в капиллярах. Цинк и салициловая кислота дополнительно защищают от бактерий, предотвращают вторичные инфекции, подсушивают мокнущие участки.
При сильном поражении и разрастании пятен врачи назначают гормональные мази. Препараты для местного лечения подбираются индивидуально после обследования, учитывается возраст, особенности здоровья больного, возможные противопоказания. В список популярных включены:
- Гидрокортизон;
- Силкарен;
- Латикорт;
- Элоком;
- Дипросалик.
Мази и кремы содержат синтетические гормоны, которые воздействуют на рецепторы кожи, замедляют нарушенный процесс регенерации. Воспаление постепенно снижается, клетки вырабатываются более медленно, заживают участки, покрытые пленкой. Лекарства могут содержать бетаметазон, мометазон, глюкокортикостероиды. Но они имеют ряд серьезных недостатков:
- Многие гормональные средства противопоказаны для лечения детей младше 2 лет, при беременности и лактации.
- Необходимо строго придерживаться дозировки, соблюдать инструкцию.
- Отличаются высокой ценой.
Использование гормональных мазей разрешено только под наблюдением лечащего врача. Активные компоненты могут проникать в кровь, воздействовать на кору надпочечников, погашать выработку кортизола. При передозировке или длительном использовании препаратов отменять лечение следует постепенно с ежедневным уменьшением дозировки.
При сезонных обострениях псориаза можно применять лекарства для повышения иммунитета, витаминные комплексы. Они стимулируют организм изнутри, устраняют дисбактериоз и авитаминоз, ускоряют заживление кожи. Основная задача таких составов:
- выведение токсинов;
- поддержка ткани суставов;
- улучшение самочувствия;
- ускорение метаболизма;
- очищение печени.
При псориазе рекомендуются средства Тималин, Глутоксим, Пирогенал. В зависимости от формы болезни их применяют на прогрессирующей стадии или для профилактики рецидива в виде курса уколов или таблеток. Они усиливают эффект диеты, запуская очищение тканей, кишечника, поддерживая иммунную защиту.
Псориаз часто возникает при стрессовых ситуациях. Для устранения провоцирующего фактора врачи подбирают иммунодепрессанты. Они нормализуют сон, снижают раздражительность и тревожность, останавливая воспалительный процесс. При рецидиве можно использовать:
- Циклоспорин;
- Метотрексат;
- Арава;
- Амевив;
- Раптива.
Иммунодепрессанты снимают напряжение, успокаивают раздраженные рецепторы кожи. Они купируют жжение и зуд, дополнительно обладают антиревматическим эффектом. Связывают и выводят вещества, поражающие суставы, снижая боль и остроту ощущений при обострении. Они не применяются в домашних условиях, требуют строгой дозировки.
При лечении псориаза среди традиционных средств выделяются сорбенты. Это специальные препараты, поглощающие токсины и продукты распада, которые при обострении в большом количестве находятся в крови и кишечнике. Это снижает риск развития псориатического артрита, нарушения пищеварения, ускоряет очищение кожи от бляшек. Наиболее рекомендуемые и эффективные:
- Энтеросгель;
- Смекта;
- Белый или активированный уголь;
- Сорбекс.
Преимущество сорбентов – безопасность для организма, поэтому их можно применять при медикаментозном лечении болезни у детей. Они используются при отмене биологических средств и гормональных кремов, уменьшают концентрацию синтетических гормонов в крови.
Китайские средства при псориазе
При комплексном лечении в период воспаления хорошо зарекомендовали себя китайские препараты на растительной основе. Врачи советуют применять их после курса гормональными мазями для детоксикации и заживления. Наиболее качественные по отзывам пациентов:
- Фуфан. Лосьон содержит фтористую, салициловую, уксусную кислоту, борнеол, камфору и экстракты трав.
- Басяньгао. Китайская мазь без гормонов быстро проникает в кожу, насыщая ее экстрактами земляного терновника, лишайников, ревеня и гриба фулина.
- Пианпин. Гормональное средство назначается в острый период для уменьшения воспаления, шелушения и зуда. Содержит дексаметазон, вазелин, стеарин, ментоловое масло. Разрешено для обработки кожи лица.
- Pi Xuan Xie Du. Недорогая мазь на натуральном сырье. Состоит из экстрактов мяты, эхинацеи, клевера с добавлением яда скорпиона.
- Король кожи. Популярное средство при лечении вульгарного псориаза. Устраняет зуд за счет содержания куркумы, масла сандалового дерева, ниима, туласи.
- Sulfur soap. Серное мыло содержит экстракт алоэ, оливковое и пальмовое масла, увлажняет, восстанавливает липидный баланс, заживляет раны.
- Zudaifu. Мазь содержит экстракт софоры, остролиста, пробкового дерева, коры шелковицы, хлоргексидин. Используется при обострении 2 раза в день.
- Yiganerjing. Крем из Китая безопасен, обогащен соком софоры японской, корня ясенца, избавляет от сухости, шелушений и зуда. Может наноситься на лицо, волосяной покров кожи головы.
Перед курсом лечения препаратами из Китая обязательно следует провести тест на аллергию: некоторые растительные компоненты в большой концентрации провоцируют раздражение, обострение и усиливают дискомфорт.

Народные способы
Существуют разные методики лечения псориаза. После снятия острого процесса терапию можно дополнить народными средствами. При обострении часто применяются рецепты с медицинским солидолом:
- В равных пропорциях смешивают жидкий мед и солидол, добавляют перетертую кору дуба, сырое яйцо. Полученную смесь наносят на тело 2 раза в день.
- В чистой посуде смешивают 2 ложки солидола и детского крема, добавляют немного облепихового масла. Обрабатывают средством воспаленные участки утром и вечером.
Для лечения псориаза можно принимать ванны с добавлением полезных компонентов: соды, морской соли, отвара овса, скипидара. Последний компонент на основе смолы хвойного дерева снимает воспаление, улучшает кровообращение, успокаивает и тонизирует кожу. Для улучшения требуется до 15 процедур с перерывом 1–2 дня.
Альтернативные методы
Кроме лекарственных средств, пациенту можно предложить лечение светом или фотохимиотерапию ПУВА. В 90–95% случаев удается значительно улучшить состояние кожи, остановить процесс. Терапия используется при следующих формах:
- экссудативной;
- вульгарной;
- ладонно-подошвенной.
Применение ПУВА эффективно при поражении волосистой части головы. Облучение световыми волнами проводится курсом из 5–6 процедур на низкой частоте, что безопасно для организма. Среди альтернативных методов, зарекомендовавших себя при псориазе:
- селективная фототерапия;
- узковолновая;
- грязелечение;
- плазмаферез.
Для уменьшения воспаленных участков рекомендуются грязи, которые накладывают в виде аппликаций или принимают ванны. Наиболее эффективные составы добывают на берегах Мертвого моря, курортах Куяльника, озера Медвежьего. Они содержат минеральные вещества, успокаивающие и восстанавливающие кожные покровы.
Профилактика псориаза
Важным способом предотвратить обострение и рецидив болезни является правильное питание. Специально разработанная врачом диета Пегано помогает снизить уровень аллергенов, устраняет интоксикацию, предотвращает дисбактериоз. Ее основные принципы:
- До 70–80% меню должно состоять из щелочеобразующих продуктов (фруктов и овощей).
- Только 20–30% рациона может составлять продукты, повышающие кислотность (мясо, злаковые, рыба, цельное молоко).
- Полностью исключаются жирные и углеводистые блюда, кофе, сладкие газированные напитки, алкоголь.
- Все блюда следует готовить на пару, варить или запекать без масла.
- Принимать пищу дробно, маленькими порциями, чтобы не перегружать кишечник.
Для профилактики псориаза важно отказаться от курения, спиртных напитков. Необходимо следить за ежедневным очищением кишечника, пить больше чистой воды без газа и добавок.
Ответы на частые вопросы о псориазе
Можно ли заразиться псориазом?
Это первое заблуждение, которое негативно влияет на общение с больными. На деле заболевание связано только с работой иммунной системы, не имеет вирусов, передающихся при контакте. Можно без опаски обрабатывать кожу пациента, носить его одежду или обувь.
Можно ли купаться при обострении?
Врачи рекомендуют ежедневные ванны или теплый душ, которые снимают дискомфорт и жжение, уменьшают шелушение. Процедуру можно дополнить купанием в растворе морской соли, крахмала или обработать бляшки грязевыми аппликациями.
Можно ли полностью вылечить псориаз?
На сегодняшний день не найдено методов лечения псориаза, способных полностью избавить больного от проблемы. Это хроническая и неизлечимая болезнь, которая протекает с частыми рецидивами, требует постоянной профилактики. При правильном питании, диете, ведении здорового образа жизни удается лишь уменьшить количество обострений, снизить тяжесть течения.
Причины и особенности течения псориаза активно изучаются врачами в разных странах. Разработано множество способов лечения, которые дают хорошие результаты, но не гарантируют полного выздоровления. При обострении приходится сочетать медикаментозную терапию, народную медицину, детоксикацию, придерживаться строгой диеты.
- Мария Рухлова
- 28 апреля 2020
- 0 комментариев
Что такое геморрой и как его лечить
Геморрой – патологическое расширение вен в нижнем отделе кишечника. При воспалении на стенках образуются сплетения и шишки, которые могут кровоточить, защемляться и выпадать из ануса. Лечение геморроя подбирается индивидуально, зависит от стадии болезни и места формирования узлов, их количества и основной причины.
Классификация и виды геморроя
Заболевание занимает первое место среди патологий кишечника и пищеварительного тракта. Оно официально диагностировано у 35–40% людей среднего и старшего возраста, с одинаковой частотой встречается среди женщин и мужчин. На деле потенциальных пациентов проктологов значительно больше: к врачам больные обращаются чаще на поздней стадии.
Заболевание связано с воспалением и повреждением кровеносных сосудов, расположенных в аноректальной области. Это один из типов варикозного расширения вен. Существует несколько видов геморроя, которые диагностируются в зависимости от места образования узлов:
- Внутренний. Повреждаются вены внутри прямой кишки, поэтому симптомы практически незаметны. Могут затруднять дефекацию, кровоточить при повреждении, чаще воспаляются и инфицируются.
- Наружный. Узлы образуются вокруг ануса, легко прощупываются при пальпации во время гигиены.
- Комбинированный. Сочетает признаки внешнего и внутреннего, считается более тяжелой формой болезни с частыми осложнениями.
Правильно диагностировать форму геморроя может только проктолог после комплексного обследования с применением специальной аппаратуры. Иногда наружные узлы образуются как осложнение при нежелании правильно лечить болезнь, соблюдать предписания врачей.
Стадии геморроя
При отсутствии лечения и профилактических мер заболевание прогрессирует, проходит несколько стадий. Они различаются по степени тяжести, используются для определения состояния больного, характеризуются следующими признаками:
- На начальной стадии начинается изменение в стенках сосудов, появляются участки с венозным застоем крови. Маленькие узелки не влияют на кровоток, не болят, практически незаметны под слоем слизистой или кожи. Обнаружить шишку можно только при наружной форме патологии.
- Вторая стадия протекает с выпадением геморроидальных узлов при дефекации. Они втягиваются самостоятельно, но пациенты замечают дискомфорт и жжение, капли крови на туалетной бумаге. При обращении к врачу процесс можно остановить без сложного лечения и операции.
- Третья стадия диагностируется при постоянно выпадающих узлах. Неприятные ощущения усиливает боль при дефекации, зуд, выделение маслянистого воспалительного экссудата.
- Последняя или четвертая стадия протекает с обильными кровянистыми выделениями, сильными болями, нарушением стула. Часто геморроидальный узел травмируется, возникает инфекция с осложнениями. Единственный метод лечения – операция по удалению образований и воспаленных сосудов.
На 3–4 стадии у больного могут возникать психологические запоры. Он опасается выпадения и защемления шишек, сдерживает позывы к опорожнению кишечника. Это провоцирует интоксикацию организма, дисбактериоз, колит прямой кишки.
Основные причины появления геморроя
На границе нижнего отдела кишечника и анального отверстия расположены кавернозные тельца – полостные вены, питающие кровью толстый кишечник. В нормальном состоянии они надежно удерживаются мышечными кольцами, не провисают при дефекации, регулируют кровоток малого таза.
Под воздействием внешних или внутренних факторов стенки вен истончаются и растягиваются, образуя пустые карманы. В них застаивается кровь и тромбомасса, формируются мягкие шишки. При деформации сосудов они свободно свисают и могут выпадать через анус наружу, травмироваться при прохождении каловых масс.
Основные причины геморроя – застойные явления и повышенное давление крови в малом тазу. Она переполняет сосуды, растягивает стенки вен. Среди факторов риска, которые влияют на развитие болезни:
- тяжелая физическая работа или занятия силовыми видами спорта;
- сидячая работа или малоподвижный образ жизни;
- хронический запор;
- некоторые заболевания кишечника и пищеварительной системы;
- неправильное питание;
- ожирение любой степени;
- чрезмерное увлечение алкогольными напитками, специями;
- врожденные и приобретенные патологии сосудов;
- новообразования в нижнем отделе кишечника.
Фактором риска является наследственность. При генетической предрасположенности к варикозному расширению вен риск столкнуться с геморроем возрастает на 25–50%.

Причины геморроя у женщин
Среди факторов риска, которые характерны только для слабого пола, – беременность и роды. Во время вынашивания плода матка значительно увеличивается в размере, давит на нижний отдел кишечника и органы малого таза. Происходит смещение и сдавливание, ухудшается дефекация. На поздних сроках нередки запоры, а каловые массы сильно давят на вены, провоцируют нарушение кровообращения застой.
Не менее опасная ситуация – тяжелые роды, когда женщина сильно тужится. Повышенное давление в малом тазу приводит к появлению наружных геморроидальных узлов. Ситуация ухудшается, если молодой матери приходится много носить младенца на руках, поднимать коляску по ступенькам.
У женщин старше 45–50 лет причины появление геморроя могут быть связаны с нарушением гормонального фона. При климаксе некоторые гормоны, влияющие на состояние сосудов, перестают вырабатываться в большом объеме. Варикозное расширение вен провоцирует появление венозной сетки на ногах и шишек в анальной зоне.
Факторы риска для мужчин
Заболевание часто встречается у профессиональных спортсменов, которые занимаются тяжелой атлетикой, конными видами спорта, ездой на велосипеде. Это распространенная проблема для водителей таки и грузовиков, которые проводят за рулем более 8 часов в сутки. Это связано с застоем крови в малом тазу, неправильным распределением лимфы, увеличением давления на анальную область.
Второй фактор риска для сильного пола – злоупотребление алкоголем. Спиртные напитки провоцируют расширение и спазмы сосудов, которые постепенно теряют эластичность, испытывают перегрузки. В большинстве случаев развивается внутренняя форма с осложнениями, частыми выпадениями и защемлениями узлов.
Симптомы и характерные признаки геморроя
Вне зависимости от причины появления заболевание на начальной стадии развивается без болей и явной симптоматики. Она может продолжаться в течение нескольких месяцев, практически не беспокоить при опорожнении. В редких случаях человек замечает дискомфорт после акта дефекации, ощущение распирания, покалывания в заднем проходе.
Симптомы любой формы геморроя у мужчин и женщин проявляются одинаково:
- ощущение жжения, зуд в анусе;
- болезненная дефекация;
- выделение прозрачной слизи;
- покраснение кожи вокруг заднего прохода.
На 2–3 стадии присоединяется ощущение инородного тела и распирание в нижнем отделе кишечника, которые не проходят после посещения туалета. Это указывает на образование внутренних геморроидальных узлов, которые раздражаются и наливаются кровью при давлении.
На запущенных стадиях болезнь проявляется выпадением внутренних узлов. Они выглядят как мягкие шишки красно-синего цвета, которые наливаются кровью, травмируются и зудят. Нередко при хроническом запоре образуются анальные трещины на сфинктере, усиливающие боль.
Выделение крови – симптом, характерный для 2–3 стадии геморроя. Причина скрывается в травме стенок вен острыми частицами пищи, проходящей через кишечник. Она выходит сгустками или тонкими кровянистыми нитками после туалета, поднятия тяжестей, длительного нахождения в положении сидя.
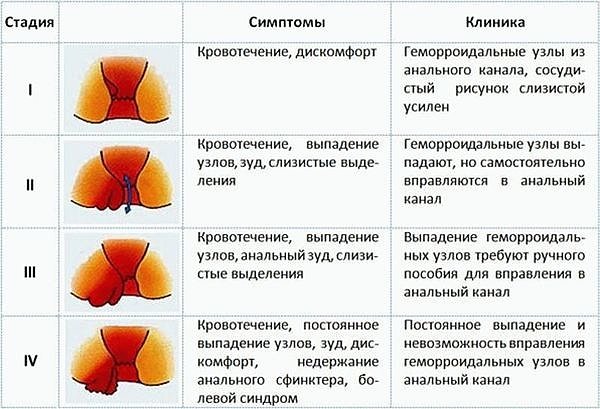
Возможные осложнения при обострении
Многие люди игнорируют симптомы геморроя, в силу стыда или занятости не обращаясь к врачу при первых проявлениях. Но заболевание на 3–4 стадии часто сопровождается болезненными осложнениями, наиболее распространенные из которых:
- анальные трещины;
- некроз узла при защемлении мышцами ануса;
- аноректальный тромбоз воспаленного сосуда;
- острый парапроктит с образованием гнойников.
Частые воспаления связаны с анатомическим расположением травмированных участков вблизи прямой кишки. При попадании в рану бактерий или вирусов развивается инфекция, начинается воспаление. Поэтому при геморрое важно соблюдать правила личной гигиены, чаще подмывать область заднего прохода с мылом.
При запущенном геморрое с каждым посещением туалета человек теряет до 15–50 мл крови. На этом фоне может развиваться анемия с понижением уровня гемоглобина, падением иммунитета, общим ухудшением самочувствия. Проблема более выражена у женщин: кровопотери более сильные при регулярных менструациях.
Методы и особенности диагностики геморроя
При первичном обращении врач-проктолог проводит визуальный осмотр перианальной области. Для определения стадии и формы болезни он использует ректальное обследование, оценивает состояние кожи, наличие трещин, воспалительного процесса. Но симптомы внутреннего геморроя напоминают колоноректальный рак, полипы в прямой кишке или болезнь Крона. Поэтому дополнительно применяются:
- аноскопия;
- ректороманоскопия;
- колоноскопия;
- ирригоскопия.
Методы обследования выбираются в зависимости от состояния и жалоб больного. При обильных выделениях крови рекомендуется копрограмма – лабораторный анализ каловых масс. Он позволяет исключить скрытые кровотечения при онкологических опухолях и правильно поставить диагноз.
Способы и методики лечения геморроя
В каждом случае терапия подбирается индивидуально. Многие врачи придерживаются консервативного лечения препаратами, рекомендуют диеты, специальные упражнения. При обострении основная задача – предотвратить воспаление и инфекцию, остановить кровотечение при травме узла, исключить осложнения.
Правильно подобранное лечение на ранней стадии геморроя позволяет полностью избавиться от заболевания. При укреплении вен, правильном питании и использовании лекарств восстанавливается кровоток и тонус стенок. Узлы уменьшаются в размере, постепенно рассасываются и исчезают. Если медикаментозные методы не дают результата, рекомендуется один из способов удаления.
Эффективные препараты
При лечении геморроя на 1–2 стадии подбираются препараты с противовоспалительными и тонизирующими свойствами. Выбор зависит от формы болезни и основных симптомов. Наиболее эффективные лекарственные средства:
- Флеботоники в таблетках для улучшения кровотока, укрепления кровеносных сосудов и предотвращения образования тромба в вене (Детралекс, Троксевазин, Венарус и Флебодиа 600). После снятия обострения их следует продолжать принимать профилактическими курсами для предотвращения рецидива.
- Нестероидные противовоспалительные средства для уменьшения боли и спазмов после дефекации или физической нагрузки (Нурофен, Ибупрофен, Нимесил, Кетонал).
- При внутреннем геморрое для снятия боли и уменьшения воспаления рекомендуются суппозитории с анальгетиками. Свечи купируют симптомы, позволяя ходить в туалет, двигаться и работать без ограничений (Натальсид, Релиф, Ауробин).
При кровотечениях рекомендуется использование гемостатических губок и препаратов. Они быстро останавливают кровотечение, ускоряют заживление стенок поврежденного узла или анальной трещины. Это необходимо для исключения инфекции. Они сочетаются с мазями для комплексного лечения геморроя: Гепатромбин–Г, Троксерутин, Гепарин.
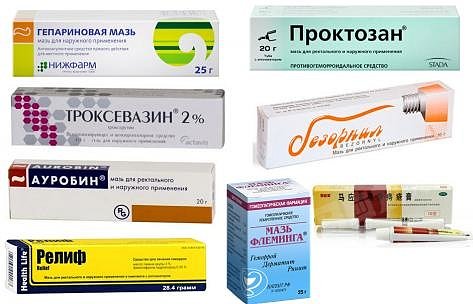
Современные малоинвазивные методы
При крупных наружных или внутренних узлах пациенту часто предлагают удаление щадящим способом. Это помогает избежать защемления, останавливается развитие болезни. Малоинвазивные методы имеют следующие показания:
- быстрый рост шишек;
- частые кровотечения при травме геморроидального узла;
- выпадение образований из заднего прохода;
- боли в состоянии покоя.
Среди преимуществ малоинвазивного вмешательства – быстрое восстановление без необходимости находиться в больнице несколько дней. После удаления шишки пациент отправляется домой, продолжает вести привычный образ жизни с минимальными ограничениями.
При удалении геморроидальных шишек врач-проктолог выбирает один из перечисленных ниже способов:
- Коагуляция. Ножку прижигают с помощью разогретой металлической петли. В образование перестает поступать кровь, постепенно оно отмирает (в течение 2 недель после процедуры).
- Склеротерапия. В воспаленную шишку вводится специальный раствор, склеивающий стенки. Кровоток нарушается, она уменьшается в объеме, перестает беспокоить пациента.
- Криодеструкция. Чаще применяется при наружном геморрое. На узел производится воздействие жидким азотом, который замораживает стенки воспаленной вены. Он постепенно засыхает и отходит без боли и дискомфорта в течение 10–14 суток.
- Лигирование латексными кольцами. Наружный узел у основания врач перевязывает тонкой петлей из гибкого материала. После снижения кровотока узелок отмирает без дополнительных процедур.
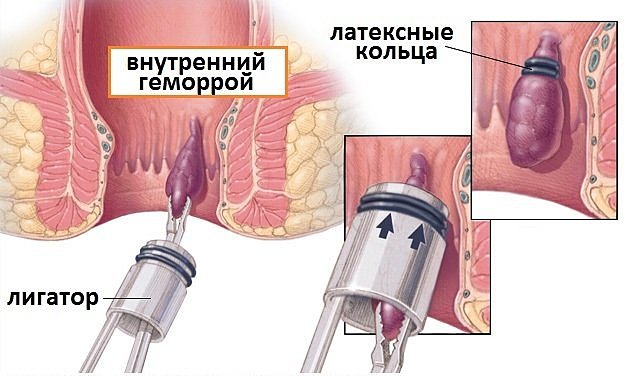
Все малоинвазивные методы основаны на ограничении и прекращении кровоснабжения геморроидального узла. В отличие от стандартной операции не требуется применение скальпеля, наложение швов. Пациент остается под наблюдением не более 2–3 часов, получает рекомендации по дальнейшей гигиене и обработке перевязанных шишек.
Малоинвазивные способы применяются только на 2–3 стадии, когда отсутствуют признаки некроза тканей и сильные кровотечения. Процедура занимает 15–30 минут, не требует общего наркоза, безопасна для пациентов с сердечно-сосудистыми заболеваниями, диабетом, бронхиальной астмой.
Хирургическое вмешательство при геморрое
Операции проводятся на 3–4 стадии, когда состояние здоровья и качество жизни пациента значительно ухудшается. Медицинские показания к проведению хирургического удаления узлов в промежности:
- воспаление анальной области;
- сильные боли, мешающие опорожнению кишечника, ходьбе;
- постоянные кровотечения, развитие анемии;
- снижение чувствительности и недержание каловых масс;
- ущемление узлов с появлением признаков некроза.
В большинстве диагностированных случаев проводится классическая геморроидэктомия, которая при правильном проведении показывается эффективность не менее 95–98%. Но она отличается длительным и болезненным восстановлением, провоцирует обильные кровопотери на операционном столе.
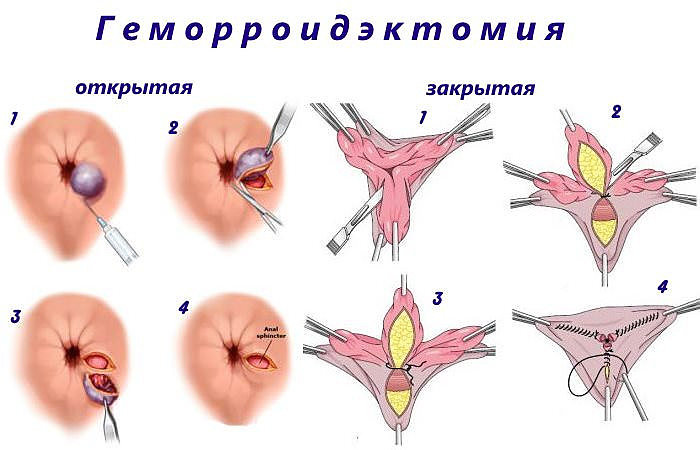
Существует 3 варианта оперативного лечения, которые подбираются после диагностики:
| Вид операции |
Основной принцип действия |
|
| 1 |
По Миллигану Моргану |
Воспаленные участки удаляются вместе со слизистыми оболочками. После перевязки вен восстанавливается кровоток в обход прооперированной части, постепенно уменьшается отечность и кровотечение. |
| 2 |
По Фергюсону |
Каждый удаленный узел дополнительно ушивается, поэтому раны быстрее заживают, реже инфицируются при дефекации. |
| 3 |
Операция по Парксу |
При комбинированной форме хирург осторожно иссекает только шишку, не затрагивает слизистые оболочки. |
Но хирургическое вмешательство имеет множество противопоказаний, часто дает серьезные осложнения: вторичные инфекции, гнойные свищи в заднем проходе, слабость анального кольца с недержанием кала.
Народные методики лечения
При комплексной терапии можно применять растительные экстракты и натуральные отвары при 1–2 стадии. Некоторые растения содержат заживляющие и обеззараживающие вещества, которые ускоряют заживление, восстанавливают тонус варикозных вен. Среди распространенных рецептов лечения геморроя в домашних условиях:
- Смешать барсучий жир с высушенным тысячелистником. Наносить в виде компресса 1 раз в сутки.
- Приготовить состав из сливочного масла и сухого подорожника, наносить для уменьшения зуда и жжения утром и вечером.
- Отвар календулы смешать с любым животным жиром, смазывать 2 раза в сутки на протяжении 10–14 дней.
Помогают улучшить кровообращение и тонус сосудов при геморрое сидячие ванночки. Каждый вечер в течение 10 дней можно приготовить теплую воду, добавив крепкий отвар ромашки, дубовой коры или лаврового листа. Они дезинфицируют воспаленные участки, устраняют отечность и жжение.
При наружной форме можно делать компрессы из свежего картофеля, натертого на мелкой терке. Во время беременности рекомендуется наносить на геморроидальные узлы облепиховое масло или сок алоэ. Но любые народные методы должны дополняться медикаментозным лечением препаратами.
Правильное питание и диета после удаления геморроя
После малоинвазивного вмешательства на полное восстановление больному требуется до 5 суток. При хирургическом вмешательстве с иссечением слизистых оболочек заживление ран занимает до 2 месяцев. В этот период необходима специальная диета, при которой исключаются запоры и затруднения дефекации. В противном случае повышается риск расхождения швов.
Врачи рекомендуют в течение первого месяца питаться маленькими порциями 5–6 раз в день, ограничить соль до 2 г. Все блюда лучше готовить на пару, отваривать и запекать без масла в собственном соку. Среди запрещенных продуктов:
- жирные сорта мяса и рыбы;
- молочные продукты с высоким содержанием жира;
- любые бобовые;
- рис;
- манная крупа;
- дрожжевая выпечка;
- кофе и крепкий чай, квас;
- острые приправы, специи, соусы.
Более строгие ограничения врачи вводят в первые дни после проведения операции. Они помогают наладить перистальтику после наркоза, устраняют повышенное газообразование и восстанавливают процесс дефекации без боли:
- В первые 24 часа полный голод. Разрешена только чистая вода без газа и добавок.
- В течение последующих 5 суток больному разрешены овощные супы и разварные каши без масла на воде. Постепенно вводится нежирный кефир, натуральный йогурт, пюре из тыквы, свеклы с ложкой растительного масла.
- С 7 дня небольшими порциями можно предлагать паровое мясо в виде фрикаделек, котлет, паштета, добавлять кусочек сливочного масла.
При восстановлении после операции важно соблюдать питьевой режим. Ежедневно необходимо выпивать по 35–40 мл чистой воды на 1 кг массы тела. Это улучшает перистальтику, размягчает клетчатку и делает каловые массы мягкими, исключая расхождение швов.
Меры профилактики
Геморрой – заболевание, которое в 90% случаев можно предотвратить или снизить риск осложнений. Среди основных причин – неправильный образ жизни и питания, вредные привычки пациента. Поэтому в качестве профилактики врачи рекомендуют:
- Обязательно следить за фигурой, бороться с ожирением и перееданием.
- Придерживаться рационального питания и питьевого режима, уменьшить в меню количество острых, жирных и жареных блюд.
- Вести активный образ жизни, делать зарядку, чаще ходить пешком после работы по лестнице.
- Отказаться от алкоголя.
- Следить за качеством стула, лечить запоры и диарею, дисбактериоз.

После посещения туалета проктологи рекомендуют подмывать анальную зону прохладной водой, отказаться от жесткой туалетной бумаги. Необходимо следить за гигиеной промежности, чтобы не допускать кишечных инфекций, воспалений, травм ануса.
У мужчин, занимающихся тяжелой атлетикой, геморрой возникает при переносе тяжестей. Специалисты советуют подобрать специальные корсеты для распределения нагрузки на поясницу, не поднимать большой вес рывками, использовать противовоспалительные мази для профилактики воспаления. Работа за рулем, следует выходить и делать простые движения через каждые 60–90 минут.
Лечение геморроя – сложный процесс, который требует от пациента терпения. Чтобы избежать операций и осложнений, необходимо правильно питаться, вести активный образ жизни, не забывать о личной гигиене.
- Мария Рухлова
- 28 апреля 2020
- 0 комментариев
Методы лечения псориаза на голове и причины его появления
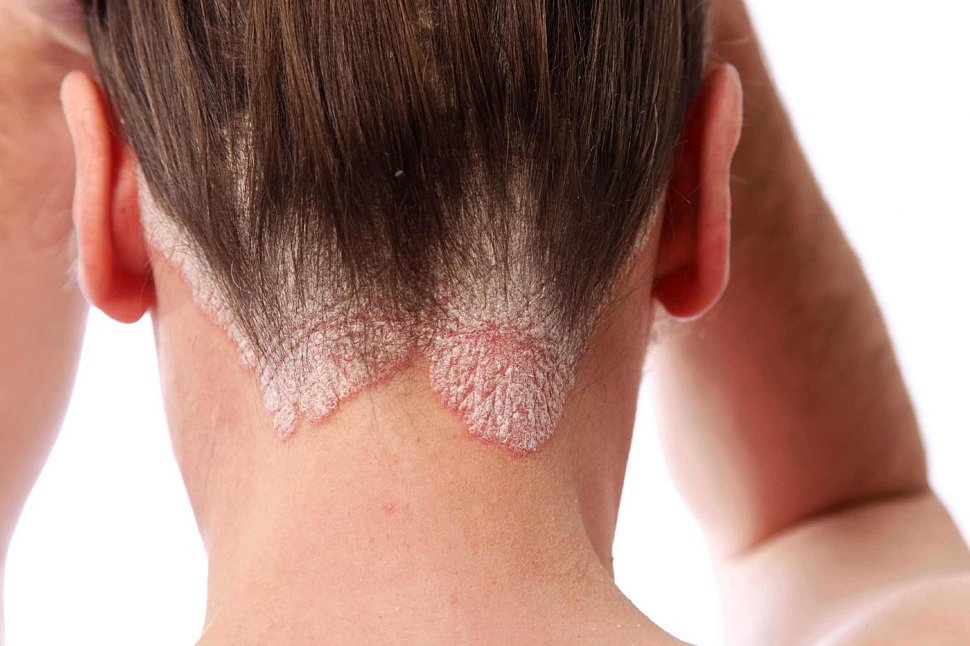
Псориаз – это системное хроническое заболевание неинфекционного происхождения с преимущественным поражением кожи, сопровождающееся появлением ярко-розовых высыпаний с обильным шелушением. Бляшки могут формироваться на любом участке тела: на голове, локтях, коленях, ягодицах. Заболевание встречается часто: им страдает 2-4% пациентов всего мира.
Причины болезни
Механизм и причины формирования псориатических бляшек до конца не изучены. На сегодняшний день наиболее достоверной является теория о том, что к болезни ведет наличие одновременно двух факторов: активного роста клеток кожи и специфического иммунного ответа организма. Для простоты восприятия механизм, по которому происходит развитие болезни, можно поделить на этапы:
- Наличие предрасположенности к избыточному росту эпидермиса (слоя клеток, выстилающих поверхность тела). Нормальный полный цикл обновления эпидермиса длится 24-28 суток. У людей с псориазом он протекает быстрее: за 4-5 дней. Склонность к повышенной пролиферации эпидермиса, согласно теории, считается врожденной особенностью, но не всегда проявляется в течение жизни. Обнаружение только первого фактора не ведет к развитию заболевания.
- Действие «провокатора». При определенных обстоятельствах запускается активный рост кератиноцитов (клеток, образующих 90% эпидермиса). В местах избыточной пролиферации начинается формирование бляшек.
- Иммунная реакция. Организм воспринимает участки повышенной продукции кератиноцитов как чужеродные. Иммунная система пытается подавить активность клеток эпителия, поэтому в области бляшек возникает воспаление.
- Формирование «патологического круга». В ответ на травмирующий фактор (воспаление) кератиноциты начинают делиться еще активнее.
Причины, лежащие в основе псориаза, изучены не до конца. Считается, что спровоцировать избыточную пролиферацию кератиноцитов (только при предрасположенности) могут:
- Стрессы. В группу риска по псориазу входят люди, испытывающие частое психоэмоциональное напряжение, нарушения сна.
- Хронические инфекции. Чаще стрептококковые. Инфекционный возбудитель действует не на саму кожу, а опосредованно, провоцируя сбой в иммунной системе.
- Вредные привычки. Злоупотребление алкоголем может не только стать причиной псориаза, но и привести к неэффективности назначенной терапии.
- Прием фармакологических препаратов. Некоторые из них: бета-блокаторы (применяются в кардиологии), гормональные противозачаточные средства, хлорохин (средство от малярии), соли лития (препарат психиатрической практики), интерфероны (противовирусные препараты).
- Неблагоприятный климат. Особенно влияет его резкая смена.
Псориаз волосистой части головы и других частей тела нередко встречается у пациентов с сахарным диабетом, гипертонической болезнью, патологиями печени и желчного пузыря.
Симптомы и первые признаки
Псориаз поражает людей любого возраста, но период, в который он дебютирует чаще – это 15-25 лет. У каждого 3-го пациента болезнь развилась до достижения 20 лет.
К первым признакам относят появление участков с обильным шелушением кожи, по форме напоминающим бляшки. По мере прогрессирования заболевания они объединяются в более крупные. Такие бляшки получили среди врачей негласное название «парафиновые озера» из-за сходства скопления чешуек с парафиновой стружкой. Патология чаще всего сопровождается зудом. Бляшки хрупкие, при расчесывании кровоточат.
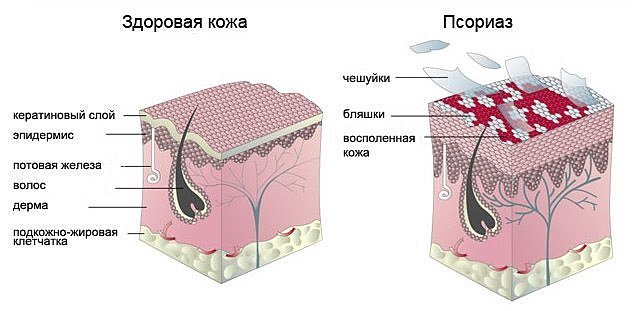
Стадии псориаза кожи головы
Псориаз волосистой части головы называется себорейным псориазом. Это связано с наличием большого количества сальных желез в месте поражения. Участки, к которым тоже применим этот термин: область кожи за ушами, носогубные складки, грудь, межлопаточное пространство. Болезнь протекает согласно стадиям:
- Прогрессирующая. Запускается действием провоцирующего фактора. Начинается с появления большого количества чешуек, напоминающих перхоть. Они имеют желтоватый, либо серебристый оттенок. При осмотре обнаруживается их источник: розовые, слегка возвышающиеся над поверхностью кожи бляшки. За счет слияния и краевого роста они распространяются за пределы волосистой части головы, например, кожу лба («псориатическая корона»). Беспокоит мучительный зуд. Наблюдается феномен Кебнера: появление псориатических высыпаний в местах травмы (вне зависимости от ее тяжести).
- Стационарная. Прекращают появляться новые бляшки и перестают разрастаться старые.
- Регрессия. Перестает беспокоить зуд. Уменьшается шелушение. Бляшки постепенно бледнеют, уплощаются, затем могут вовсе исчезнуть. Там, где они были, появляются участки повышенной, либо пониженной пигментации (зависит от характера течения псориаза и индивидуальных особенностей кожи).
Псориаз на голове, вне зависимости от степени тяжести и стадии, никогда не сопровождается выпадением волос. Это отличает его от других заболеваний, например, от стригучего лишая.
Псориаз у детей
В 75% случаев первые симптомы у детей с псориазом диагностируют в возрасте младше 5-ти лет. Вероятность болезни у ребенка высока, даже если в семье болен только один родитель (1 к 4-м). Когда псориазом страдают и отец, и мать, то риск возрастает до 60%.
Псориаз у детей иногда путают с другими заболеваниями. Это связано возрастными особенностями развития кожи: у грудных детей ее толщина составляет всего 1 мм (у взрослых – 3 мм), кожные капилляры широкие, а отшелушивание рогового слоя происходит в 4-5 раз быстрее.
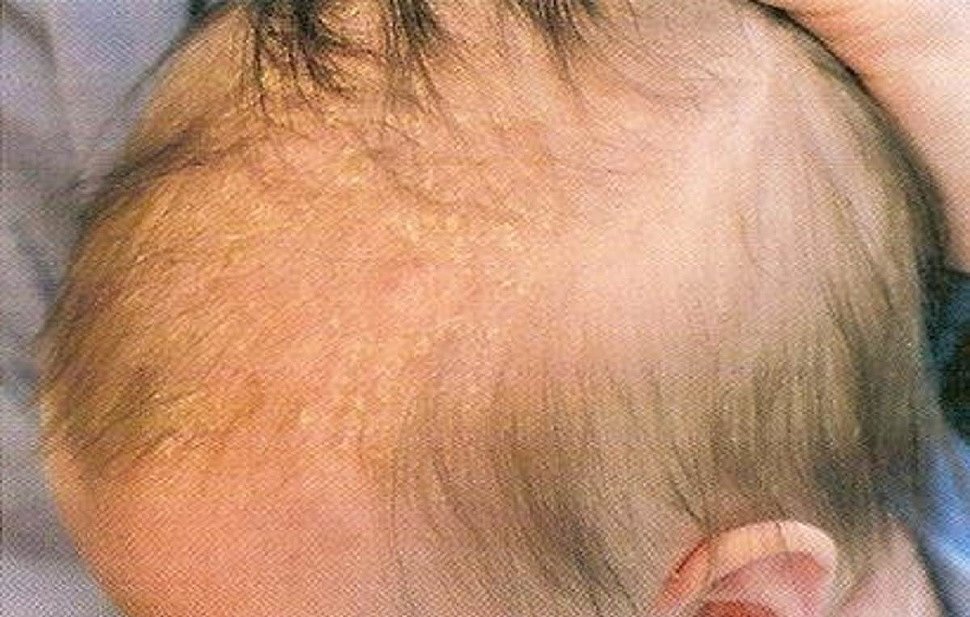
Болезнь часто начинается с зуда в области волосистой части головы. Внешне псориаз у грудных детей бывает похож на экзему, грибковое поражение и даже обыкновенную опрелость. У бляшек на голове ярко-розовый цвет, их края обладают резкими очертаниями. Тонкие чешуйки не так отчетливо видны, как у взрослых. Пораженная кожа за счет выхода экссудата (воспалительной жидкости) чаще мокрая. Из-за травм при расчесывании нередко присоединяется вторичная инфекция.
Методы лечения
Цель терапии – подавление избыточного роста клеток эпителия и торможение воспалительного процесса. Дерматологи активно применяют следующие методики:
- Системная терапия. Показана при тяжелом течении псориаза, когда другие методы неэффективны. Применяют цитостатики, замедляющие активный рост кератиноцитов. Чаще назначают Метотрексат. Применяют ретиноиды (Ацитретин), которые нормализуют процесс деления клеток эпидермиса. Используют средства, подавляющие иммунную активность организма (Циклоспорин-А). Если отсутствует ответ на терапию, возможно назначение более специфичных иммунодепрессантов, например, Инфликсимаба.
- Местное лечение. При псориазе используют гормональные и негормональные мази, гели. Для ухода за волосистой частью головы применяют специальные шампуни.
- Симптоматическое лечение. Не влияет течение заболевания, но улучшает самочувствие пациента и повышает качество жизни. Сюда можно отнести препараты, уменьшающие кожный зуд. Это успокоительные и, при необходимости, антигистаминные средства (их можно отнести и к системной терапии). Отдельно стоит отметить Супрастин. Этот старый антигистаминный препарат обладает побочным успокоительным эффектом.
- Физиопроцедуры. Сюда относится ПУВА-терапия. Принцип процедуры: на кожу действуют с помощью ультрафиолетового излучения, предварительно дав препараты, повышающие к нему восприимчивость (фотосенсибилизаторы). Это помогает подавить патологический рост клеток эпидермиса.
- Санаторно-курортное лечение. Считается, что на течение псориаза благотворно влияют санатории Мертвого моря, Кавказских минеральных вод. Процедуры, которые могут предложить санатории: грязелечение, гелиотерапия, сероводородные ванны. В связи с тем, что псориаз может рецидивировать при резкой смене климата, посещение курортов рекомендовано только после нескольких лет стойкой ремиссии и с разрешения лечащего врача.
Средства и препараты для лечения
На первом месте в лечении псориаза кожи головы стоят препараты местного действия. Наиболее часто применяемые формы выпуска:
- мази,
- гели,
- лосьоны,
- аэрозоли,
- шампуни.
По составу принято делить эти средства на две большие группы: гормональные и негормональные. Подбор терапии, эффективной для конкретного пациента, занимает время. Отсутствие эффекта от назначенного средства – это основание для коррекции лечения и поиска другого подходящего препарата, а не для отказа от борьбы с болезнью.
Гормональные
Псориаз на голове и других частях тела хорошо поддается лечению с помощью средств на основе стероидных гормонов. Они оказывают противовоспалительное действие, уменьшают отек тканей, устраняют зуд. По степени активности гормональные мази бывают:
- Слабой (Преднизолон, Гидрокортизона ацетат);
- Умеренной (Алклометазона дипропионат);
- Высокой (Метилпреднизолона ацепонат);
- Очень высокой активности (Клобетазола пропионат).
Приведены примеры только действующих веществ. Торговые названия, под которыми их продают, будут указаны в другом разделе.
Местное применение глюкокортикостероидов (ГКС) безопаснее системного лечения, но относиться к ним нужно с осторожностью. Правила, которые нужно соблюдать:
- Гормональные мази необходимо применять только короткими курсами. Длительное применение лечение к истончению кожи, присоединению вторичных инфекций за счет снижения активности местного иммунитета. При долгом использовании возникает синдром отмены: обострение заболевания с еще большей силой после прекращения лечения. Безопасный курс применения – до 5-7 дней 1-2 раза в сутки с уменьшением частоты при положительном эффекте. По показаниям курс может быть увеличен до 3-х недель.
- Нежелательно наносить ГКС на кожу лица. Это может привести к появлению акне, розацеа и воспалению кожи вокруг рта.
- При использовании шампуня с ГКС не допускать попадания его в глаза. Нанести на сухую кожу головы, подождать 15 минут, затем тщательно смыть водой.
Все гормональные мази, гели при псориазе можно использовать только после разрешения врача. Особенно это важно при поражении волосистой части головы.
Негормональные
Эта группа препаратов является довольно разнородной. Они могут применяться как в качестве монотерапии при легком течении псориаза, так и в комплексе с гормональными средствами. Основные представители:
- Препараты, содержащие аналог витамина D3. Например, мази на основе кальципотриола. Они подавляют избыточный рост клеток эпидермиса, уменьшают воспаление за счет снижения местной иммунной активности. Лечение длится до 6-8 недель. Мазь наносят 1-2 раза в сутки.
- Средства с цинком. Обладают противовоспалительным действием, препятствуют росту бактерий и развитию грибка. Курс применения, как правило, длится до 1-1,5 месяцев. Частота применения зависит от формы выпуска препарата. Для шампуней – это 2-3 раза в неделю. Цинк – наиболее популярный компонент в препаратах для лечения поражений волосистой части головы.
- Отшелушивающие средства (кератолитики). Это мази на основе дегтя, салициловой кислоты. Дополнительно обладают противовоспалительным и антисептическим действием. Нередко салициловую кислоту используют совместно ГКС: она увеличивает их эффективность.
- Средства, способствующие заживлению кожи. Чаще основе ихтиола, нафталанской нефти. Входят в клинические рекомендации как дополнительные, но не основные средства. Уступают по эффективности первым 3-м группам.

Аптечные средства
Гормональные препараты для лечения псориаза отпускают по рецепту. Большую часть остальных можно приобрести самостоятельно. Ниже представлена сводная таблица с группами препаратов и их представителями в аптеках:
| Группа |
Торговые названия |
| Гормональные |
Акридерм, Элоком, Цлестодерм-В, Белодерм, Дермовейт, Белосалик (комбинация с салициловой кислотой), Синафлан. |
| Средства, содержащие аналог витамина D3 |
Дайвонекс, Псоркутан, Ксамиол, Дайвобет (комбинация с ГКС). |
| Содержащие цинк |
Циновит, Циндол, Деситин, Скин-Кап. |
| Отшелушивающие |
Берестин, Салициловая мазь. |
| Способствующие заживлению кожи |
Д-Пантенол, Нафталановая мазь, Нафтадерм, Ихтиол. |
Псориаз на голове не очень удобно лечить мазями. Иногда достаточно обойтись использованием шампуней. Список наиболее популярных средств:
- Этривекс. Содержит ГКС (Клобетазол), поэтому довольно эффективен. Отпускается по рецепту. Сейчас является единственным гормональным шампунем, разрешенным к продаже в России.
- Кето-Плюс. Содержит цинк.
- Лостерин. На основе нафталановой нефти.
- Скин-Кап. На основе цинка.
- Нодэ-К. Включает: ихтиол, цинк, салициловую кислоту.
Шампуни желательно покупать только в аптеках.
Рецепты народной медицины
Лечить псориаз в домашних условиях с помощью народных рецептов можно, но по принципу «не навреди». Они могут быть дополнением к полноценной терапии, но не заменяют ее. Народные средства применимы только в период стойкой и длительной ремиссии. Иначе можно спровоцировать осложнения.
Рецепт №1
Взять: вазелин (300 г), 2 куриных яйца (белки), чайную ложку меда (если на него нет аллергии). Смешать. Обработать пораженные участки, затем смыть мазь большим количеством воды.
Рецепт №2
Взять любой детский шампунь и добавить 1 куриный желток. Взболтать. Нанести на волосяной покров на 15 минут. Смыть.
При псориазе желательно избегать применения рецептов, содержащих раздражающие компоненты. Например, сок чистотела, который активно указывают в советах по лечению в домашних условиях, нежелательно использовать для обработки бляшек, особенно на голове. Вылечить им псориаз не удастся, зато можно получить химический ожог на голове. Лучше использовать другие, более безопасные методы.
Профилактика псориаза волосистой части головы
Предупредить обострение псориаза проще, чем его вылечить. Меры профилактики строятся на изменении образа жизни, соблюдении принципов правильного питания, гигиене кожи головы.
Образ жизни
Наличие заболевания не мешает человеку быть активным. Достаточно соблюдать несложные правила:
- Не рекомендуется обгорать. Хотя действие солнечных лучей и благотворно влияет на кожу, необходимо соблюдать меру.
- Следует избегать стрессы. Желательно не давать провоцировать себя на конфликты. Важно качественно высыпаться.
- Нежелательна резкая смена климата. Путешествовать можно, но только в период стойкой ремиссии. Перед поездкой лучше посоветоваться с дерматологом, потому что в санаториях не все процедуры разрешены при псориазе.
- Избегать и своевременно лечить инфекционные заболевания. Действие любого патогена способно спровоцировать патологическую иммунную реакцию.
- Следует избегать травм. Любой порез, ссадина могут запустить патологический рост эпидермиса.
- Исключить вредные привычки. Не стоит провоцировать заболевание злоупотреблением алкоголя, курением.
Диета
Соблюдение принципов правильного питания позволяет уменьшить вероятность обострений. Правила:
- Исключить из рациона острую, копченую, пересоленую пищу. Также под запрет попадают цитрусовые фрукты (апельсины, лимоны, мандарины). Нельзя употреблять землянику, клубнику, кукурузу.
- Ограничить потребление консервов. Вещества, которые используют для увеличения их срока хранения, могут иногда вызвать симптомы псориаза.
- Уменьшить потребление мучных продуктов, сладостей. Под ограничение попадают десерты с содержанием какао и сдоба.
- Увеличить потребление круп. Не оказывает вреда потребление пшеничной крупы. Полезны овсяная и гречневая каши.
- Рацион должен содержать как можно больше еды растительного происхождения. Полезны: капуста, морковь, укроп и зеленый лук, салат. Разрешенные фрукты: яблоки, груши. Ягоды, которые не запрещены: черная смородина, малина, клюква, вишня, черника и голубика. Можно употреблять в пищу арбузы и дыни.
- Пациентам следует употреблять достаточное количество жидкости. Разрешены соки, компоты. Рекомендовано молоко. Полезны щелочные минеральные воды.
- Рекомендован прием поливитаминов. Среди препаратов и добавок предпочтительны те, которые содержат большое количество витаминов D и A.
Уход за волосами и кожей головы во время болезни
Советы при псориазе, локализующемся на коже головы:
- Мыть голову только рекомендованными средствами. Перед приобретением шампуня нужно внимательно изучить его состав. Это убережет кожный покров от лишнего раздражения.
- Расческа должна быть с натуральной щетиной. Пользоваться ей нужно аккуратно, чтобы не повредить бляшки.
- Каждое средство гигиены должно содержаться в чистоте. Перед использованием желательно обрабатывать их антисептиком.
- Воздержаться от применения бигудей, утюжков и щипцов для завивки. Они могут травмировать кожный покров.
- Не использовать для сушки волос фен. Или хотя бы делать это на максимально низком температурном режиме.
- Если псориаз протекает тяжело, лучше сделать короткую стрижку. Это облегчит нанесение мазей на волосяной покров.
- Стоит реже пользоваться заколками и резинками. При сильном стягивании волос на голове возможны микротравмы.

На первый взгляд кажется, что перечисленные рекомендации очень ограничивают пациента. Но, на самом деле, они не настолько сложны и совершенно не мешают вести полноценный образ жизни. Ничто так не оказывает мотивирующее действие, как стойкая ремиссия болезни на протяжении долгих лет.