Геморрой – патологическое расширение вен в нижнем отделе кишечника. При воспалении на стенках образуются сплетения и шишки, которые могут кровоточить, защемляться и выпадать из ануса. Лечение геморроя подбирается индивидуально, зависит от стадии болезни и места формирования узлов, их количества и основной причины.
Классификация и виды геморроя
Заболевание занимает первое место среди патологий кишечника и пищеварительного тракта. Оно официально диагностировано у 35–40% людей среднего и старшего возраста, с одинаковой частотой встречается среди женщин и мужчин. На деле потенциальных пациентов проктологов значительно больше: к врачам больные обращаются чаще на поздней стадии.
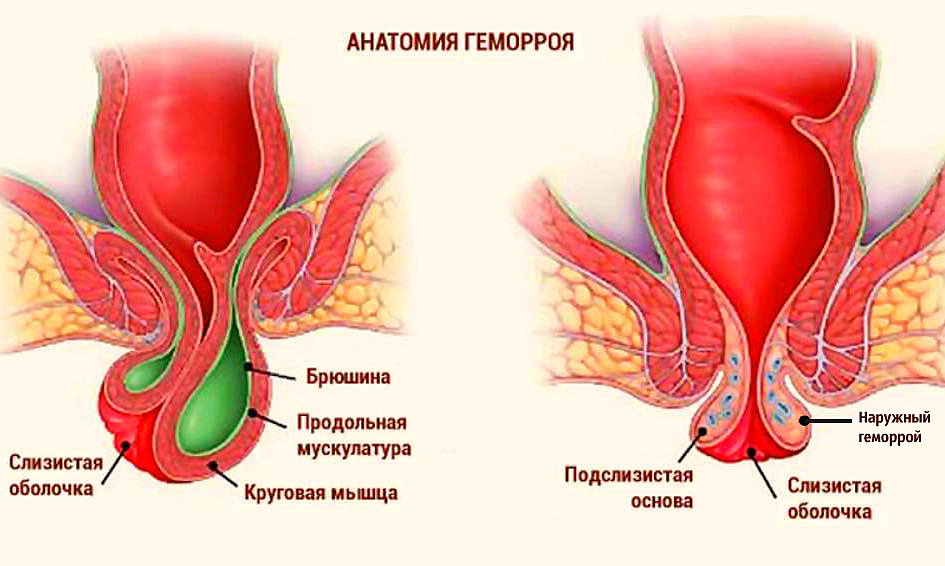
Заболевание связано с воспалением и повреждением кровеносных сосудов, расположенных в аноректальной области. Это один из типов варикозного расширения вен. Существует несколько видов геморроя, которые диагностируются в зависимости от места образования узлов:
- Внутренний. Повреждаются вены внутри прямой кишки, поэтому симптомы практически незаметны. Могут затруднять дефекацию, кровоточить при повреждении, чаще воспаляются и инфицируются.
- Наружный. Узлы образуются вокруг ануса, легко прощупываются при пальпации во время гигиены.
- Комбинированный. Сочетает признаки внешнего и внутреннего, считается более тяжелой формой болезни с частыми осложнениями.
Правильно диагностировать форму геморроя может только проктолог после комплексного обследования с применением специальной аппаратуры. Иногда наружные узлы образуются как осложнение при нежелании правильно лечить болезнь, соблюдать предписания врачей.
Стадии геморроя
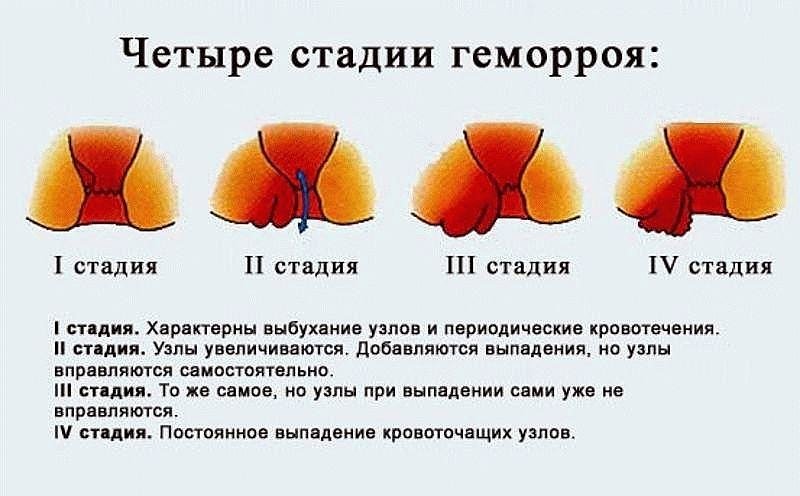
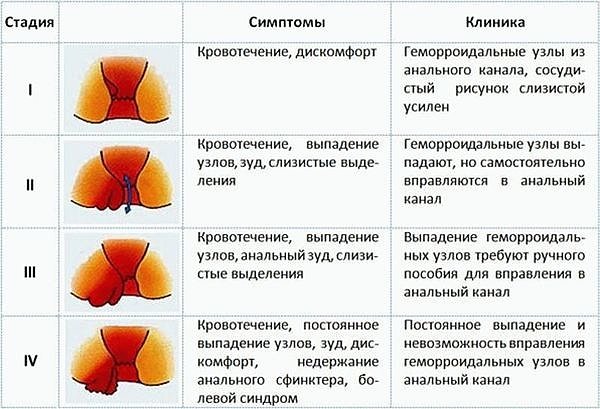
При отсутствии лечения и профилактических мер заболевание прогрессирует, проходит несколько стадий. Они различаются по степени тяжести, используются для определения состояния больного, характеризуются следующими признаками:
- На начальной стадии начинается изменение в стенках сосудов, появляются участки с венозным застоем крови. Маленькие узелки не влияют на кровоток, не болят, практически незаметны под слоем слизистой или кожи. Обнаружить шишку можно только при наружной форме патологии.
- Вторая стадия протекает с выпадением геморроидальных узлов при дефекации. Они втягиваются самостоятельно, но пациенты замечают дискомфорт и жжение, капли крови на туалетной бумаге. При обращении к врачу процесс можно остановить без сложного лечения и операции.
- Третья стадия диагностируется при постоянно выпадающих узлах. Неприятные ощущения усиливает боль при дефекации, зуд, выделение маслянистого воспалительного экссудата.
- Последняя или четвертая стадия протекает с обильными кровянистыми выделениями, сильными болями, нарушением стула. Часто геморроидальный узел травмируется, возникает инфекция с осложнениями. Единственный метод лечения – операция по удалению образований и воспаленных сосудов.
На 3–4 стадии у больного могут возникать психологические запоры. Он опасается выпадения и защемления шишек, сдерживает позывы к опорожнению кишечника. Это провоцирует интоксикацию организма, дисбактериоз, колит прямой кишки.
Основные причины появления геморроя
На границе нижнего отдела кишечника и анального отверстия расположены кавернозные тельца – полостные вены, питающие кровью толстый кишечник. В нормальном состоянии они надежно удерживаются мышечными кольцами, не провисают при дефекации, регулируют кровоток малого таза.
Под воздействием внешних или внутренних факторов стенки вен истончаются и растягиваются, образуя пустые карманы. В них застаивается кровь и тромбомасса, формируются мягкие шишки. При деформации сосудов они свободно свисают и могут выпадать через анус наружу, травмироваться при прохождении каловых масс.
Основные причины геморроя – застойные явления и повышенное давление крови в малом тазу. Она переполняет сосуды, растягивает стенки вен. Среди факторов риска, которые влияют на развитие болезни:
- тяжелая физическая работа или занятия силовыми видами спорта;
- сидячая работа или малоподвижный образ жизни;
- хронический запор;
- некоторые заболевания кишечника и пищеварительной системы;
- неправильное питание;
- ожирение любой степени;
- чрезмерное увлечение алкогольными напитками, специями;
- врожденные и приобретенные патологии сосудов;
- новообразования в нижнем отделе кишечника.
Фактором риска является наследственность. При генетической предрасположенности к варикозному расширению вен риск столкнуться с геморроем возрастает на 25–50%.

Причины геморроя у женщин
Среди факторов риска, которые характерны только для слабого пола, – беременность и роды. Во время вынашивания плода матка значительно увеличивается в размере, давит на нижний отдел кишечника и органы малого таза. Происходит смещение и сдавливание, ухудшается дефекация. На поздних сроках нередки запоры, а каловые массы сильно давят на вены, провоцируют нарушение кровообращения застой.
Не менее опасная ситуация – тяжелые роды, когда женщина сильно тужится. Повышенное давление в малом тазу приводит к появлению наружных геморроидальных узлов. Ситуация ухудшается, если молодой матери приходится много носить младенца на руках, поднимать коляску по ступенькам.
У женщин старше 45–50 лет причины появление геморроя могут быть связаны с нарушением гормонального фона. При климаксе некоторые гормоны, влияющие на состояние сосудов, перестают вырабатываться в большом объеме. Варикозное расширение вен провоцирует появление венозной сетки на ногах и шишек в анальной зоне.
Факторы риска для мужчин
Заболевание часто встречается у профессиональных спортсменов, которые занимаются тяжелой атлетикой, конными видами спорта, ездой на велосипеде. Это распространенная проблема для водителей таки и грузовиков, которые проводят за рулем более 8 часов в сутки. Это связано с застоем крови в малом тазу, неправильным распределением лимфы, увеличением давления на анальную область.
Второй фактор риска для сильного пола – злоупотребление алкоголем. Спиртные напитки провоцируют расширение и спазмы сосудов, которые постепенно теряют эластичность, испытывают перегрузки. В большинстве случаев развивается внутренняя форма с осложнениями, частыми выпадениями и защемлениями узлов.
Симптомы и характерные признаки геморроя
Вне зависимости от причины появления заболевание на начальной стадии развивается без болей и явной симптоматики. Она может продолжаться в течение нескольких месяцев, практически не беспокоить при опорожнении. В редких случаях человек замечает дискомфорт после акта дефекации, ощущение распирания, покалывания в заднем проходе.
Симптомы любой формы геморроя у мужчин и женщин проявляются одинаково:
- ощущение жжения, зуд в анусе;
- болезненная дефекация;
- выделение прозрачной слизи;
- покраснение кожи вокруг заднего прохода.
На 2–3 стадии присоединяется ощущение инородного тела и распирание в нижнем отделе кишечника, которые не проходят после посещения туалета. Это указывает на образование внутренних геморроидальных узлов, которые раздражаются и наливаются кровью при давлении.
На запущенных стадиях болезнь проявляется выпадением внутренних узлов. Они выглядят как мягкие шишки красно-синего цвета, которые наливаются кровью, травмируются и зудят. Нередко при хроническом запоре образуются анальные трещины на сфинктере, усиливающие боль.
Выделение крови – симптом, характерный для 2–3 стадии геморроя. Причина скрывается в травме стенок вен острыми частицами пищи, проходящей через кишечник. Она выходит сгустками или тонкими кровянистыми нитками после туалета, поднятия тяжестей, длительного нахождения в положении сидя.
Возможные осложнения при обострении
Многие люди игнорируют симптомы геморроя, в силу стыда или занятости не обращаясь к врачу при первых проявлениях. Но заболевание на 3–4 стадии часто сопровождается болезненными осложнениями, наиболее распространенные из которых:
- анальные трещины;
- некроз узла при защемлении мышцами ануса;
- аноректальный тромбоз воспаленного сосуда;
- острый парапроктит с образованием гнойников.
Частые воспаления связаны с анатомическим расположением травмированных участков вблизи прямой кишки. При попадании в рану бактерий или вирусов развивается инфекция, начинается воспаление. Поэтому при геморрое важно соблюдать правила личной гигиены, чаще подмывать область заднего прохода с мылом.
При запущенном геморрое с каждым посещением туалета человек теряет до 15–50 мл крови. На этом фоне может развиваться анемия с понижением уровня гемоглобина, падением иммунитета, общим ухудшением самочувствия. Проблема более выражена у женщин: кровопотери более сильные при регулярных менструациях.
Методы и особенности диагностики геморроя
При первичном обращении врач-проктолог проводит визуальный осмотр перианальной области. Для определения стадии и формы болезни он использует ректальное обследование, оценивает состояние кожи, наличие трещин, воспалительного процесса. Но симптомы внутреннего геморроя напоминают колоноректальный рак, полипы в прямой кишке или болезнь Крона. Поэтому дополнительно применяются:
- аноскопия;
- ректороманоскопия;
- колоноскопия;
- ирригоскопия.
Методы обследования выбираются в зависимости от состояния и жалоб больного. При обильных выделениях крови рекомендуется копрограмма – лабораторный анализ каловых масс. Он позволяет исключить скрытые кровотечения при онкологических опухолях и правильно поставить диагноз.
Способы и методики лечения геморроя
В каждом случае терапия подбирается индивидуально. Многие врачи придерживаются консервативного лечения препаратами, рекомендуют диеты, специальные упражнения. При обострении основная задача – предотвратить воспаление и инфекцию, остановить кровотечение при травме узла, исключить осложнения.
Правильно подобранное лечение на ранней стадии геморроя позволяет полностью избавиться от заболевания. При укреплении вен, правильном питании и использовании лекарств восстанавливается кровоток и тонус стенок. Узлы уменьшаются в размере, постепенно рассасываются и исчезают. Если медикаментозные методы не дают результата, рекомендуется один из способов удаления.
Эффективные препараты
При лечении геморроя на 1–2 стадии подбираются препараты с противовоспалительными и тонизирующими свойствами. Выбор зависит от формы болезни и основных симптомов. Наиболее эффективные лекарственные средства:
- Флеботоники в таблетках для улучшения кровотока, укрепления кровеносных сосудов и предотвращения образования тромба в вене (Детралекс, Троксевазин, Венарус и Флебодиа 600). После снятия обострения их следует продолжать принимать профилактическими курсами для предотвращения рецидива.
- Нестероидные противовоспалительные средства для уменьшения боли и спазмов после дефекации или физической нагрузки (Нурофен, Ибупрофен, Нимесил, Кетонал).
- При внутреннем геморрое для снятия боли и уменьшения воспаления рекомендуются суппозитории с анальгетиками. Свечи купируют симптомы, позволяя ходить в туалет, двигаться и работать без ограничений (Натальсид, Релиф, Ауробин).
При кровотечениях рекомендуется использование гемостатических губок и препаратов. Они быстро останавливают кровотечение, ускоряют заживление стенок поврежденного узла или анальной трещины. Это необходимо для исключения инфекции. Они сочетаются с мазями для комплексного лечения геморроя: Гепатромбин–Г, Троксерутин, Гепарин.
Современные малоинвазивные методы
При крупных наружных или внутренних узлах пациенту часто предлагают удаление щадящим способом. Это помогает избежать защемления, останавливается развитие болезни. Малоинвазивные методы имеют следующие показания:
- быстрый рост шишек;
- частые кровотечения при травме геморроидального узла;
- выпадение образований из заднего прохода;
- боли в состоянии покоя.
Среди преимуществ малоинвазивного вмешательства – быстрое восстановление без необходимости находиться в больнице несколько дней. После удаления шишки пациент отправляется домой, продолжает вести привычный образ жизни с минимальными ограничениями.
При удалении геморроидальных шишек врач-проктолог выбирает один из перечисленных ниже способов:
- Коагуляция. Ножку прижигают с помощью разогретой металлической петли. В образование перестает поступать кровь, постепенно оно отмирает (в течение 2 недель после процедуры).
- Склеротерапия. В воспаленную шишку вводится специальный раствор, склеивающий стенки. Кровоток нарушается, она уменьшается в объеме, перестает беспокоить пациента.
- Криодеструкция. Чаще применяется при наружном геморрое. На узел производится воздействие жидким азотом, который замораживает стенки воспаленной вены. Он постепенно засыхает и отходит без боли и дискомфорта в течение 10–14 суток.
- Лигирование латексными кольцами. Наружный узел у основания врач перевязывает тонкой петлей из гибкого материала. После снижения кровотока узелок отмирает без дополнительных процедур.
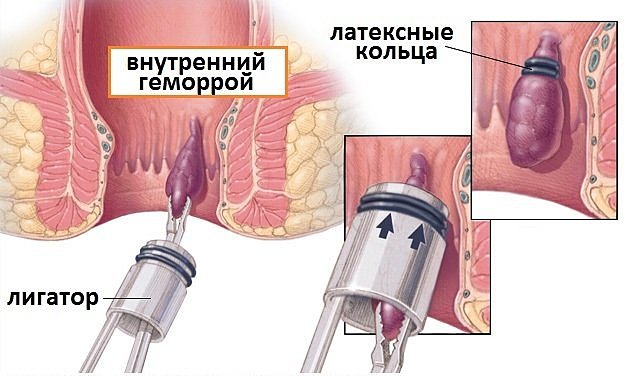
Все малоинвазивные методы основаны на ограничении и прекращении кровоснабжения геморроидального узла. В отличие от стандартной операции не требуется применение скальпеля, наложение швов. Пациент остается под наблюдением не более 2–3 часов, получает рекомендации по дальнейшей гигиене и обработке перевязанных шишек.
Малоинвазивные способы применяются только на 2–3 стадии, когда отсутствуют признаки некроза тканей и сильные кровотечения. Процедура занимает 15–30 минут, не требует общего наркоза, безопасна для пациентов с сердечно-сосудистыми заболеваниями, диабетом, бронхиальной астмой.
Хирургическое вмешательство при геморрое
Операции проводятся на 3–4 стадии, когда состояние здоровья и качество жизни пациента значительно ухудшается. Медицинские показания к проведению хирургического удаления узлов в промежности:
- воспаление анальной области;
- сильные боли, мешающие опорожнению кишечника, ходьбе;
- постоянные кровотечения, развитие анемии;
- снижение чувствительности и недержание каловых масс;
- ущемление узлов с появлением признаков некроза.
В большинстве диагностированных случаев проводится классическая геморроидэктомия, которая при правильном проведении показывается эффективность не менее 95–98%. Но она отличается длительным и болезненным восстановлением, провоцирует обильные кровопотери на операционном столе.
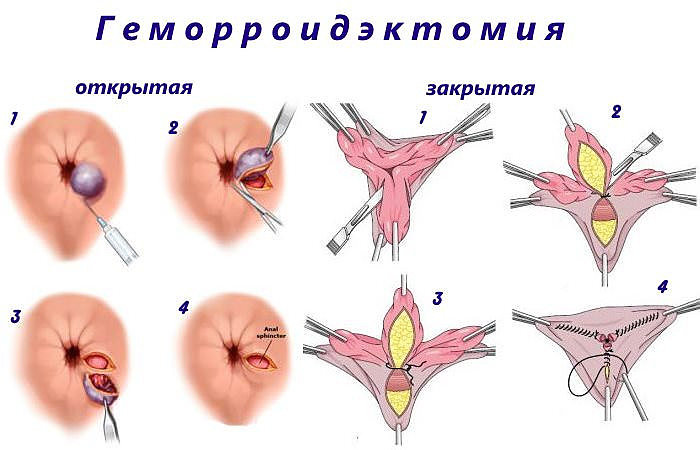
Существует 3 варианта оперативного лечения, которые подбираются после диагностики:
| Вид операции |
Основной принцип действия |
|
| 1 |
По Миллигану Моргану |
Воспаленные участки удаляются вместе со слизистыми оболочками. После перевязки вен восстанавливается кровоток в обход прооперированной части, постепенно уменьшается отечность и кровотечение. |
| 2 |
По Фергюсону |
Каждый удаленный узел дополнительно ушивается, поэтому раны быстрее заживают, реже инфицируются при дефекации. |
| 3 |
Операция по Парксу |
При комбинированной форме хирург осторожно иссекает только шишку, не затрагивает слизистые оболочки. |
Но хирургическое вмешательство имеет множество противопоказаний, часто дает серьезные осложнения: вторичные инфекции, гнойные свищи в заднем проходе, слабость анального кольца с недержанием кала.
Народные методики лечения
При комплексной терапии можно применять растительные экстракты и натуральные отвары при 1–2 стадии. Некоторые растения содержат заживляющие и обеззараживающие вещества, которые ускоряют заживление, восстанавливают тонус варикозных вен. Среди распространенных рецептов лечения геморроя в домашних условиях:
- Смешать барсучий жир с высушенным тысячелистником. Наносить в виде компресса 1 раз в сутки.
- Приготовить состав из сливочного масла и сухого подорожника, наносить для уменьшения зуда и жжения утром и вечером.
- Отвар календулы смешать с любым животным жиром, смазывать 2 раза в сутки на протяжении 10–14 дней.
Помогают улучшить кровообращение и тонус сосудов при геморрое сидячие ванночки. Каждый вечер в течение 10 дней можно приготовить теплую воду, добавив крепкий отвар ромашки, дубовой коры или лаврового листа. Они дезинфицируют воспаленные участки, устраняют отечность и жжение.
При наружной форме можно делать компрессы из свежего картофеля, натертого на мелкой терке. Во время беременности рекомендуется наносить на геморроидальные узлы облепиховое масло или сок алоэ. Но любые народные методы должны дополняться медикаментозным лечением препаратами.
Правильное питание и диета после удаления геморроя
После малоинвазивного вмешательства на полное восстановление больному требуется до 5 суток. При хирургическом вмешательстве с иссечением слизистых оболочек заживление ран занимает до 2 месяцев. В этот период необходима специальная диета, при которой исключаются запоры и затруднения дефекации. В противном случае повышается риск расхождения швов.
Врачи рекомендуют в течение первого месяца питаться маленькими порциями 5–6 раз в день, ограничить соль до 2 г. Все блюда лучше готовить на пару, отваривать и запекать без масла в собственном соку. Среди запрещенных продуктов:
- жирные сорта мяса и рыбы;
- молочные продукты с высоким содержанием жира;
- любые бобовые;
- рис;
- манная крупа;
- дрожжевая выпечка;
- кофе и крепкий чай, квас;
- острые приправы, специи, соусы.
Более строгие ограничения врачи вводят в первые дни после проведения операции. Они помогают наладить перистальтику после наркоза, устраняют повышенное газообразование и восстанавливают процесс дефекации без боли:
- В первые 24 часа полный голод. Разрешена только чистая вода без газа и добавок.
- В течение последующих 5 суток больному разрешены овощные супы и разварные каши без масла на воде. Постепенно вводится нежирный кефир, натуральный йогурт, пюре из тыквы, свеклы с ложкой растительного масла.
- С 7 дня небольшими порциями можно предлагать паровое мясо в виде фрикаделек, котлет, паштета, добавлять кусочек сливочного масла.
При восстановлении после операции важно соблюдать питьевой режим. Ежедневно необходимо выпивать по 35–40 мл чистой воды на 1 кг массы тела. Это улучшает перистальтику, размягчает клетчатку и делает каловые массы мягкими, исключая расхождение швов.
Меры профилактики
Геморрой – заболевание, которое в 90% случаев можно предотвратить или снизить риск осложнений. Среди основных причин – неправильный образ жизни и питания, вредные привычки пациента. Поэтому в качестве профилактики врачи рекомендуют:
- Обязательно следить за фигурой, бороться с ожирением и перееданием.
- Придерживаться рационального питания и питьевого режима, уменьшить в меню количество острых, жирных и жареных блюд.
- Вести активный образ жизни, делать зарядку, чаще ходить пешком после работы по лестнице.
- Отказаться от алкоголя.
- Следить за качеством стула, лечить запоры и диарею, дисбактериоз.

После посещения туалета проктологи рекомендуют подмывать анальную зону прохладной водой, отказаться от жесткой туалетной бумаги. Необходимо следить за гигиеной промежности, чтобы не допускать кишечных инфекций, воспалений, травм ануса.
У мужчин, занимающихся тяжелой атлетикой, геморрой возникает при переносе тяжестей. Специалисты советуют подобрать специальные корсеты для распределения нагрузки на поясницу, не поднимать большой вес рывками, использовать противовоспалительные мази для профилактики воспаления. Работа за рулем, следует выходить и делать простые движения через каждые 60–90 минут.
Лечение геморроя – сложный процесс, который требует от пациента терпения. Чтобы избежать операций и осложнений, необходимо правильно питаться, вести активный образ жизни, не забывать о личной гигиене.